Background
Jazyk je vysoce specializovaný, životně důležitý orgán dutiny ústní. Resekce části nebo celého jazyka představuje širokou škálu problémů, které vyžadují, aby chirurg zabránil, omezil nebo obnovil závažné funkční poruchy chuti, žvýkání, deglutace a fonace.
Účelem této kapitoly je přehled embryologie, anatomie a nejčastějších malignit jazyka. Autoři se rovněž zabývají klinickým hodnocením, operacemi a rekonstrukcemi, pooperačním průběhem a prognózou pacientů podstupujících glossektomii.
Embryologie
Jazyk se objevuje během čtvrtého týdne vývoje s výskytem tuberculum impar, mezenchymového výrůstku na dně primitivního hltanu kraniálně od foramen cecum. Přední dvě třetiny jazyka jsou tvořeny dvěma postranními zduřeninami (odvozenými od prvního oblouku hltanu), které se vyvíjejí po obou stranách tuberculum impar. Tyto jazykové pupeny spolu splývají a tvoří střední rýhu jazyka. Zadní třetina jazyka vzniká z výrůstku hypobranchiální eminence kopula. Kopula je tvořena ventromediálními částmi druhého hltanového oblouku a kraniální částí třetího hltanového oblouku. Hypobranchiální eminence je tvořena ventromediální částí třetího a čtvrtého hltanového oblouku.
Epitel jazyka se vyvíjí z endodermu předního střeva. Většina svalů jazyka se vyvíjí z myoblastů, které migrují z okcipitálních myotomů. Pojivová tkáň, lymfatické cévy a krevní cévy jazyka vznikají z mezenchymu hltanového oblouku.
Histologie
Jazyk je vystlán žvýkacím vrstevnatým dlaždicovým epitelem. Velikost fyzikálních sil při funkci diktuje stupeň epiteliální keratinizace jazyka ve srovnání s jinými oblastmi v ústní dutině.
Relevantní anatomie
Hrubá anatomie
Zepředu dozadu má jazyk 3 povrchy: špičku, tělo a bázi. Špička je vysoce pohyblivá, špičatá přední část jazyka. Vzadu za špičkou leží tělo jazyka, které má dorzální (horní) a ventrální (dolní) povrch (viz obrázek níže).
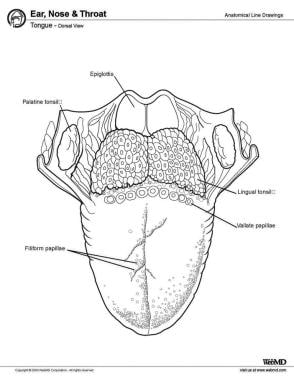 Jazyk, pohled zezadu.
Jazyk, pohled zezadu. Svaly
Osm svalů lidského jazyka se dělí na vnitřní nebo vnější. Čtyři intrinsické svaly působí na změnu tvaru jazyka a nejsou připojeny k žádné kosti. Čtyři vnější svaly působí na změnu polohy jazyka a jsou ukotveny ke kosti. Jsou to genioglossus, hyoglossus, styloglossus, palatoglossus.
Cévní zásobení
Jazyk je prokrvován především z jazykové tepny, větve zevní krkavice. Dno úst je rovněž prokrvováno z lingvální tepny. Trojúhelník tvořený střední šlachou digastrického svalu, zadním okrajem mylohyoidního svalu a hypoglosálním nervem se někdy nazývá Pirogov-Belclardův trojúhelník. Sekundární krevní zásobení jazyka je z tonzilární větve obličejové tepny a vzestupné faryngeální tepny.
Nervové zásobení
Chuť předních dvou třetin jazyka je zásobena lícním nervem (chorda tympani, CN VII). Celkový vjem předních dvou třetin jazyka je zásobován jazykovým nervem, který je větví CN V3. Glosofaryngeální nerv (CN IX) zajišťuje celkové vnímání zadní třetiny jazyka. Všechny vnitřní a vnější svaly jazyka jsou zásobovány hypoglosálním nervem (CN XII), s výjimkou jednoho z vnějších svalů, palatoglossu, který je inervován CN X faryngeálního plexu.
Další informace o příslušné anatomii naleznete v části Anatomie jazyka.
Fyziologie polykání
Zahájení polykání začíná zadržením potravinového bolusu v dutině ústní. Volně pohyblivý jazyk je pak schopen navázat kontakt s předním patrem, zformovat bolus a iniciovat zadní pohyb báze jazyka směrem ke stěně hltanu, který pohání potravinový bolus k zadní části hrdla. Elevace jazylky a hrtanu umožní otevření horního jícnového svěrače a bolus je podán.
Patologie
Karcinom z dlaždicových buněk (SCC)
Více než 95 % případů rakoviny jazyka tvoří karcinomy z dlaždicových buněk (SCC). Úvahy o léčbě jiných, méně častých malignit jazyka (adenokarcinom, adenoidně cystický karcinom) a sarkomů (alveolární sarkom měkkých částí) přesahují rámec této kapitoly. Zásady stanovené pro parciální a totální glossektomii u SCC lze obecně aplikovat i na ostatní malignity.
SCC jazyka se obvykle objevuje v páté a šesté dekádě života a je častější u mužů. Kouření tabáku a zneužívání etanolu jsou silně spojeny se vznikem SCC jazyka a pacienti, kteří zneužívají tabák i etanol, mají 6krát až 15krát vyšší riziko vzniku rakoviny.
Metastázy v lymfatických uzlinách
Lymfatické šíření SCC jazyka obvykle probíhá uspořádaně a zahrnuje nejprve horní (úrovně I-II), poté střední (úrovně II-III) a nakonec dolní krční lymfatické uzliny (úroveň IV). Lymfatická drenáž jazyka zahrnuje vnitřní krční, subdigastrickou, omohyoidní, submandibulární a submentální uzlinové povodí (úrovně I-III).
Přední cesta drenuje špičku ústního jazyka a primárně drenuje úroveň III. Laterální skupina odvodňuje laterální třetinu hřbetu jazyka od špičky až po cirkumvalentní papily do submandibulární a vnitřní jugulární uzlinové pánve a příležitostně do submentální uzlinové pánve (úrovně I-III). Centrální dráha odvodňuje střední dvě třetiny jazyka. Tyto cévy odvádějí vodu do submentální oblasti (úroveň I) nebo do povodí uzlin horního krčního řetězce přes sublingvální uzliny (úroveň III). Primární léze jazyka, které se blíží střední linii, často odvádějí vodu do oboustranných uzlinových pánví, protože v této oblasti dochází k významnému lymfatickému křížení.
Vyšetření pacienta
Pacienti, kteří se dostaví k vyšetření karcinomu jazyka, vyžadují podrobnou anamnézu a důkladné fyzikální vyšetření. Lékař by měl zjistit přítomnost a trvání příznaků, jako jsou bolest, krvácení, otalgie, odynofagie, dysfagie a dysartrie. V anamnéze by měly být zdokumentovány rizikové faktory, jako je užívání tabáku a alkoholu, nedávné stravovací návyky, úbytek hmotnosti, zdravotní komorbidity a rodinná anamnéza onemocnění.
Fyzikální vyšetření se provádí za účelem zhodnocení stavu pacienta před léčbou, včetně rozsahu primárního nádoru, přítomnosti a lokalizace metastáz v krčních lymfatických uzlinách a také screeningu synchronních primárních malignit. V ordinaci by měla být provedena fibrooptická laryngoskopie za účelem vyšetření dýchacích cest, které jsou u pokročilého onemocnění často ohroženy, a také posouzení postižení hrtanu.
Biopsii lézí jazyka lze obvykle provést v klinickém prostředí v lokální anestezii nebo ji lze provést v celkové anestezii během formální panendoskopie. Hmatné krční masy nebo velké metastatické krční lymfatické uzliny jsou obvykle vhodné k aspirační biopsii tenkou jehlou. Ultrazvukem navigovaná aspirace tenkou jehlou se často používá k získání diagnózy v případech, kdy je podezření na krční onemocnění obtížně lokalizovatelné, a uvádí se, že má lepší senzitivitu a specificitu ve srovnání s tradiční aspirací tenkou jehlou. Otevřená chirurgická biopsie při podezření na metastatické onemocnění děložního hrdla je obecně kontraindikována.
Diagnostické zobrazování
Komputerová tomografie
Komputerová tomografie (CT) s intravenózním kontrastem je nejčastěji používaným radiografickým vyšetřením u rakoviny jazyka. Kontrastní CT umožňuje trojrozměrné hodnocení primárního nádoru a poskytuje neocenitelné informace týkající se souvisejících anatomických struktur a rozsahu lokální invaze. Obecně platí, že pacienti s diagnózou pokročilého SCC jazyka by měli podstoupit také kontrastní CT hrudníku ke zhodnocení plicního metastatického onemocnění.
CT zůstává zobrazovací metodou volby při hodnocení klinicky N0, obézního nebo dříve ozářeného krku z hlediska krčního metastatického onemocnění.
Magnetická rezonance
Magnetická rezonance (MRI) nabízí ve srovnání s CT lepší rozlišení měkkých tkání. Zvýšená diagnostická přesnost při rozšíření primární léze měkkých tkání i lepší přesnost při stagingu krčních lymfatických uzlin přiměla některé autory doporučit rutinní vyšetření MRI u malignit hlavy a krku. MRI nabízí vynikající zobrazovací metodu, která svou přesností předčí konvenční CT vyšetření, pokud je požadováno zhodnocení rozsahu invaze primárního nádoru. Velké léze nacházející se v oblasti jazyka a dna úst, které podléhají dentálnímu a kostnímu tomografickému artefaktu, jsou pro MRI obzvláště vhodné. MRI je zvláště užitečná v případech, které vykazují perineurální invazi, a může zlepšit přesnost týkající se rozšíření onemocnění v těchto lézích. Navzdory této zvýšené přesnosti, stejně jako v případě CT, MRI nenabízí dostatečnou přesnost pro detekci mikrometastatického onemocnění.
Pozitronová emisní tomografie
Pozitronová emisní tomografie (PET) je funkční zobrazovací technika, která využívá radioaktivně značenou stopovou látku, 18-fluoro-2-deoxyglukózu (18-FDG), k detekci metabolicky aktivních buněk, jako je tomu v případě rakoviny. PET má zvýšenou přesnost (true positives) pro detekci malignity hlavy a krku, sledování nádoru po terapii a hodnocení krčního/odlehlého metastatického onemocnění.
Při známé primární lézi v pokročilém stadiu poskytuje PET jen malou výhodu oproti CT nebo MRI. PET nabízí horší rozlišení pro hodnocení rozsahu primární léze a pro zlepšení diagnostické přesnosti by měl být kombinován s CT. V současné době odpovídá mez detekce rozlišení přibližně 5 mm. Ačkoli PET nabízí značný příslib při hodnocení krku N0 u časných stadií onemocnění, u pacientů s pokročilým karcinomem jazyka má stav krku pouze prognostický význam.
Panendoskopie
Panendoskopie (přímá laryngoskopie, ezofagoskopie, bronchoskopie) je často užitečná při hodnocení karcinomu jazyka. Hodnotí se rozsah primárního nádoru, zejména vztah nádoru ke střední čáře, bázi jazyka a dolní čelisti. Při panendoskopii se odebírají biopsie, pokud ještě nebyla stanovena histologická diagnóza. Panendoskopie se rovněž používá k vyloučení synchronních malignit.
Staging SCC jazyka
Všichni pacienti vyšetřovaní pro zhoubný nádor hlavy a krku by měli mít staging podle TNM systému American Joint Committee on Cancer (AJCC) pro léze dutiny ústní, jak je uvedeno níže.
Klasifikace TNM podle AJCC: Ústní dutina SCCA
Primární nádor (T)
-
TX – primární nádor nelze posoudit
-
T0 – primární nádor nelze posoudit Není prokázán primární nádor
-
Tis – Karcinom in situ
-
T1 -. Nádor o největším rozměru 2 cm nebo méně
-
T2 – Nádor o největším rozměru více než 2 cm, ale ne více než 4 cm
-
T3 – Nádor o největším rozměru více než 4 cm
-
T4 (ret) – Nádor zasahuje přes kortikální kost, dolního alveolárního nervu, dna úst nebo kůže obličeje, tj. brady nebo nosu
-
T4a (dutina ústní) – Nádor zasahuje přes kortikální kost, do hlubokého (vnějšího) svalstva jazyka (genioglossus, hyoglossus, palatoglossus a styloglossus) čelistní dutiny nebo kůže obličeje
-
T4b – Nádor zasahuje žvýkací prostor, pterygoidní plošky, nebo baze lební a/nebo obklopuje vnitřní krkavici
Regionální lymfatické uzliny (N)
-
NX – Regionální mízní uzliny nelze hodnotit
-
N0 – Žádné metastázy v regionálních mízních uzlinách
-
N1 – Metastázy v jedné ipsilaterální mízní uzlině, 3 cm nebo méně v největším rozměru
-
N2 – Metastáza v jedné ipsilaterální lymfatické uzlině, více než 3 cm, ale ne více než 6 cm v největším rozměru; nebo v bilaterálních nebo kontralaterálních lymfatických uzlinách, žádná z nich nemá větší rozměr než 6 cm
-
N2a – Metastáza v jedné ipsilaterální lymfatické uzlině větší než 3 cm, ale ne větší než 6 cm v největším rozměru
-
N2b – Metastáza ve více ipsilaterálních lymfatických uzlinách, žádná větší než 6 cm v největším rozměru
-
N2c – Metastázy v bilaterálních nebo kontralaterálních lymfatických uzlinách, žádná větší než 6 cm v největším rozměru
-
N3 – Metastáza v lymfatické uzlině větší než 6 cm v největším rozměru
Vzdálená metastáza (M)
-
MX – Vzdálené metastázy nelze posoudit
-
M0 – Bez vzdálených metastáz
-
M1 – Vzdálené metastázy
Stagingový systém AJCC:
Stage Grouping
Faktory ovlivňující prognózu
Tloušťka nádoru
Všeobecně platí, že větší velikost a tloušťka nádoru významně předpovídá zkrácení přežití a zvyšuje míru lokoregionální recidivy. Měření tloušťky nádoru a vzoru invaze u pacientů s časným karcinomem dutiny ústní může umožnit identifikaci pacientů s agresivnějším onemocněním. U pacientů s průměrem nádoru větším než 1,5 cm nebo tloušťkou nádoru větší než 5 mm lze pak zvážit agresivnější adjuvantní léčbu a elektivní disekci krku bez ohledu na stadium onemocnění z důvodu zvýšeného rizika metastáz do krčních lymfatických uzlin.
MRI je dostatečně přesná pro určení tloušťky nádoru SCC dutiny ústní, i když standardem zůstává histologické hodnocení. Ačkoli tloušťka nádoru spolehlivě předpovídá regionální uzlinové metastázy a zkrácení přežití, specifické léčebné strategie založené na tloušťce nádoru dosud nebyly vyhodnoceny vzhledem k širokému spektru faktorů souvisejících s prognózou pacientů sSCC dutiny ústní. V případě pokročilých stadií SCC dutiny ústní (stadia III, IV) se tloušťka nádoru při plánování léčby obvykle nezohledňuje, protože hloubka nádoru obvykle přesahuje 5 mm a pacienti obvykle podstupují agresivní chirurgický zákrok s neoadjuvantní a/nebo adjuvantní chemoradioterapií.
Perineurální invaze
Perineurální invaze je spojena se zvýšeným rizikem lokální recidivy a krčních metastáz a je obecně považována za nezávislý prediktor přežití u pacientů s SCC dutiny ústní. Přítomnost i malého postižení periferních nervů je spojena se sníženým přežitím. Pokud je tato skutečnost patologicky potvrzena, měla by být důvodem k důraznému zvážení kompletní pooperační radioterapie k léčbě primárního nádoru, protože výsledky související s lokoregionální recidivou jsou špatné.
Pozitivní chirurgické okraje
Mikroskopický reziduální nádor v důsledku pozitivních chirurgických okrajů statisticky zvyšuje lokální recidivu a mortalitu při léčbě SCC hlavy a krku. Pacienti léčení chirurgicky jako primární modalitou vykazují významně lepší míru lokální kontroly, pokud je dosaženo negativního chirurgického okraje. Chirurgové provádějící resekce pokročilého primárního SCC dutiny ústní by měli usilovat o dosažení minimálně 1 cm okraje, přičemž preferovány jsou 2-3 cm okraje, aby se minimalizovala pravděpodobnost pozitivních okrajů. Pozitivní chirurgické okraje buď v primárním ložisku, nebo v krku po disekci krku vyžadují pro zlepšení výsledků použití pooperační radioterapie. U pacientů s pozitivními chirurgickými okraji, kteří podstoupili pooperační radioterapii (≥ 62,5 Gy), bylo zaznamenáno zlepšení dvouletého přežití bez onemocnění z 33,6 % na 75,6 %.
Metastázy v krčních uzlinách
Přítomnost metastáz v krčních uzlinách byla opakovaně uváděna jako nejvýznamnější faktor, který předznamenává snížení přežití a lokoregionální recidivu u SCC jazyka. Navíc metastázy v krčních lymfatických uzlinách umístěné ve vzdálenějších úrovních krku (úrovně III/IV) nebo v kontralaterálním krku mají rovněž tendenci k významnému snížení míry přežití. Celková míra pětiletého přežití při srovnání pacientů bez průkazu metastáz v krčních lymfatických uzlinách a pacientů s pozitivním postižením uzlin je uváděna 42,8 %, resp. 17,5 %. U pacientů s pokročilým stádiem SCC dutiny ústní jsou obecně přítomny metastázy v lymfatických uzlinách podle definice. Přítomnost metastáz v krčních lymfatických uzlinách by měla být považována za zlověstné znamení a měla by být podnětem k včasné a agresivní léčbě, aby se optimalizovaly výsledky.
Extrakapsulární rozšíření
Metastázy v krčních lymfatických uzlinách, které vykazují extrakapsulární rozšíření, mají statisticky snížené celkové přežití. Přítomnost extrakapsulárního rozšíření uzlin je rovněž znepokojující z hlediska recidivy krčních metastáz po léčbě. Pokročilé stadium SCC jazyka se může projevit rozsáhlým onemocněním krčních uzlin, které zvyšuje pravděpodobnost extrakapsulárního rozšíření. Pacienti s více lymfatickými uzlinami vykazujícími extrakapsulární rozšíření mají obecně velmi špatnou prognózu.
Rozhodovací faktory při plánování léčby
Tloušťka nádoru
Všeobecně platí, že větší velikost a tloušťka nádoru významně předpovídá zkrácení přežití a zvyšuje míru lokoregionální recidivy. Měření tloušťky nádoru a vzoru invaze u pacientů s časným karcinomem dutiny ústní může umožnit identifikaci pacientů s agresivnějším onemocněním. U pacientů s průměrem nádoru větším než 1,5 cm nebo tloušťkou nádoru větší než 5 mm lze pak zvážit agresivnější adjuvantní léčbu a elektivní disekci krku bez ohledu na stadium onemocnění z důvodu zvýšeného rizika metastáz do krčních lymfatických uzlin.
MRI je dostatečně přesná pro určení tloušťky nádoru SCC dutiny ústní, i když standardem zůstává histologické hodnocení. Ačkoli tloušťka nádoru spolehlivě předpovídá regionální uzlinové metastázy a zkrácení doby přežití, specifické léčebné strategie založené na tloušťce nádoru dosud nebyly vyhodnoceny vzhledem k širokému spektru faktorů souvisejících s prognózou u pacientů s SCC dutiny ústní. V případě pokročilých stadií SCC dutiny ústní (stadia III, IV) se tloušťka nádoru při plánování léčby obvykle nezohledňuje, protože hloubka nádoru obvykle přesahuje 5 mm a pacienti obvykle podstupují agresivní chirurgický zákrok s neoadjuvantní a/nebo adjuvantní chemoradioterapií.
Perineurální invaze
Perineurální invaze je spojena se zvýšeným rizikem lokální recidivy a krčních metastáz a je obecně považována za nezávislý prediktor přežití u pacientů s SCC dutiny ústní. Přítomnost i malého postižení periferních nervů je spojena se sníženým přežitím. Pokud je tato skutečnost patologicky potvrzena, měla by být důvodem k důraznému zvážení kompletní pooperační radioterapie k léčbě primárního nádoru, protože výsledky související s lokoregionální recidivou jsou špatné.
Pozitivní chirurgické okraje
Mikroskopický reziduální nádor v důsledku pozitivních chirurgických okrajů statisticky zvyšuje lokální recidivu a mortalitu při léčbě SCC hlavy a krku. Pacienti léčení chirurgicky jako primární modalitou vykazují významně lepší míru lokální kontroly, pokud je dosaženo negativního chirurgického okraje. Chirurgové provádějící resekce pokročilého primárního SCC dutiny ústní by měli usilovat o dosažení minimálně 1 cm okraje, přičemž preferovány jsou 2-3 cm okraje, aby se minimalizovala pravděpodobnost pozitivních okrajů. Pozitivní chirurgické okraje buď v primárním ložisku, nebo v krku po disekci krku vyžadují pro zlepšení výsledků použití pooperační radioterapie. U pacientů s pozitivními chirurgickými okraji, kteří podstoupili pooperační radioterapii (≥ 62,5 Gy), bylo zaznamenáno zlepšení dvouletého přežití bez onemocnění z 33,6 % na 75,6 %.
Metastázy v krčních uzlinách
Přítomnost metastáz v krčních uzlinách byla opakovaně uváděna jako nejvýznamnější faktor, který předznamenává snížení přežití a lokoregionální recidivu u SCC jazyka. Navíc metastázy v krčních lymfatických uzlinách umístěné ve vzdálenějších úrovních krku (úrovně III/IV) nebo v kontralaterálním krku mají rovněž tendenci k významnému snížení míry přežití. Celková míra pětiletého přežití při srovnání pacientů bez průkazu metastáz v krčních lymfatických uzlinách a pacientů s pozitivním postižením uzlin je uváděna 42,8 %, resp. 17,5 %. U pacientů s pokročilým stádiem SCC dutiny ústní jsou obecně přítomny metastázy v lymfatických uzlinách podle definice. Přítomnost metastáz v krčních lymfatických uzlinách by měla být považována za zlověstné znamení a měla by být podnětem k časné a agresivní léčbě, aby se optimalizovaly výsledky.
Extrakapsulární rozšíření
Metastázy v krčních lymfatických uzlinách, které vykazují extrakapsulární rozšíření, mají statisticky snížené celkové přežití. Přítomnost extrakapsulárního rozšíření uzlin je rovněž znepokojující z hlediska recidivy krčních uzlin po léčbě. Pokročilé stadium SCC jazyka se může projevit rozsáhlým onemocněním krčních uzlin, což zvyšuje pravděpodobnost extrakapsulárního rozšíření. Pacienti s mnohočetnými lymfatickými uzlinami vykazujícími extrakapsulární rozšíření mají obecně velmi špatnou prognózu.