Context
Lunga este un organ extrem de specializat, vital al cavității bucale. Rezecția unei părți sau a întregii limbi prezintă o gamă largă de provocări care necesită ca chirurgul să evite, să limiteze sau să restabilească deficiențele funcționale severe ale gurii, masticației, deglutiției și fonației.
Scopul acestui capitol este de a trece în revistă embriologia, anatomia și cele mai frecvente afecțiuni maligne ale limbii. Autorii abordează, de asemenea, evaluarea clinică, intervențiile chirurgicale și reconstrucțiile, evoluția postoperatorie și prognosticul pacienților supuși glosectomiei.
Embriologie
Lunga apare în timpul celei de-a patra săptămâni de dezvoltare, odată cu apariția tuberculului impar, o umflătură de mezenchim în podeaua faringelui primitiv cranial față de foramenul cecal. Cele două treimi anterioare ale limbii sunt formate din cele două umflături laterale (derivate din prima arcadă faringiană) care se dezvoltă de o parte și de alta a tuberculum impar. Aceste muguri linguale fuzionează împreună și formează sulcusul median al limbii. Treimea posterioară a limbii provine din supraînălțarea eminenței hipobranhiale a copulei. Copula este formată din părțile ventromediale ale celui de-al doilea arc faringian și din partea craniană a celui de-al treilea arc faringian. Eminența hipobranhială este formată de părțile ventromediale ale celui de-al treilea și celui de-al patrulea arc faringian.
Epiteliul limbii se dezvoltă din endodermul foregutului. Majoritatea mușchilor limbii se dezvoltă din mioblaste care migrează din miotomii occipitali. Țesutul conjunctiv, vasele limfatice și vasele sanguine ale limbii provin din mezenchimul arcului faringian.
Histologie
Lunga este căptușită cu epiteliu scuamos stratificat masticator. Magnitudinea forțelor fizice din timpul funcției dictează gradul de keratinizare epitelială a limbii în comparație cu alte zone din cavitatea bucală.
Anatomie relevantă
Anatomie generală
De la anterior la posterior, limba are 3 suprafețe: vârful, corpul și baza. Vârful este porțiunea anterioară foarte mobilă și ascuțită a limbii. Ulterior vârfului se află corpul limbii, care are suprafețe dorsală (superioară) și ventrală (inferioară) (vezi imaginea de mai jos).
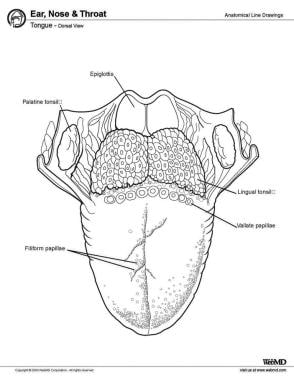
 Limba, vedere dorsală.
Limba, vedere dorsală. Musculi
Cei 8 mușchi ai limbii umane sunt clasificați ca fiind fie intrinseci, fie extrinseci. Cei 4 mușchi intrinseci acționează pentru a schimba forma limbii și nu sunt atașați de niciun os. Cei 4 mușchi extrinseci acționează pentru a schimba poziția limbii și sunt ancorați la os. Aceștia sunt genioglossus, hyoglossus, styloglossus, palatoglossus.
Alimentare vasculară
Lunga își primește aportul de sânge în principal de la artera linguală, o ramură a arterei carotide externe. Podeaua gurii își primește, de asemenea, alimentarea cu sânge de la artera linguală. Triunghiul format de tendonul intermediar al mușchiului digastric, de marginea posterioară a mușchiului miohioidian și de nervul hipoglosal este numit uneori triunghiul lui Pirogov-Belclard ‘s. Alimentarea secundară cu sânge a limbii provine de la ramura amigdaliană a arterei faciale și de la artera faringiană ascendentă.
Alimentarea nervoasă
Gustul pentru cele două treimi anterioare ale limbii este furnizat de nervul facial (chorda tympani, CN VII). Senzația generală a celor două treimi anterioare ale limbii este furnizată de nervul lingual, care este o ramură a CN V3. Nervul glosofaringian (CN IX) asigură senzația generală pentru treimea posterioară a limbii. Toți mușchii intrinseci și extrinseci ai limbii sunt alimentați de nervul hipoglosal (CN XII), cu excepția unuia dintre mușchii extrinseci, palatoglosul, care este inervat de CN X al plexului faringian.
Pentru mai multe informații despre anatomia relevantă, vezi Anatomia limbii.
Fiziologia înghițirii
Inceperea înghițirii începe cu reținerea bolusului alimentar în interiorul cavității bucale. Limba liber mobilă este apoi capabilă să ia contact cu palatul anterior, să formeze bolusul și să inițieze mișcarea posterioară a bazei limbii spre peretele faringian, care propulsează bolusul alimentar spre partea din spate a gâtului. Ridicarea hioidului și a laringelui permite deschiderea sfincterului esofagian superior și bolusul este eliminat.
Patologie
Carcinom cu celule scuamoase (SCC)
Mai mult de 95% dintre cancerele limbii sunt carcinoame cu celule scuamoase (SCC). Considerațiile privind tratamentul altor tumori maligne mai puțin frecvente ale limbii (adenocarcinom, carcinom adenoid chistic) și sarcoame (sarcomul alveolar al părților moi) depășesc sfera de aplicare a acestui capitol. Principiile stabilite pentru glosectomia parțială și totală pentru CSC pot fi aplicate, în general, la alte tumori maligne.
CSC al limbii se prezintă, în general, în deceniul cinci și șase al vieții și este mai frecvent la bărbați. Fumatul de tutun și abuzul de etanol sunt puternic asociate cu dezvoltarea SCC al limbii, iar pacienții care abuzează atât de tutun cât și de etanol au un risc de 6 până la 15 ori mai mare de a dezvolta cancer.
Metastazele ganglionare
Diseminarea limfatică a SCC de limbă apare în general într-o manieră ordonată, implicând mai întâi ganglionii limfatici superiori (nivelurile I-II), apoi cei mijlocii (nivelurile II-III) și, în final, ganglionii limfatici cervicali inferiori (nivelul IV). Drenajul limfatic pentru limbă include bazinele ganglionare jugulare interne, subdigastrice, omohioide, submandibulare și submentoniere (nivelurile I-III).
Calea anterioară drenează vârful limbii orale și drenează în primul rând la nivelul III. Grupul lateral drenează treimea laterală a spatelui limbii, de la vârf până la papilele circumvalate la bazinele ganglionare submandibulare și jugulare interne și, ocazional, bazinul ganglionar submental (nivelurile I-III). Calea centrală drenează cele două treimi centrale ale limbii. Aceste vase drenează în regiunea submentonieră (nivelul I) sau în bazinul ganglionar al lanțului cervical superior prin intermediul ganglionilor sublinguali (nivelul III). Leziunile primare ale limbii care se apropie de linia mediană drenează adesea către bazinele ganglionare bilaterale, deoarece în această regiune există o încrucișare limfatică semnificativă.
Evaluarea pacientului
Pacienții care se prezintă pentru evaluarea cancerului de limbă necesită o anamneză detaliată și un examen fizic amănunțit. Clinicianul trebuie să stabilească prezența și durata simptomelor, cum ar fi durerea, sângerarea, otalgia, odinofagia, disfagia și disartria. Anamneza trebuie să documenteze factorii de risc, cum ar fi consumul de tutun și alcool, obiceiurile alimentare recente, pierderea în greutate, comorbiditățile medicale și istoricul familial al bolii.
Examinarea fizică se efectuează pentru a evalua starea pacientului înainte de tratament, inclusiv extinderea tumorii primare, prezența și localizarea metastazelor ganglionilor limfatici cervicali, precum și depistarea tumorilor maligne primare sincrone. Laringoscopia cu fibră optică trebuie efectuată în cabinet pentru examinarea căilor respiratorii, care este adesea compromisă în boala avansată, precum și pentru evaluarea afectării laringelui.
Biopsia leziunilor limbii poate fi efectuată, de obicei, în mediul clinic cu anestezie locală sau poate fi efectuată sub anestezie generală în timpul panendoscopiei formale. Masele palpabile ale gâtului sau ganglionii limfatici cervicali metastatici mari se pretează, de obicei, la biopsia prin aspirație cu ac fin. Aspirația cu ac fin ghidată cu ultrasunete este adesea utilizată pentru a obține un diagnostic atunci când boala cervicală suspectată este dificil de localizat și s-a raportat că are o sensibilitate și o specificitate superioare în comparație cu aspirația tradițională cu ac fin. Biopsia chirurgicală deschisă a bolii metastatice cervicale suspectate este în general contraindicată.
Diagnostic imagistic
Tomografia computerizată
Tomografia computerizată (CT) cu contrast intravenos este cel mai frecvent utilizat studiu radiografic pentru cancerul de limbă. CT cu substanță de contrast permite o evaluare tridimensională a tumorii primare, oferind informații neprețuite în ceea ce privește structurile anatomice conexe și gradul de invazie locală. În general, pacienții diagnosticați cu SCC avansat al limbii ar trebui, de asemenea, să fie supuși unui CT cu contrast al toracelui pentru a evalua boala metastatică pulmonară.
CT rămâne modalitatea imagistică de elecție atunci când se evaluează boala metastatică cervicală la nivelul gâtului clinic N0, obez sau iradiat anterior.
Imagistica prin rezonanță magnetică
Imagistica prin rezonanță magnetică (IRM) oferă o rezoluție superioară a țesuturilor moi în comparație cu CT. Acuratețea crescută a diagnosticului în extinderea leziunii primare a țesuturilor moi, precum și acuratețea îmbunătățită pentru stadializarea ganglionilor limfatici cervicali i-a determinat pe unii autori să recomande scanarea IRM de rutină pentru malignitatea capului și gâtului. IRM oferă o modalitate de imagistică excelentă, cu o acuratețe superioară scanării CT convenționale atunci când este necesară evaluarea gradului de invazie a tumorii primare. Leziunile mari localizate în interiorul limbii și în planșeul gurii, care sunt supuse artefactelor tomografice dentare și osoase, se pretează în special la IRM. IRM este deosebit de util în cazurile care prezintă invazie perineurală și poate îmbunătăți precizia legată de extinderea bolii în aceste leziuni. În ciuda acestei acurateți sporite, ca și în cazul CT, IRM oferă o acuratețe insuficientă pentru a detecta boala micrometastatică.
Tomografia prin emisie de pozitroni
Tomografia prin emisie de pozitroni (PET) este o tehnică de imagistică funcțională care utilizează un trasor radiomarcat, 18-fluoro-2-deoxiglucoză (18-FDG), pentru a detecta celulele active metabolic, cum este cazul cancerului. PET are o acuratețe crescută (adevărați pozitivi) pentru detectarea tumorii maligne la nivelul capului și gâtului, pentru supravegherea tumorală post-terapie și pentru evaluarea bolii metastatice cervicale/distante.
Cu o leziune primară cunoscută în stadiu avansat, PET oferă puține avantaje față de CT sau IRM. PET oferă o rezoluție inferioară pentru evaluarea extensiei leziunii primare și ar trebui să fie combinată cu CT pentru a îmbunătăți precizia diagnosticului. În prezent, limita de detecție se corelează cu o rezoluție de aproximativ 5 mm. Deși PET oferă o promisiune semnificativă în evaluarea gâtului N0 în stadiile incipiente ale bolii, la pacienții cu cancere de limbă avansate, starea gâtului are doar o semnificație prognostică.
Panendoscopia
Panendoscopia (laringoscopie directă, esofagoscopie, bronhoscopie) este frecvent utilă la evaluarea cancerelor de limbă. Se evaluează întinderea tumorii primare, în special relația tumorii cu linia mediană, baza limbii și mandibula. Biopsiile sunt obținute în momentul panendoscopiei, dacă diagnosticul histologic nu a fost încă stabilit. Panendoscopia este, de asemenea, utilizată pentru a exclude tumorile maligne sincrone.
Stadificarea SCC de limbă
Toți pacienții evaluați pentru tumori maligne la nivelul capului și gâtului trebuie să fie stadializați în conformitate cu sistemul de stadializare TNM al American Joint Committee on Cancer (AJCC) pentru leziunea cavității bucale, așa cum se arată mai jos.
Clasificarea TNM a AJCC: SCCA la nivelul cavității orale
Tumor primar (T)
-
TX – Tumora primară nu poate fi evaluată
-
T0 – Nicio dovadă de tumoră primară
-
Tis – Carcinom in situ
-
T1 – Tumoră de 2 cm sau mai puțin în cea mai mare dimensiune
-
T2 – Tumoră de peste 2 cm, dar nu mai mult de 4 cm în cea mai mare dimensiune
-
T3 – Tumoră de peste 4 cm în cea mai mare dimensiune
-
T4 (buză) – Tumora invadează prin corticala osoasă, nervul alveolar inferior, podeaua gurii sau pielea feței, adică bărbia sau nasul
T4a (cavitatea bucală) – Tumora invadează prin osul cortical, în mușchiul profund (extrinsec) al limbii (genioglossus, hyoglossus, palatoglossus și styloglossus) sinusul maxilar sau pielea feței
T4b – Tumora implică spațiul masticator, plăcile pterigoide, sau baza craniului și/sau înglobează artera carotidă internă
Noduli limfatici regionali (N)
-
NX – Ganglionii limfatici regionali nu pot fi evaluați
-
N0 – Nicio metastază ganglionară regională
-
N1 – Metastază într-un singur ganglion limfatic ipsilateral, 3 cm sau mai puțin în cea mai mare dimensiune
-
N2 – Metastază într-un singur ganglion limfatic ipsilateral, cu o dimensiune mai mare de 3 cm, dar nu mai mare de 6 cm în cea mai mare dimensiune; sau în ganglioni limfatici bilaterali sau contralaterali, niciunul mai mare de 6 cm în cea mai mare dimensiune
-
N2a – Metastază într-un singur ganglion limfatic ipsilateral mai mare de 3 cm, dar nu mai mare de 6 cm în cea mai mare dimensiune
-
N2b – Metastază în mai mulți ganglioni limfatici ipsilaterali, niciunul mai mare de 6 cm în cea mai mare dimensiune
-
N2c – Metastaze în ganglioni limfatici bilaterali sau contralaterali, niciunul mai mare de 6 cm în cea mai mare dimensiune
-
N3 – Metastază într-un ganglion limfatic mai mare de 6 cm în cea mai mare dimensiune
Metază la distanță (M)
-
MX – Metastazele la distanță nu pot fi evaluate
-
M0 – Fără metastaze la distanță
-
M1 – Metastaze la distanță
Sistem de stadializare AJCC: Oral Cavity SCCA
Gruparea pe stadii
Factori care influențează prognosticul
Grosimea tumorii
În general, creșterea dimensiunii și grosimii tumorii este semnificativ predictivă pentru scăderea supraviețuirii și crește rata de recidivă locoregională. Măsurarea grosimii tumorii și a modelului de invazie la pacienții cu cancer oral precoce poate permite identificarea acelor pacienți cu o boală mai agresivă. Pacienții cu un diametru al tumorii mai mare de 1,5 cm sau cu o grosime a tumorii mai mare de 5 mm pot fi apoi luați în considerare pentru o terapie adjuvantă mai agresivă și pentru o disecție electivă a gâtului, indiferent de stadiu, din cauza riscului crescut de metastaze la nivelul ganglionilor limfatici cervicali.
IRM este suficient de precisă pentru a determina grosimea tumorii în cazul SCC din cavitatea bucală, deși evaluarea histologică rămâne standardul. Deși grosimea tumorii prezice în mod fiabil metastazele ganglionare regionale și scăderea supraviețuirii, strategiile de tratament specifice bazate pe grosimea tumorii nu au fost încă evaluate din cauza gamei largi de factori legați de prognostic în rândul pacienților cu CSC la nivelul cavității bucale. În cazul SCC al cavității bucale în stadiu avansat (stadiile III, IV), grosimea tumorii nu este, în general, un factor de luat în considerare în planificarea tratamentului, deoarece adâncimea depășește, de obicei, 5 mm, iar pacienții primesc, în general, o intervenție chirurgicală agresivă cu chimioradioterapie neoadjuvantă și/sau adjuvantă.
Invazia perineurală
Invazia perineurală a fost asociată cu un risc crescut de recidivă locală și metastaze cervicale și se consideră, în general, că este un factor predictiv independent de supraviețuire pentru pacienții cu SCC al cavității bucale. Prezența chiar și a unei implicări mici a nervilor periferici a fost asociată cu scăderea supraviețuirii. În cazul în care se confirmă patologic, acest lucru ar trebui să determine luarea în considerare cu fermitate a unui ciclu complet de radioterapie postoperatorie pentru a trata tumora primară, deoarece rezultatele legate de recidiva locoregională sunt slabe.
Marginile chirurgicale pozitive
Tumoarea reziduală microscopică rezultată din marjele chirurgicale pozitive crește statistic recidiva locală și mortalitatea atunci când se tratează SCC de cap și gât. Pacienții tratați prin chirurgie ca modalitate primară prezintă rate de control local semnificativ îmbunătățite dacă se obține o marjă chirurgicală negativă. Chirurgii care efectuează rezecții pentru SCC primar avansat al cavității bucale ar trebui să se străduiască să obțină o marjă de cel puțin 1 cm, fiind preferate marjele de 2-3 cm, pentru a reduce la minimum probabilitatea unor marje pozitive. Marginile chirurgicale pozitive, fie la nivelul situsului primar, fie în interiorul gâtului după disecția gâtului, necesită utilizarea radioterapiei postoperatorii pentru a îmbunătăți rezultatele. S-a raportat că supraviețuirea fără boală la doi ani s-a îmbunătățit de la 33,6% la 75,6% la pacienții cu margini chirurgicale pozitive care au primit radioterapie postoperatorie (≥62,5 Gy).
Metastaze cervicale
Prezența metastazelor ganglionare cervicale a fost citată în mod repetat ca fiind cel mai semnificativ factor care prevestește o scădere a supraviețuirii și o recidivă locoregională în SCC de limbă. Mai mult, metastazele ganglionilor limfatici cervicali localizate la niveluri mai îndepărtate ale gâtului (nivelurile III/IV) sau în gâtul contralateral tind, de asemenea, să aibă rate de supraviețuire semnificativ diminuate. Ratele globale de supraviețuire la 5 ani, atunci când se compară pacienții fără dovezi de metastaze la nivelul ganglionilor limfatici cervicali cu cei cu boală ganglionară pozitivă, au fost raportate ca fiind de 42,8% și, respectiv, 17,5%. Pacienții care se prezintă cu SCC al cavității bucale în stadiu avansat prezintă, în general, prin definiție, metastaze ganglionare. Prezența metastazelor ganglionare cervicale ar trebui să fie considerată un semn de rău augur și ar trebui să determine un tratament precoce și agresiv pentru a optimiza rezultatele.
Extinderea extracapsulară
Metastazele ganglionare cervicale care prezintă o extensie extracapsulară au o supraviețuire generală diminuată din punct de vedere statistic. Prezența extensiei extracapsulare ganglionare este, de asemenea, îngrijorătoare pentru recidiva cervicală după terapie. SCC de limbă în stadiu avansat poate prezenta o boală ganglionară cervicală extinsă care crește probabilitatea de extensie extracapsulară. Pacienții cu multiple ganglioni limfatici care prezintă o extensie extracapsulară au, în general, un prognostic extrem de slab.
Factori de decizie în planificarea tratamentului
Grosimea tumorii
În general, creșterea dimensiunii și grosimii tumorii este semnificativ predictivă pentru scăderea supraviețuirii și crește rata de recidivă locoregională. Măsurarea grosimii tumorii și a modelului de invazie la pacienții cu cancer oral precoce poate permite identificarea acelor pacienți cu o boală mai agresivă. Pacienții cu un diametru al tumorii mai mare de 1,5 cm sau cu o grosime a tumorii mai mare de 5 mm pot fi apoi luați în considerare pentru o terapie adjuvantă mai agresivă și pentru o disecție electivă a gâtului, indiferent de stadiu, din cauza riscului crescut de metastaze la nivelul ganglionilor limfatici cervicali.
IRM este suficient de precisă pentru a determina grosimea tumorii în cazul SCC din cavitatea bucală, deși evaluarea histologică rămâne standardul. Deși grosimea tumorii prezice în mod fiabil metastazele ganglionare regionale și scăderea supraviețuirii, strategiile de tratament specifice bazate pe grosimea tumorii nu au fost încă evaluate din cauza gamei largi de factori legați de prognostic în rândul pacienților cu SCC al cavității bucale. În cazul SCC al cavității bucale în stadiu avansat (stadiile III, IV), grosimea tumorii nu este, în general, un factor de luat în considerare în planificarea tratamentului, deoarece adâncimea depășește, de obicei, 5 mm, iar pacienții primesc, în general, o intervenție chirurgicală agresivă cu chimioradioterapie neoadjuvantă și/sau adjuvantă.
Invazia perineurală
Invazia perineurală a fost asociată cu un risc crescut de recidivă locală și metastaze cervicale și se consideră, în general, că este un factor predictiv independent de supraviețuire pentru pacienții cu SCC al cavității bucale. Prezența chiar și a unei implicări mici a nervilor periferici a fost asociată cu scăderea supraviețuirii. În cazul în care se confirmă patologic, acest lucru ar trebui să determine luarea în considerare cu fermitate a unui ciclu complet de radioterapie postoperatorie pentru a trata tumora primară, deoarece rezultatele legate de recidiva locoregională sunt slabe.
Marginile chirurgicale pozitive
Tumoarea reziduală microscopică rezultată din marjele chirurgicale pozitive crește statistic recidiva locală și mortalitatea atunci când se tratează SCC de cap și gât. Pacienții tratați prin chirurgie ca modalitate primară prezintă rate de control local semnificativ îmbunătățite dacă se obține o marjă chirurgicală negativă. Chirurgii care efectuează rezecții pentru SCC primar avansat al cavității bucale ar trebui să se străduiască să obțină o marjă de cel puțin 1 cm, fiind preferate marjele de 2-3 cm, pentru a reduce la minimum probabilitatea unor marje pozitive. Marginile chirurgicale pozitive, fie la nivelul situsului primar, fie în interiorul gâtului după disecția gâtului, necesită utilizarea radioterapiei postoperatorii pentru a îmbunătăți rezultatele. S-a raportat că supraviețuirea fără boală la doi ani s-a îmbunătățit de la 33,6% la 75,6% la pacienții cu margini chirurgicale pozitive care au primit radioterapie postoperatorie (≥62,5 Gy).
Metastaze cervicale
Prezența metastazelor ganglionare cervicale a fost citată în mod repetat ca fiind cel mai semnificativ factor care prevestește o scădere a supraviețuirii și o recidivă locoregională în SCC de limbă. Mai mult, metastazele ganglionilor limfatici cervicali localizate la niveluri mai îndepărtate ale gâtului (nivelurile III/IV) sau în gâtul contralateral tind, de asemenea, să aibă rate de supraviețuire semnificativ diminuate. Ratele globale de supraviețuire la 5 ani, atunci când se compară pacienții fără dovezi de metastaze la nivelul ganglionilor limfatici cervicali cu cei cu boală ganglionară pozitivă, au fost raportate la 42,8% și, respectiv, 17,5%. Pacienții care se prezintă cu SCC al cavității bucale în stadiu avansat prezintă, în general, prin definiție, metastaze ganglionare. Prezența metastazelor ganglionare cervicale ar trebui să fie considerată un semn de rău augur și ar trebui să determine un tratament timpuriu și agresiv pentru a optimiza rezultatele.
Extinderea extracapsulară
Metastazele ganglionare cervicale care prezintă o extensie extracapsulară au o supraviețuire generală diminuată din punct de vedere statistic. Prezența extensiei extracapsulare ganglionare este, de asemenea, îngrijorătoare pentru recidiva cervicală după terapie. SCC de limbă în stadiu avansat poate prezenta o boală ganglionară cervicală extinsă, ceea ce crește probabilitatea de extensie extracapsulară. Pacienții cu multiple ganglioni limfatici care prezintă o extensie extracapsulară au, în general, un prognostic extrem de slab.