Fundo
A língua é um órgão altamente especializado e vital da cavidade oral. A ressecção de uma parte ou de toda a língua apresenta uma ampla gama de desafios que requerem que o cirurgião evite, limite ou restaure as graves deficiências funcionais à gustação, mastigação, deglutição e fonação.
Este capítulo tem como objetivo rever a embriologia, anatomia e a malignidade mais comum da língua. Os autores também abordam a avaliação clínica, cirurgias e reconstruções, evolução pós-operatória e prognóstico de pacientes submetidos à glossectomia.
Embriologia
>A língua aparece durante a quarta semana de desenvolvimento com o aparecimento do tuberculum impar, um inchaço mesenquimatoso no assoalho da faringe primitiva cranial até o forame cecum. Os dois terços anteriores da língua formam-se a partir dos dois inchaços laterais (derivados do primeiro arco faríngeo) que se desenvolvem de ambos os lados do forame cecum. Estes gomos linguais fundem-se e formam o sulco mediano da língua. O terço posterior da língua surge da eminência hipobranquial do crescimento excessivo da cópula. A cópula é formada pelas partes ventromediais do segundo arco faríngeo e a parte craniana do terceiro arco faríngeo. A eminência hipobranquial é formada pelas partes ventromediais do terceiro e quarto arcos faríngeos faríngeos.
O epitélio da língua desenvolve-se a partir do endoderme do primeiro arco faríngeo. A maioria dos músculos da língua desenvolve-se a partir dos mioplastos que migram a partir dos miotomas occipitais. O tecido conjuntivo, vasos linfáticos e vasos sanguíneos da língua surgem do mesênquima do arco faríngeo.
Histologia
A língua é revestida por epitélio escamoso estratificado mastigatório. A magnitude das forças físicas durante a função dita o grau de queratinização epitelial da língua em comparação com outras áreas dentro da cavidade oral.
>
Anatomia recorrente
Anatomia grosseira
De anterior para posterior, a língua tem 3 superfícies: ponta, corpo e base. A ponta é a porção anterior da língua, altamente móvel e pontiaguda. Posterior à ponta encontra-se o corpo da língua, que tem superfícies dorsal (superior) e ventral (inferior) (ver imagem abaixo).
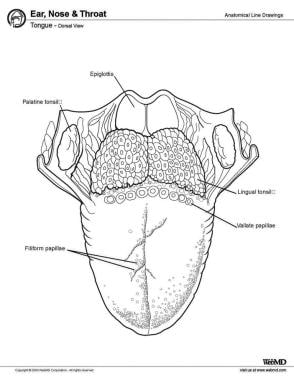 Língua, vista dorsal.
Língua, vista dorsal. Músculos
Os 8 músculos da língua humana são classificados como intrínsecos ou extrínsecos. Os 4 músculos intrínsecos actuam para alterar a forma da língua e não estão ligados a nenhum osso. Os 4 músculos extrínsecos actuam para alterar a posição da língua e estão ancorados ao osso. Eles são o genioglossus, hyoglossus, styloglossus, palatoglossus.
Suprimento vascular
A língua recebe seu suprimento sanguíneo principalmente da artéria lingual, um ramo da artéria carótida externa. O assoalho da boca também recebe seu suprimento de sangue da artéria lingual. O triângulo formado pelo tendão intermediário do músculo digástrico, a borda posterior do músculo mylohyoid e o nervo hipoglossal é às vezes chamado de triângulo de Pirogov-Belclard. O suprimento de sangue secundário para a língua é proveniente do ramo tonsilar da artéria facial e da artéria faríngea ascendente.
Suprimento nervoso
Sabor para os dois terços anteriores da língua é suprido pelo nervo facial (corda timpânica, CN VII). A sensação geral dos dois terços anteriores da língua é suprida pelo nervo lingual, que é um ramo do CN V3. O nervo glosofaríngeo (CN IX) proporciona uma sensação geral para o terço posterior da língua. Todos os músculos intrínsecos e extrínsecos da língua são supridos pelo nervo hipoglossal (CN XII), exceto um dos músculos extrínsecos, o palatoglosso, que é inervado pelo CN X do plexo faríngeo.
Para mais informações sobre a anatomia relevante, ver Anatomia da Língua.
Fisiologia da andorinha
Iniciação da andorinha começa por conter o bolo alimentar dentro da cavidade oral. A língua livremente móvel é então capaz de fazer contato com o palato anterior, formar o bolo, e iniciar o movimento posterior da base da língua em direção à parede faríngea, que impulsiona o bolo alimentar em direção à parte de trás da garganta. A elevação do hióide e laringe permite a abertura do esfíncter esofágico superior e o bolo é passado.
Patologia
Carcoma de células escamosas (CCS)
Carcoma de células escamosas (CCS) é maior que 95% dos cancros da língua. A consideração do tratamento de outras malignidades menos comuns da língua (adenocarcinoma, carcinoma cístico adenoideanoideano) e sarcomas (sarcoma alveolar de partes moles) está além do escopo deste capítulo. Os princípios estabelecidos para glossectomia parcial e total para CEC podem ser geralmente aplicados a outras neoplasias malignas.
SCC da língua geralmente se apresenta na quinta e sexta década de vida e é mais comum em homens. O abuso do tabaco e do etanol estão fortemente associados ao desenvolvimento de CEC da língua, e os pacientes que abusam tanto do tabaco quanto do etanol têm um risco 6 a 15 vezes maior de desenvolver câncer.
Metástase dos gânglios linfáticos
A propagação linfática da CEC da língua geralmente ocorre de forma ordenada, envolvendo primeiro os mais altos (níveis I-II), depois os médios (níveis II-III), e finalmente os linfonodos cervicais inferiores (nível IV). A drenagem linfática da língua inclui as bacias jugular interna, subdigástrica, omo-hiohóide, submandibular e submental nodal (níveis I-III).
A via anterior drena a ponta da língua oral e drena principalmente até o nível III. O grupo lateral drena o terço lateral do dorso da língua desde a ponta até a papila circunvalada até as bacias nodais submandibulares e jugulares internas e ocasionalmente a bacia dos nós submentais (níveis I-III). A via central drena os dois terços centrais da língua. Estes vasos drenam para a região submental (nível I) ou para a bacia nodal da cadeia cervical superior através dos nós sublinguais (nível III). Lesões primárias da língua que se aproximam da linha média muitas vezes drenam para bacias nodais bilaterais, uma vez que existe um cruzamento linfático significativo nesta região.
Avaliação da paciente
As pacientes que se apresentam para a avaliação do câncer de língua requerem uma história detalhada e um exame físico minucioso. O clínico deve verificar a presença e duração de sintomas como dor, sangramento, otalgia, odynophagia, disfagia e disartria. A história deve documentar fatores de risco como o uso de tabaco e álcool, hábitos alimentares recentes, perda de peso, co-morbidades médicas e história familiar de doença.
O exame físico é realizado para avaliar a condição pré-tratamento do paciente, incluindo a extensão do tumor primário, presença e localização de metástases linfonodais cervicais, bem como o rastreamento de neoplasias malignas primárias sincrônicas. A laringoscopia fibrosa deve ser realizada no consultório para exame da via aérea, que muitas vezes está comprometida na doença avançada, bem como avaliação do envolvimento laríngeo.
Biópsia de lesões na língua pode ser realizada no ambiente clínico com anestesia local ou pode ser realizada sob anestesia geral durante a panendoscopia formal. Massas palpáveis no pescoço ou grandes gânglios linfáticos cervicais metastáticos são geralmente passíveis de biópsia por aspiração de agulha fina. A aspiração de agulha fina guiada por ultra-som é frequentemente utilizada para obter um diagnóstico quando a suspeita de doença cervical é difícil de localizar e tem sido relatada como tendo sensibilidade e especificidade superiores quando comparada à aspiração tradicional com agulha fina. A biópsia cirúrgica aberta de suspeita de doença metastática cervical é geralmente contra-indicada.
Diagnóstico por imagem
Tomografia computorizada
Tomografia computorizada (TC) com contraste intravenoso é o estudo radiográfico mais comumente utilizado para o câncer de língua. A TC com contraste permite uma avaliação tridimensional do tumor primário dando informações inestimáveis sobre as estruturas anatômicas relacionadas e a extensão da invasão local. Em geral, pacientes com diagnóstico avançado de CCS da língua também devem ser submetidos à TC de contraste do tórax para avaliação de doença metastática pulmonar.
TC continua sendo a modalidade de imagem de escolha ao avaliar clinicamente o N0, obeso, ou pescoço previamente irradiado para doença metastática cervical.
Ressonância magnética
Ressonância magnética (RM) oferece resolução superior dos tecidos moles quando comparada à TC. A maior precisão diagnóstica na extensão da lesão primária de partes moles, bem como a melhor precisão no estadiamento dos gânglios linfáticos cervicais, levou alguns autores a recomendar a ressonância magnética de rotina para malignidade de cabeça e pescoço. A RM oferece uma excelente modalidade de imagem, com precisão superior à da tomografia convencional quando é necessária a avaliação da extensão da invasão do tumor primário. Grandes lesões localizadas dentro da língua e do assoalho da boca que estão sujeitas a artefatos tomográficos dentários e ósseos são particularmente suscetíveis à ressonância magnética. A RM é especialmente útil em casos que exibem invasão perineural e pode melhorar a precisão relacionada com a extensão da doença nestas lesões. Apesar desta maior acurácia, como no caso da TC, a RM oferece acurácia insuficiente para detectar doença micrometastática.
Tomografia por emissão de pósitrons
Tomografia por emissão de pósitrons (PET) é uma técnica de imagem funcional que utiliza um traçador marcado por rádio, 18-fluoro-2-deoxiglicose (18-FDG), para detectar células metabolicamente ativas, como é o caso do câncer. A PET aumentou a precisão (verdadeiros positivos) para a detecção de malignidade de cabeça e pescoço, vigilância tumoral pós-terapia e avaliação para doença metastática cervical/distante.
Com uma lesão primária conhecida em estágio avançado, a PET oferece pouca vantagem sobre a TC ou RM. A PET oferece resolução inferior para avaliar a extensão da lesão primária e deve ser combinada com a TC para melhorar a precisão diagnóstica. Atualmente, o limite de detecção está correlacionado a uma resolução de aproximadamente 5 mm. Embora o PET ofereça promessa significativa na avaliação do pescoço N0 na doença em estágio inicial, em pacientes com câncer de língua avançado, o estado do pescoço é apenas de importância prognóstica.
Panendoscopia
Panendoscopia (laringoscopia direta, esofagoscopia, broncoscopia) é freqüentemente útil na avaliação dos cânceres de língua. A extensão do tumor primário é avaliada, particularmente a relação do tumor com a linha média, base da língua e mandíbula. As biópsias são obtidas no momento da panendoscopia, caso o diagnóstico histológico ainda não tenha sido estabelecido. A panendoscopia também é utilizada para excluir malignidades sincrônicas.
Tongue SCC estadiamento
Todos os pacientes avaliados para malignidade de cabeça e pescoço devem ser estadiados de acordo com o sistema de estadiamento TNM do American Joint Committee on Cancer (AJCC) para lesão da cavidade oral, como mostrado abaixo.
AJCC TNM Classification: Cavidade oral SCCA
Tumor primário (T)
-
TX – Tumor primário não pode ser avaliado
-
T0 – Nenhuma evidência de tumor primário
-
Tis – Carcinoma in situ
-
T1 – Tumor 2 cm ou menos na maior dimensão
-
T2 – Tumor mais de 2 cm mas não mais de 4 cm na maior dimensão
-
T3 – Tumor mais de 4 cm na maior dimensão
-
T4 (lábio) – Tumor invade através da cortical óssea, nervo alveolar inferior, assoalho da boca ou pele da face, ou seja, queixo ou nariz
-
T4a (cavidade oral) – Tumor invade através do osso cortical, em músculo profundo (extrínseco) da língua (genioglossus, hyoglossus, palatoglossus, e styloglossus) seio maxilar, ou pele da face
-
T4b – Tumor envolve espaço mastigador, placas pterigóides, ou base do crânio e/ou encapsulamento da artéria carótida interna
Nodos linfáticos regionais (N)
-
NX – Os linfonodos regionais não podem ser avaliados
-
N0 – Sem metástase dos linfonodos regionais
-
N1 – Metástase em um único linfonodo ipsilateral, 3 cm ou menos na maior dimensão
-
N2 – Metástase num único gânglio linfático ipsilateral, mais de 3 cm mas não mais de 6 cm na maior dimensão; ou em linfonodos bilaterais ou contralaterais, não mais de 6 cm na maior dimensão
-
N2a – Metástase em um único linfonodo ipsilateral mais de 3 cm mas não mais de 6 cm na maior dimensão
-
N2b – Metástase em múltiplos linfonodos ipsilaterais, não mais que 6cm na maior dimensão
-
N2c – Metástase em gânglios linfáticos bilaterais ou contralaterais, não mais do que 6cm na maior dimensão
-
N3 – Metástase num gânglio linfático mais do que 6cm na maior dimensão
Metástase Resistente (M)
-
MX – Metástases à distância não podem ser avaliadas
-
M0 – Sem metástases à distância
-
M1 – Metástases à distância
AJCC Staging System: Cavidade Oral SCCA
Grupamento de Estágio
Factores que afectam o prognóstico
Espessura do tumor
Em geral, o aumento do tamanho e da espessura do tumor é significativamente preditivo da diminuição da sobrevida e aumenta a taxa de recidiva locorregional. A medida da espessura e padrão de invasão tumoral em pacientes com câncer oral precoce pode permitir a identificação dos pacientes com doença mais agressiva. Pacientes com diâmetro do tumor maior que 1,5 cm ou maior que 5 mm de espessura do tumor podem então ser considerados para terapia adjuvante mais agressiva e dissecção eletiva do pescoço, independentemente do estágio, devido ao aumento do risco de metástases linfonodais cervicais.
A RM é suficientemente precisa para determinar a espessura tumoral da cavidade oral CCS, embora a avaliação histológica continue sendo o padrão. Embora a espessura tumoral preveja de forma confiável metástases nodais regionais e diminuição da sobrevida, estratégias específicas de tratamento baseadas na espessura tumoral ainda não foram avaliadas devido à ampla gama de fatores relacionados ao prognóstico entre pacientes com cavidade bucalCCCEC. No caso de CCS em estágio avançado da cavidade oral (estágios III, IV), a espessura do tumor geralmente não é uma consideração no planejamento do tratamento, pois a profundidade geralmente excede 5 mm e os pacientes geralmente recebem cirurgia agressiva com quimiorradioterapia neoadjuvante e/ou adjuvante.
Invasão perineural
Invasão perineural tem sido associada com aumento do risco de recidiva local e metástase cervical e é geralmente considerada como um preditor independente de sobrevivência para pacientes com CCS da cavidade oral. A presença de mesmo pequeno envolvimento do nervo periférico tem sido associada com diminuição da sobrevida. Se patologicamente confirmada, isto deve levar a uma forte consideração para um curso completo de radioterapia pós-operatória para tratar o tumor primário, já que os resultados relacionados à recidiva locorregional são pobres.
Margens cirúrgicas positivas
Tumor residual microscópico resultante de margens cirúrgicas positivas aumenta estatisticamente a recidiva local e a mortalidade no tratamento da CEC de cabeça e pescoço. Os pacientes tratados com cirurgia como modalidade primária exibem taxas de controle local significativamente melhoradas se uma margem cirúrgica negativa for obtida. Cirurgiões que realizam ressecções para CCS de cavidade oral primária avançada devem esforçar-se por uma margem mínima de 1 cm, sendo preferível margens de 2-3 cm, para minimizar a probabilidade de margens positivas. Margens cirúrgicas positivas no local primário ou dentro do pescoço após a dissecção do pescoço requerem o uso de radioterapia pós-operatória para melhorar os resultados. Sobrevida livre de doença por dois anos tem sido relatada para melhorar de 33,6% para 75,6% em pacientes com margens cirúrgicas positivas que receberam radioterapia pós-operatória (≥62.5 Gy).
Metástase cervical
A presença de metástase linfonodal cervical tem sido repetidamente citada como o fator mais significativo que pressagia diminuição da sobrevida e recidiva locorregional na CEC de língua. Além disso, as metástases linfonodais cervicais localizadas em níveis mais distantes do pescoço (níveis III/IV), ou no pescoço contralateral, também tendem a ter taxas de sobrevivência significativamente diminuídas. As taxas de sobrevida global de 5 anos ao comparar pacientes sem evidência de metástase linfonodal cervical com aqueles com doença nodal positiva têm sido relatadas como 42,8% e 17,5%, respectivamente. Pacientes que apresentam CIC em estágio avançado da cavidade oral geralmente apresentam metástases linfonodais por definição. A presença de metástase linfonodal cervical deve ser considerada como um sinal sinistro e deve desencadear tratamento precoce e agressivo para otimizar os resultados.
Extracapsular extension
Metástase linfonodal cervical que exibe extensão extracapsular tem uma sobrevida geral estatisticamente diminuída. A presença de extensão extracapsular nodal também é preocupante para a recidiva cervical após a terapia. O estágio avançado da língua SCC pode apresentar extensa doença nodal cervical que aumenta a probabilidade de extensão extracapsular. Pacientes com múltiplos linfonodos exibindo extensão extracapsular geralmente têm um prognóstico extremamente ruim.
Fatores de decisão no planejamento do tratamento
Espessura do tumor
Em geral, o aumento do tamanho e da espessura do tumor é significativamente preditivo de menor sobrevida e aumenta a taxa de recidiva locorregional. A medida da espessura e padrão de invasão tumoral em pacientes com câncer oral precoce pode permitir a identificação dos pacientes com doença mais agressiva. Pacientes com diâmetro do tumor maior que 1,5 cm ou maior que 5 mm de espessura do tumor podem então ser considerados para terapia adjuvante mais agressiva e dissecção eletiva do pescoço, independentemente do estágio, devido ao aumento do risco de metástases linfonodais cervicais.
A RM é suficientemente precisa para determinar a espessura tumoral da cavidade oral CCS, embora a avaliação histológica continue sendo o padrão. Embora a espessura do tumor prediz metástase nodal regional e diminuição da sobrevida, estratégias específicas de tratamento baseadas na espessura do tumor ainda não foram avaliadas devido à grande variedade de fatores relacionados ao prognóstico entre pacientes com CCS da cavidade oral. No caso de CCS em estágio avançado da cavidade oral (estágios III, IV), a espessura do tumor geralmente não é uma consideração no planejamento do tratamento, pois a profundidade geralmente excede 5 mm e os pacientes geralmente recebem cirurgia agressiva com quimiorradioterapia neoadjuvante e/ou adjuvante.
Invasão perineural
Invasão perineural tem sido associada com aumento do risco de recidiva local e metástase cervical e é geralmente considerada como um preditor independente de sobrevida para pacientes com CCS da cavidade oral. A presença de mesmo pequeno envolvimento do nervo periférico tem sido associada com diminuição da sobrevida. Se patologicamente confirmada, isto deve levar a uma forte consideração para um curso completo de radioterapia pós-operatória para tratar o tumor primário, já que os resultados relacionados à recidiva locorregional são pobres.
Margens cirúrgicas positivas
Tumor residual microscópico resultante de margens cirúrgicas positivas aumenta estatisticamente a recidiva local e a mortalidade no tratamento da CEC de cabeça e pescoço. Os pacientes tratados com cirurgia como modalidade primária exibem taxas de controle local significativamente melhoradas se uma margem cirúrgica negativa for obtida. Cirurgiões que realizam ressecções para CCS de cavidade oral primária avançada devem esforçar-se por uma margem mínima de 1 cm, sendo preferível margens de 2-3 cm, para minimizar a probabilidade de margens positivas. Margens cirúrgicas positivas no local primário ou dentro do pescoço após a dissecção do pescoço requerem o uso de radioterapia pós-operatória para melhorar os resultados. Sobrevida livre de doença por dois anos tem sido relatada para melhorar de 33,6% para 75,6% em pacientes com margens cirúrgicas positivas que receberam radioterapia pós-operatória (≥62.5 Gy).
Metástase cervical
A presença de metástase linfonodal cervical tem sido repetidamente citada como o fator mais significativo que pressagia diminuição da sobrevida e recidiva locorregional na CEC de língua. Além disso, as metástases linfonodais cervicais localizadas em níveis mais distantes do pescoço (níveis III/IV), ou no pescoço contralateral, também tendem a ter taxas de sobrevivência significativamente diminuídas. As taxas de sobrevida global de 5 anos ao comparar pacientes sem evidência de metástase linfonodal cervical com aqueles com doença nodal positiva têm sido relatadas como 42,8% e 17,5%, respectivamente. Pacientes que apresentam CIC em estágio avançado da cavidade oral geralmente apresentam metástases linfonodais por definição. A presença de metástase linfonodal cervical deve ser considerada como um sinal sinistro e deve desencadear tratamento precoce e agressivo para otimizar os resultados.
Extracapsular extension
Metástase linfonodal cervical que exibe extensão extracapsular tem uma sobrevida geral estatisticamente diminuída. A presença de extensão extracapsular nodal também é preocupante para a recidiva cervical após a terapia. O estágio avançado da língua SCC pode apresentar extensa doença nodal cervical, o que aumenta a probabilidade de extensão extracapsular. Pacientes com múltiplos linfonodos exibindo extensão extracapsular geralmente têm um prognóstico extremamente ruim.