Tausta
Kieli on erittäin erikoistunut, elintärkeä suuontelon elin. Kielen osan tai koko kielen resektio aiheuttaa monenlaisia haasteita, jotka vaativat kirurgia välttämään, rajoittamaan tai palauttamaan gustation, mastication, deglutition ja fonaation vakavia toiminnallisia haittoja.
Tämän luvun tarkoituksena on käydä läpi kielen embryologiaa, anatomiaa ja yleisimpiä pahanlaatuisia sairauksia. Kirjoittajat käsittelevät myös kliinistä arviointia, leikkauksia ja rekonstruktioita, postoperatiivista kulkua sekä glossectomian läpikäyneiden potilaiden ennustetta.
Embryologia
Kieli ilmestyy neljännen kehitysviikon aikana, kun tuberculum impar ilmestyy, joka on alkukantaisen nielun lattiassa kraniaalisesti foramen cecumiin nähden sijaitseva mesenkyymiturvotus. Kielen etummaiset kaksi kolmasosaa muodostuu kahdesta lateraalisesta turvotuksesta (jotka ovat peräisin ensimmäisestä nielukaaresta), jotka kehittyvät tuberculum imparin molemmin puolin. Nämä kielinuput sulautuvat yhteen ja muodostavat kielen mediaalisen sulcusin. Kielen takimmainen kolmannes syntyy kopulan hypobranchiaalisen eminenssin liikakasvusta. Kopula muodostuu toisen nielukaaren ventromediaalisista osista ja kolmannen nielukaaren kraniaalisesta osasta. Hypobranchial eminence muodostuu kolmannen ja neljännen nielukaaren ventromediaalisista osista.
Kielen epiteeli kehittyy eturauhasen endodermistä. Suurin osa kielen lihaksista kehittyy myoblasteista, jotka vaeltavat okcipitaalisista myotomeista. Kielen sidekudos, imusuonet ja verisuonet syntyvät nielukaaren mesenkyymistä.
Histologia
Kieltä vuoraa pureskeleva kerrostunut levyepiteeli. Fyysisten voimien suuruus toiminnan aikana sanelee kielen epiteelin keratinisaatioasteen verrattuna muihin suuontelon alueisiin.
Relevantti anatomia
Gross Anatomia
Kielessä on anteriorista posterioriseen kolme pintaa: kärki, runko ja pohja. Kärki on kielen erittäin liikkuva, teräväkärkinen etuosa. Kärjen takana on kielen runko, jossa on dorsaalinen (ylempi) ja ventraalinen (alempi) pinta (ks. kuva alla).
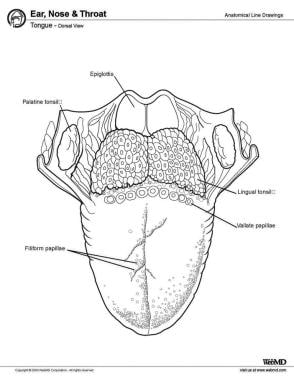 Kieli, selkäkuva.
Kieli, selkäkuva. Lihakset
Ihmisen kielen 8 lihasta luokitellaan joko sisäisiin tai ulkoisiin lihaksiin. Neljä intrinsic-lihasta toimii kielen muodon muuttamiseksi, eivätkä ne ole kiinnittyneet mihinkään luuhun. Neljä ekstrinsistä lihasta muuttavat kielen asentoa, ja ne ovat kiinnittyneet luuhun. Ne ovat genioglossus, hyoglossus, styloglossus, palatoglossus.
Vaskulaarinen verenkierto
Kieli saa verenkiertonsa pääasiassa kielivaltimosta, joka on ulkoisen kaulavaltimon haara. Myös suun pohja saa verenkiertonsa kielivaltimosta. Digastricus-lihaksen välijänteen, mylohyoideuslihaksen takareunan ja hypoglossaalihermon muodostamaa kolmiota kutsutaan joskus Pirogov-Belclardin kolmioksi. Kielen sekundaarinen verenkierto tulee kasvovaltimon tonsillaarisesta haarasta ja nousevasta nieluvaltimosta.
Hermonhuolto
Kielen kahden etukolmanneksen makua syöttää kasvohermo (chorda tympani, CN VII). Kielen kahden etummaisen kolmanneksen yleinen tunto välittyy kielihermosta, joka on CN V3:n haara. Kielihermo (CN IX) tuottaa yleisen tuntoaistimuksen kielen takimmaiseen kolmannekseen. Hypoglossaalihermo (CN XII) syöttää kaikkia kielen sisäisiä ja ulkoisia lihaksia, lukuun ottamatta yhtä ulkoisista lihaksista, palatoglossusta, jota hermottaa nieluhermopleksuksen CN X. Kielihermopleksus (CN X) syöttää kaikkia kielen sisäisiä ja ulkoisia lihaksia.
Lisätietoa asiaan liittyvästä anatomiasta on kohdassa Kielen anatomia.
Nielemisen fysiologia
Nielemisen aloittaminen alkaa ruokaboluksen pidättämisellä suuontelossa. Vapaasti liikkuva kieli pystyy tällöin ottamaan kosketuksen palatumin etuosaan, muodostamaan boluksen ja käynnistämään kielen tyven posteriorisen liikkeen kohti nielun seinämää, mikä kuljettaa ruokaboluksen kohti nielun takaosaa. Kieliluun ja kurkunpään kohoaminen mahdollistaa ylemmän ruokatorven sulkijalihaksen avautumisen ja bolus läpäistään.
Patologia
Levyepiteelikarsinooma (SCC)
Kielen syövistä yli 95 % on levyepiteelikarsinoomia (SCC). Muiden, harvinaisempien kielen pahanlaatuisten kasvainten (adenokarsinooma, adenoidikystinen karsinooma) ja sarkoomien (alveolaarinen pehmytosasarkooma) hoidon tarkastelu ei kuulu tämän luvun piiriin. SCC:n osittaista ja täydellistä glossectomiaa varten vahvistettuja periaatteita voidaan yleisesti soveltaa muihin pahanlaatuisiin kasvaimiin.
Kielen SCC ilmaantuu yleensä viidennellä ja kuudennella elinvuosikymmenellä ja on yleisempi miehillä. Tupakanpoltolla ja etanolin väärinkäytöllä on vahva yhteys kielen SCC:n kehittymiseen, ja potilailla, jotka väärinkäyttävät sekä tupakkaa että etanolia, on 6-15-kertainen riski sairastua syöpään.
Lymfaattinen etäpesäke
Kielen SCC:n imusolmukkeellinen leviäminen tapahtuu yleensä järjestäytyneesti siten, että siihen osallistuvat ensin ylimmät (tasot I-II), sitten keskimmäiset (tasot II-III) ja lopuksi alemmat kaulan imusolmukkeet (taso IV). Kielen imunestejohtamiseen kuuluvat kaulan sisäinen, subdigastrinen, omohyoideaalinen, submandibulaarinen ja submentaalinen solmukeallas (tasot I-III).
Suukielen etuosan johtoreitti johtaa suuontelon kärkeen ja ensisijaisesti tasolle III. Lateraalinen ryhmä viemäröi kielen selkäkielekkeen lateraalisen kolmanneksen kärjestä circumvallate papillaeihin submandibulaariseen ja sisäiseen jugulaariseen solmukealtaaseen ja toisinaan submentaaliseen solmukealtaaseen (tasot I-III). Keskeinen reitti tyhjentää kielen keskimmäiset kaksi kolmannesta. Nämä verisuonet valuvat submentaaliselle alueelle (taso I) tai ylemmän kaulaketjun solmukealtaaseen sublinguaalisten solmujen kautta (taso III). Kielen primaariset leesiot, jotka lähestyvät keskiviivaa, valuvat usein molemminpuolisiin solmukealtaisiin, koska tällä alueella on merkittävä imunestejärjestelmän ristikkäisyys.
Potilaan arviointi
Kielisyövän arviointiin saapuvat potilaat vaativat yksityiskohtaisen anamneesin ja perusteellisen fyysisen tutkimuksen. Kliinikon on selvitettävä oireiden, kuten kivun, verenvuodon, otalgian, odynofagian, dysfagian ja dysartrian, esiintyminen ja kesto. Anamneesissa on dokumentoitava riskitekijät, kuten tupakan ja alkoholin käyttö, viimeaikaiset ruokailutottumukset, laihtuminen, lääketieteelliset liitännäissairaudet ja sairauden esiintyminen suvussa.
Kuntotutkimus suoritetaan potilaan hoitoa edeltävän tilan arvioimiseksi, mukaan lukien primaarikasvaimen laajuus, kaulan imusolmukemetastaasien esiintyminen ja sijainti sekä synkronisten primaaristen pahanlaatuisten kasvainten seulonta. Kuituoptinen laryngoskopia olisi suoritettava vastaanotolla hengitysteiden tutkimiseksi, jotka ovat usein heikentyneet pitkälle edenneessä taudissa, sekä kurkunpään osallistumisen arvioimiseksi.
Kielen leesioiden biopsia voidaan yleensä suorittaa kliinisessä ympäristössä paikallispuudutuksessa tai se voidaan suorittaa yleisanestesiassa muodollisen panendoskopian yhteydessä. Palpoitavissa olevat kaulan massat tai suuret metastaattiset kaulan imusolmukkeet soveltuvat yleensä hienoneula-aspiraatiobiopsiaan. Ultraääniohjattua ohutneulanäytteenottoa käytetään usein diagnoosin saamiseksi, kun epäiltyä kohdunkaulan tautia on vaikea paikallistaa, ja sillä on todettu olevan parempi herkkyys ja spesifisyys verrattuna perinteiseen ohutneulanäytteenottoon. Avoin kirurginen biopsia kohdunkaulan metastaattista tautia epäiltäessä on yleensä vasta-aiheinen.
Diagnostinen kuvantaminen
Tietokonetomografia
Tietokonetomografia (CT) laskimonsisäisellä kontrastiaineella on yleisimmin käytetty röntgentutkimus kielen syövän varalta. Kontrastitietokonetomografia mahdollistaa primaarikasvaimen kolmiulotteisen arvioinnin, joka antaa korvaamatonta tietoa siihen liittyvistä anatomisista rakenteista ja paikallisen invaasion laajuudesta. Yleensä potilaille, joilla on diagnosoitu pitkälle edennyt kielen SCC, on tehtävä myös rintakehän kontrastikuvantamistutkimus keuhkojen etäpesäkesairauden arvioimiseksi.
CT on edelleen kuvantamismenetelmänä ensisijainen, kun arvioidaan kliinisesti N0-luokkaa olevaa, liikalihavaa tai aiemmin säteilytettyä kaulanosaa kaulan etäpesäkesairauden varalta.
Magneettiresonanssikuvaus
Magneettiresonanssikuvaus (MRI) tarjoaa paremman pehmytkudosresoluution CT:hen verrattuna. Lisääntynyt diagnostinen tarkkuus pehmytkudosten primaarisen leesion laajenemisessa sekä parempi tarkkuus kaulan imusolmukkeiden vaiheistuksessa on saanut jotkut kirjoittajat suosittelemaan rutiininomaista magneettikuvausta pään ja kaulan alueen pahanlaatuisissa kasvaimissa. Magneettikuvaus on erinomainen kuvantamismenetelmä, jonka tarkkuus on parempi kuin tavanomaisen tietokonetomografian, kun on arvioitava primaarikasvaimen invaasion laajuutta. Magneettikuvaus soveltuu erityisen hyvin kielen ja suunpohjan alueella sijaitseviin suuriin leesioihin, joihin kohdistuu hammas- ja luustotomografian aiheuttamia artefakteja. Magneettikuvaus on erityisen hyödyllinen tapauksissa, joissa esiintyy perineuraalista invaasiota, ja se voi parantaa taudin laajenemiseen liittyvää tarkkuutta näissä leesioissa. Tästä lisääntyneestä tarkkuudesta huolimatta, kuten tietokonetomografian tapauksessa, magneettikuvaus ei tarjoa riittävää tarkkuutta mikrometastaattisen taudin havaitsemiseen.
Positroniemissiotomografia
Positroniemissiotomografia (PET, positron emission tomography) on funktionaalinen kuvantamismenetelmä, jossa käytetään radiomerkittyä merkkiainetta, 18-fluoro-2-deoksiglukoosia (18-FDG), aineenvaihdunnallisessa toiminnassaan aktiivisten solujen havaitsemisessa, kuten syövässä. PET:n tarkkuus (todelliset positiiviset tulokset) on lisääntynyt pään ja kaulan alueen pahanlaatuisten kasvainten havaitsemisessa, hoidon jälkeisessä kasvaimen seurannassa ja kohdunkaulan/kaukometastaattisen taudin arvioinnissa.
Jos tiedossa on pitkälle edenneessä vaiheessa oleva primaarileesio, PET:llä ei ole juurikaan etua CT:hen tai MRI:hen verrattuna. PET tarjoaa huonomman resoluution primaarileesion laajuuden arvioimiseksi, ja se olisi yhdistettävä CT:hen diagnostisen tarkkuuden parantamiseksi. Tällä hetkellä havaitsemisraja vastaa noin 5 mm:n resoluutiota. Vaikka PET tarjoaa merkittäviä lupauksia N0-kaulan arvioinnissa varhaisvaiheen taudissa, pitkälle edennyttä kielisyöpää sairastavilla potilailla kaulan tilalla on vain ennusteellista merkitystä.
Panendoskopia
Panendoskopia (suora kurkunpään tähystys, ruokatorven tähystys, keuhkoputkien tähystys) on usein avuksi kielisyöpiä arvioitaessa. Primäärikasvaimen laajuus arvioidaan, erityisesti kasvaimen suhde keskiviivaan, kielen pohjaan ja alaleukaan. Biopsiat otetaan panendoskopian yhteydessä, jos histologista diagnoosia ei ole vielä vahvistettu. Panendoskopiaa käytetään myös synkronisten maligniteettien poissulkemiseen.
Kielen SCC:n porrastus
Kaikki pään ja kaulan alueen pahanlaatuisen kasvaimen vuoksi arvioitavat potilaat tulisi porrastaa American Joint Committee on Cancer (AJCC) TNM-porrastusjärjestelmän mukaisesti suuontelon leesioille, kuten alla esitetään.
AJCC TNM-luokitus: Suuontelon SCCA
Primäärikasvain (T)
-
TX – primaarikasvainta ei voida arvioida
-
T0 – Primaarikasvain (T)
-
T0 – Ei näyttöä primaarikasvaimesta
-
Tis – Carcinoma in situ
-
T1 – Kasvain 2 cm tai vähemmän suurimmalta ulottuvuudeltaan
-
T2 – Kasvain yli 2 cm mutta enintään 4 cm suurimmalta ulottuvuudeltaan
-
T3 – Kasvain yli 4 cm suurimmalta ulottuvuudeltaan
-
T4 (huulio)
-
T4 (huulio)
T4 (huulio)
T4 (huulio)
T4 (huulio)
T4 (huulio)
T4 (huulio)
T4 (Huulio)
T4 (Huulio)
T3 alveolihermon, suun pohjan tai kasvojen ihon, ts. leuan tai nenän läpi
-
T4a (suuontelo) – Kasvain tunkeutuu kortikaalisen luun läpi, kielen syviin (ekstrinsisiin) lihaksiin (genioglossus, hyoglossus, palatoglossus ja styloglossus) maxillary sinusiin tai kasvojen ihoon
-
T4b – Kasvain ulottuu purentaelimistön tilaan, pterygoideuslevyihin, tai kallonpohjaa ja/tai ympäröi sisäistä kaulavaltimoa
Regionaaliset imusolmukkeet (N)
-
NX – Alueelliset imusolmukkeet (N)
-
– Alueellisia imusolmukkeita ei voida arvioida
-
N0 – Ei alueellisia imusolmukemetastaaseja
-
N1 – Metastaasi yhdessä ipsilateraalisessa imusolmukkeessa, enintään 3 cm suurimman ulottuvuuden mukaan
-
N2 – Metastaasi yksittäisessä ipsilateraalisessa imusolmukkeessa, jonka suurin ulottuvuus on yli 3 cm mutta enintään 6 cm; tai molemminpuolisissa tai kontralateraalisissa imusolmukkeissa, joista yksikään ei ole yli 6 cm:n kokoinen
-
N2a – Etäpesäke yksittäisessä ipsilateraalisessa imusolmukkeessa, joka on yli 3 cm mutta enintään 6 cm:n kokoinen
-
N2b – Etäpesäke useissa ipsilateraalisissa imusolmukkeissa, suurin ulottuvuus enintään 6 cm
-
N2c – Metastaasi molemminpuolisissa tai kontralateraalisissa imusolmukkeissa, ei yli 6 cm suurimmassa ulottuvuudessa
-
N3 – Etäpesäke imusolmukkeessa yli 6 cm suurimmassa ulottuvuudessa
Kaukomittainen etäpesäke (M)
-
MX – Kaukomittainen etäpesäke (M)
-
MX – Kaukomittainen etäpesäke imusolmukkeessa. Etämetastaasia ei voida arvioida
-
M0 – Ei etämetastaasiaa
-
M1 – Etämetastaasi
AJCC:n staging-järjestelmä: Oral Cavity SCCA
Stage Grouping
Prognoosiin vaikuttavat tekijät
Tuumorin paksuus
Yleisesti kasvaimen koon ja paksuuden lisääntyminen ennustaa merkitsevästi heikentynyttä eloonjäämisaikaa ja lisää lokoregionaalisen uusiutumisen määrää. Kasvaimen paksuuden ja invaasiokuvion mittaaminen potilailla, joilla on varhainen suusyöpä, voi mahdollistaa niiden potilaiden tunnistamisen, joilla on aggressiivisempi tauti. Potilaille, joiden kasvaimen läpimitta on yli 1,5 cm tai kasvaimen paksuus yli 5 mm, voidaan tällöin harkita aggressiivisempaa adjuvanttihoitoa ja valinnaista kaulan poistoa vaiheesta riippumatta kaulan imusolmukemetastaasin lisääntyneen riskin vuoksi.
MRI on riittävän tarkka suuontelon SCC:n kasvaimen paksuuden määrittämiseksi, vaikka histologinen arviointi on edelleen standardi. Vaikka kasvaimen paksuus ennustaa luotettavasti alueellista solmukeskeistä etäpesäkettä ja heikentynyttä elossaoloaikaa, kasvaimen paksuuteen perustuvia erityisiä hoitostrategioita ei ole vielä arvioitu, koska suuontelonSCC-potilaiden ennusteeseen liittyvien tekijöiden kirjo on laaja. Pitkälle edenneessä suuontelon SCC:ssä (vaiheet III ja IV) kasvaimen paksuus ei yleensä ole hoidon suunnittelun perusteena, koska kasvaimen syvyys on yleensä yli 5 mm ja potilaat saavat yleensä aggressiivisen leikkauksen ja neoadjuvanttisen ja/tai adjuvanttisen kemosädehoidon.
Perineuraalinen invaasio
Perineuraalinen invaasio on yhdistetty suurentuneeseen riskiin paikalliselle uusiutumiselle ja kohdunkaulan etäpesäkkeille, ja sen katsotaan yleisesti olevan suuontelon SCC-potilaiden eloonjäämisen riippumaton ennustaja. Jopa pienen perifeerisen hermon osallisuuden esiintyminen on yhdistetty heikentyneeseen eloonjäämiseen. Jos tämä on patologisesti varmistettu, olisi harkittava perusteellisesti koko leikkauksen jälkeistä sädehoitoa primaarikasvaimen hoitamiseksi, koska paikalliskasvaimen uusiutumiseen liittyvät tulokset ovat huonoja.
Positiiviset leikkausmarginaalit
Positiivisista leikkausmarginaaleista johtuva mikroskooppinen jäännöskasvain lisää tilastollisesti paikallista uusiutumista ja kuolleisuutta pään ja kaulan SCC:n hoidossa. Leikkauksella ensisijaisena hoitomuotona hoidettujen potilaiden paikalliskontrolli paranee merkittävästi, jos leikkausmarginaali on negatiivinen. Pitkälle edenneen primaarisen suuontelon SCC:n resektioita tekevien kirurgien tulisi pyrkiä vähintään 1 cm:n marginaaliin ja mieluummin 2-3 cm:n marginaaliin positiivisten marginaalien todennäköisyyden minimoimiseksi. Positiiviset leikkausmarginaalit joko primaarialueella tai kaulan sisällä kaulan poiston jälkeen edellyttävät postoperatiivisen sädehoidon käyttöä tulosten parantamiseksi. Kahden vuoden taudista vapaan eloonjäämisajan on raportoitu paranevan 33,6 prosentista 75,6 prosenttiin potilailla, joilla oli positiiviset kirurgiset marginaalit ja jotka saivat postoperatiivista sädehoitoa (≥62,5 Gy).
Kohdunkaulan metastaasit
Kohdunkaulan imusolmukemetastaasien esiintyminen on toistuvasti mainittu merkittävimpänä tekijänä, joka ennakoi heikentynyttä eloonjäämistä ja paikallista uusiutumista kielen SCC:ssä. Lisäksi kaulan etäisemmillä kaulan tasoilla (tasot III/IV) tai kontralateraalisella kaulalla sijaitsevat kaulan imusolmukemetastaasit heikentävät yleensä merkittävästi eloonjäämisastetta. Kun verrataan potilaita, joilla ei ole näyttöä kaulan imusolmukemetastaasista, ja potilaita, joilla on positiivinen solmukesairaus, viiden vuoden kokonaiselossaololuvut ovat 42,8 % ja 17,5 %. Potilailla, joilla on pitkälle edennyt suuontelon SCC, on yleensä määritelmän mukaan imusolmukemetastaasi. Kohdunkaulan imusolmukemetastaasin esiintymistä tulisi pitää pahaenteisenä merkkinä, ja sen tulisi kannustaa varhaiseen, aggressiiviseen hoitoon lopputuloksen optimoimiseksi.
Kohdunkaulan imusolmukemetastaasin, jossa esiintyy ekstrakapselista laajenemista, kokonaiselossaoloaika on tilastollisesti heikentynyt. Solmukkeen ekstrakapselinen laajeneminen on myös huolestuttavaa kohdunkaulan uusiutumisen kannalta hoidon jälkeen. Pitkälle edenneessä kielen SCC:ssä voi esiintyä laaja kaulan solmukesairaus, joka lisää ekstrakapselisen laajenemisen todennäköisyyttä. Potilailla, joilla on useita imusolmukkeita, joissa on ekstrakapselinen laajeneminen, on yleensä erittäin huono ennuste.
Hoidon suunnittelun päätöksentekijät
Tuumorin paksuus
Yleisesti kasvaimen koon ja paksuuden lisääntyminen ennustaa merkitsevästi eloonjäämisajan lyhenemistä ja lisää lokoregionaalisen uusiutumisen määrää. Kasvaimen paksuuden ja invaasiokuvion mittaaminen potilailla, joilla on varhainen suusyöpä, voi mahdollistaa niiden potilaiden tunnistamisen, joilla on aggressiivisempi tauti. Potilaille, joiden kasvaimen läpimitta on yli 1,5 cm tai kasvaimen paksuus yli 5 mm, voidaan tällöin harkita aggressiivisempaa adjuvanttihoitoa ja valinnaista kaulan poistoa vaiheesta riippumatta kaulan imusolmukemetastaasin lisääntyneen riskin vuoksi.
MRI on riittävän tarkka suuontelon SCC:n kasvaimen paksuuden määrittämiseksi, vaikka histologinen arviointi on edelleen standardi. Vaikka kasvaimen paksuus ennustaa luotettavasti alueellista solmukemetastaasia ja heikentynyttä elossaoloaikaa, kasvaimen paksuuteen perustuvia erityisiä hoitostrategioita ei ole vielä arvioitu, koska suuontelon SCC:tä sairastavien potilaiden ennusteeseen liittyvien tekijöiden kirjo on laaja. Pitkälle edenneessä suuontelon SCC:ssä (vaiheet III ja IV) kasvaimen paksuutta ei yleensä oteta huomioon hoitoa suunniteltaessa, koska kasvaimen paksuus on yleensä yli 5 mm ja potilaat saavat yleensä aggressiivisen leikkauksen ja neoadjuvanttisen ja/tai adjuvanttisen kemosädehoidon.
Perineuraalinen invaasio
Perineuraalinen invaasio on yhdistetty suurentuneeseen riskiin paikalliselle uusiutumiselle ja kohdunkaulan etäpesäkkeille, ja sen katsotaan yleisesti olevan suuontelon SCC-potilaiden eloonjäämisen riippumaton ennustaja. Jopa pienen perifeerisen hermon osallisuuden esiintyminen on yhdistetty heikentyneeseen eloonjäämiseen. Jos tämä on patologisesti varmistettu, olisi harkittava perusteellisesti koko leikkauksen jälkeistä sädehoitoa primaarikasvaimen hoitamiseksi, koska paikalliskasvaimen uusiutumiseen liittyvät tulokset ovat huonoja.
Positiiviset leikkausmarginaalit
Positiivisista leikkausmarginaaleista johtuva mikroskooppinen jäännöskasvain lisää tilastollisesti paikallista uusiutumista ja kuolleisuutta pään ja kaulan SCC:n hoidossa. Leikkauksella ensisijaisena hoitomuotona hoidettujen potilaiden paikalliskontrolli paranee merkittävästi, jos leikkausmarginaali on negatiivinen. Pitkälle edenneen primaarisen suuontelon SCC:n resektioita tekevien kirurgien tulisi pyrkiä vähintään 1 cm:n marginaaliin ja mieluummin 2-3 cm:n marginaaliin positiivisten marginaalien todennäköisyyden minimoimiseksi. Positiiviset leikkausmarginaalit joko primaarialueella tai kaulan sisällä kaulan poiston jälkeen edellyttävät postoperatiivisen sädehoidon käyttöä tulosten parantamiseksi. Kahden vuoden taudista vapaan eloonjäämisajan on raportoitu paranevan 33,6 prosentista 75,6 prosenttiin potilailla, joilla oli positiivinen kirurginen marginaali ja jotka saivat postoperatiivista sädehoitoa (≥62,5 Gy).
Kohdunkaulan metastaasit
Kohdunkaulan imusolmukemetastaasien esiintyminen on toistuvasti mainittu merkittävimpänä tekijänä, joka ennakoi heikentynyttä eloonjäämistä ja paikallista uusiutumista kielen SCC:ssä. Lisäksi kaulan etäisemmillä kaulan tasoilla (tasot III/IV) tai kontralateraalisella kaulalla sijaitsevat kaulan imusolmukemetastaasit heikentävät yleensä merkittävästi eloonjäämisastetta. Kun verrataan potilaita, joilla ei ole näyttöä kaulan imusolmukemetastaasista, ja potilaita, joilla on positiivinen solmukesairaus, viiden vuoden kokonaiselossaololuvut ovat 42,8 % ja 17,5 %. Potilailla, joilla on pitkälle edennyt suuontelon SCC, on yleensä määritelmän mukaan imusolmukemetastaasi. Kohdunkaulan imusolmukemetastaasin esiintymistä tulisi pitää pahaenteisenä merkkinä, ja sen tulisi kannustaa varhaiseen, aggressiiviseen hoitoon tulosten optimoimiseksi.
Kohdunkaulan imusolmukemetastaasi, jossa esiintyy ekstrakapselista laajenemista, heikentää tilastollisesti kokonaiselossaoloaikaa. Solmukkeen ekstrakapselinen laajeneminen on myös huolestuttavaa kohdunkaulan uusiutumisen kannalta hoidon jälkeen. Pitkälle edenneessä kielen SCC:ssä voi esiintyä laaja kaulan solmukesairaus, mikä lisää ekstrakapselisen laajenemisen todennäköisyyttä. Potilailla, joilla on useita imusolmukkeita, joissa on ekstrakapselinen laajeneminen, on yleensä erittäin huono ennuste.
-
-