US Pharm. 2009;34(5):HS-8-HS-12.
A magas vérnyomás az Egyesült Államokban az egyik leggyakoribb krónikus betegség, amely a 18 évesnél idősebbek 29%-át érinti.1 A magas vérnyomás a kardiovaszkuláris, cerebrovaszkuláris és vesebetegségek ismert kockázati tényezője.2 A vérnyomás (BP) súlyos emelkedése akut végszervi károsodást eredményezhet, amely jelentős morbiditással vagy mortalitással járhat.3
A hipertóniás krízisek a betegek széles körében fordulnak elő, és különböző súlyosságúak.4 Ezen állapotok időben történő felismerése, értékelése és megfelelő kezelése döntő fontosságú a maradandó végszervi károsodás megelőzése szempontjából.5 Ez a cikk áttekinti a hipertóniás krízisek jelenlegi ismereteit, a beteg végszervi károsodás kockázatának értékelését, a vérnyomáscsökkentés kezelési stratégiáit és az általánosan alkalmazott terápiás szereket.
Áttekintés
A magas vérnyomás megelőzésével, felismerésével, értékelésével és kezelésével foglalkozó közös nemzeti bizottság nem definiálja külön a hipertóniás krízist.2 Krízisnek általában azt tekintik, ha a szisztolés vérnyomás (SBP) meghaladja a 180 mmHg-t vagy a diasztolés vérnyomás (DBP) a 120 mmHg-t.2 A hipertóniás kríziseket tovább osztályozzák a hipertóniás sürgősségi (akut végszervi károsodás van jelen) vagy a hipertóniás sürgősségi (akut végszervi károsodás nincs jelen) kategóriába.6 Fontos különbséget tenni a hipertóniás sürgősség és a hipertóniás sürgősség között a terápiás terv megfogalmazásakor.
A krónikus hipertónia kezelésével kapcsolatos növekvő ismeretek és előrelépések ellenére a becslések szerint a hipertóniás betegek 1-2%-ának életében valamikor hipertóniás sürgősségi állapot alakul ki.4 A hipertóniás sürgősséggel jelentkező betegek többségénél korábban már diagnosztizálták a magas vérnyomást, és antihipertenzív gyógyszereket írtak fel nekik.7 Gyakori (az esetek több mint 50%-ában), hogy a hipertóniás sürgősséggel jelentkező betegek az előző hét folyamán valamikor rosszul tartották be antihipertenzív kezelésüket.7,8 A hipertóniás sürgősségi epizódok aránya az idősek, az afroamerikaiak és az alacsonyabb társadalmi-gazdasági státuszúak körében a legmagasabb, és a férfiak kétszer olyan gyakran érintettek, mint a nők.8,9 A súlyos hipertóniával jelentkező betegek a forgalmas városi sürgősségi osztályok (ED) összes látogatásának akár 25%-át is jelenthetik.4
Patofiziológia
A legtöbb betegnél a vérnyomás emelkedése – esszenciális vagy másodlagos hipertónia következtében – évekig fennáll, mielőtt hipertóniás krízis lépne fel.7 A súlyos és gyors vérnyomás-emelkedés oka nem teljesen tisztázott, de feltételezik, hogy a szisztémás érellenállás hirtelen növekedését humorális vazokonstriktorok váltják ki.3 A vérnyomás ezt követő emelkedése mechanikai stresszt és endothelkárosodást okoz, ami a véralvadási kaszkád és a vérlemezkék aktiválásához vezet; ez fibrin lerakódását, és így az arteriolák fibrinoid nekrózisát eredményezi.3 Ez a folyamat végszervi iszkémiát idéz elő, és további vazoaktív mediátorok felszabadulását váltja ki, amelyek a folyamatos károsodás ciklusát hozzák létre.3,10. Ezenkívül gyakran aktiválódik a renin-angiotenzin rendszer, ami további vazokonstrikcióhoz és proinflammatorikus citokinek termelődéséhez vezet.10 Mindezek a mechanizmusok hozzájárulnak a gyorsan előrehaladó végszervi hipoperfúzióhoz, iszkémiához és diszfunkcióhoz, amelyek meghatározzák a hipertóniás sürgősségi állapotot.
Értékelés és kezelés
A hipertóniás vészhelyzetben szenvedő betegnél megfigyelhető klinikai tünetek közvetlenül kapcsolódnak az adott végszervi diszfunkcióhoz (1. TÁBLÁZAT).4-6 A betegek gyakran az emelkedett vérnyomásukkal kapcsolatos új panaszok miatt jelentkeznek kivizsgálásra.7 A végszervi diszfunkció megnyilvánulásai betegenként eltérőek. Gyors betegosztályozásra és orvosi értékelésre van szükség az esetlegesen folyamatban lévő végszervi károsodás azonosítása érdekében. Fizikális vizsgálatot kell végezni, amely magában foglalja az összes végtag pulzusának értékelését, a tüdő auskultációját az esetleges tüdőödéma szempontjából, a szív galoppjának vagy zörejének meghallgatását, valamint alapos neurológiai és fundoszkópos vizsgálatot.5 A gyógyszerészek segíthetnek a magas vérnyomás kórtörténetére összpontosító orvosi számonkérésben. Kívánatos felmérni, hogy a beteg mennyire tartja magát a jelenlegi vérnyomáscsökkentő gyógyszeres kezeléshez, és hogy mennyi idő telt el az utolsó adag bevétele óta. A teljes gyógyszerelés-történet átvilágítása, beleértve az OTC-használatot is, elengedhetetlen a vérnyomás-emelkedés lehetséges másodlagos okainak felismeréséhez.

A hipertóniás sürgősségi állapot kezelése különbözik a hipertóniás sürgősségi állapot kezelésétől, mivel nem áll fenn akut végszervi károsodás. Ezeknél a betegeknél az emelkedett vérnyomás a krónikus hipertónia akut felismerését jelentheti. A kezelés legjobb megközelítése a vérnyomás fokozatos, 24-48 óra (h) alatt történő csökkentésére szolgáló orális gyógyszerek alkalmazása.11 A vérnyomás gyors csökkentése jelentős morbiditással járhat hipertóniás sürgősségben, amelyet a perfúziós nyomás hirtelen változása és a régóta fennálló hipertónia esetén a tompított autoregulációs válasz okoz.6
A hipertóniás sürgősségben a végszervi károsodás már jelen van. Ezeknél a betegeknél megváltozott autoreguláció áll fenn; ezért a vérnyomás gyors és túlzott korrekciója tovább csökkentheti a perfúziót és további károsodást okozhat.6 A hipertóniás sürgősségi állapotot rövid hatású, titrálható vérnyomáscsökkentő szer folyamatos infúziójával lehet a legjobban kezelni.5 A beteget intenzív osztályon kell kezelni, szoros megfigyelés mellett, és meg kell fontolni artériás vezeték használatát a pontos vérnyomásmérés érdekében. A cél nem az, hogy a vérnyomás gyorsan 140/90 mmHg alá csökkenjen; inkább az artériás középnyomás (MAP = /3) akár 25%-os kontrollált csökkentése a kezdeti cél percek és órák között. Ha a beteg stabil, a következő 2-6 órában meg lehet kísérelni a vérnyomás további csökkentését 160/110 mmHg-ra. Ha a beteg stabil marad ezekkel a csökkentésekkel, a vérnyomás célértékre való normalizálása szájon át szedhető szerekkel lassan megkísérelhető a következő 24-48 órában.2
Farmakoterápia
A hipertóniás krízis kezelésére számos gyógyszer áll rendelkezésre.12 Az adott helyzetben a választott szer a klinikai forgatókönyvtől függ. Az orális szerek, mint a klonidin és a kaptopril hasznosak a hipertóniás sürgősségi állapot kezelésében; a titrálható parenterális szerek előnyben részesülnek a hipertóniás sürgősségi állapot kezelésében.6,11 Az azonnal felszabaduló nifedipin potenciálisan veszélyes a hipertóniás krízisben szenvedő betegeknél, ezért nem ajánlott.13 A kiszámíthatatlan farmakodinamika miatt a szublingvális és intramuszkuláris utakat kerülni kell a hipertóniás krízis kezelésére használt valamennyi gyógyszerrel. Az alábbiakban összefoglaljuk az ajánlott intravénás vérnyomáscsökkentő szereket (lásd még a 2. TÁBLÁZATOT).
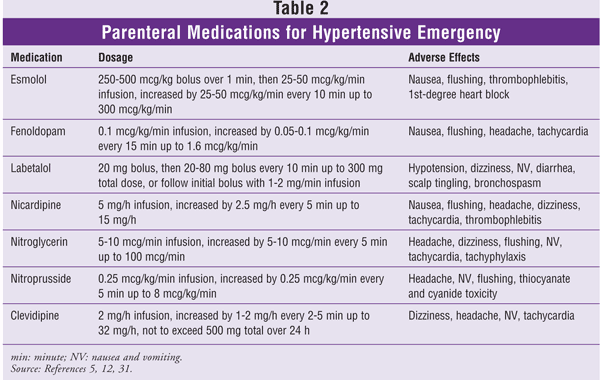
Esmolol: Ez egy gyors hatású, parenterális, kardioszelektív béta1-adrenerg receptor blokkoló. Hatásának kezdete 60 másodpercen (s) belül, hatástartama 10-20 perc (min).14 Az esmolol metabolizmusa a vörösvérsejt-észterázok (RBC) által végzett gyors észterkötések hidrolízisén keresztül történik; nem függ a vese- vagy májfunkciótól.14 Az esmololt 250-500 mcg/kg betöltő dózisban adják 1 perc alatt, majd 25-50 mcg/kg/perc infúzióval kezdődik, és szükség szerint 25-50 mcg/kg/perccel titrálják egészen 300 mcg/kg/percig. Az esmolol gyors hatása és titrálhatósága miatt különösen hasznos súlyos posztoperatív hipertónia esetén.15 A többi béta-blokkolóhoz hasonlóan az esmolol ellenjavallt asztmás, súlyos bradycardia, első fokúnál rosszabb szívblokkolás és nem kontrollált szívelégtelenség esetén.
Fenoldopam: A fenoldopam egy gyors hatású, parenterális, perifériás dopamin-1 receptor agonista. A dopamin-1 receptorok aktiválása a koszorú-, vese-, mesenterialis és perifériás artériák vazodilatációját okozza.16 A fenoldopam hatása 5 percen belül kezdődik, a csúcshatást 15 percen belül éri el; a hatás időtartama 30 perc.17 A javasolt kezdő adag 0,1 mcg/kg/perc, és 15 perces időközönként 0,05-0,1 mcg/kg/perccel titrálható, maximum 1,6 mcg/kg/percig. A fenoldopam javítja a kreatinin-clearance-t, a vizeletáramlási sebességet és a nátrium-kiválasztást normál vagy károsodott vesefunkciójú, súlyosan hipertóniás betegeknél, de ezek az eredmények nem dokumentálták a morbiditás és a mortalitás csökkenését.18,19 A mellékhatások minimálisak, és lehetnek tachycardia, bőrpír, szédülés vagy fejfájás.17 Mivel a fenoldopam dózisfüggő szemnyomás-emelkedést okoz, glaukómás betegeknél óvatosan kell alkalmazni.
Labetalol: Ez a gyógyszer egy kombinált nem szelektív béta-adrenerg és szelektív alfa1-adrenerg receptor blokkoló. Az intravénás labetalol béta:alfa antagonizmusa körülbelül 7:1.20 A vegyes adrenerg receptor antagonizmus a perifériás vaszkuláris rezisztencia csökkenésében nyilvánul meg anélkül, hogy reflexes tachikardiát és potenciálisan bradikardiát okozna. A labetalol vérnyomáscsökkentő hatása az intravénás beadást követő 2-5 percen belül kezdődik, csúcspontja 5-15 perc múlva van, és 3-6 óráig tart.20 A labetalol hosszú hatásideje lehetővé teszi, hogy 20 mg-os betöltő dózisban adják be, majd 10 perces időközönként 20-80 mg-os ismételt, fokozatos adagokat adjanak a kívánt vérnyomás eléréséig, egészen a 300 mg-os maximális kumulatív dózisig. Alternatívaként a kezdeti bólusadagolás után a kívánt vérnyomásig titrált 1-2 mg/perc infúzió is hatásos lehet. Erős, nem szelektív béta-adrenerg hatása miatt a labetalolt kerülni kell asztmás, nem kontrollált szívelégtelenségben, sinusbradycardiában vagy első fokúnál nagyobb szívblokkban szenvedő betegeknél.
Nikardipin: Ez a gyógyszer egy második generációs dihidropiridin kalciumcsatorna-blokkoló, nagy érszelektivitással és erős agyi és szisztémás értágító hatással. Az intravénás nikardipin hatásának kezdete 5-15 perc, a hatás időtartama 40-60 perc.21 A kezdeti infúziós sebesség 5 mg/h, amely 5 percenként 2,5 mg/h-val növekszik, maximum 15 mg/h-ig. A nikardipinnek kevés súlyos mellékhatása van. A klinikai vizsgálatokban a leggyakrabban jelentett mellékhatások a tromboflebitisz, fejfájás, bőrpír, tachycardia, szédülés és hányinger voltak.22,23
Nitroglicerin: A nitroglicerin erős vénatágító, de csak nagy dózisban befolyásolja az artériás tónust. A hatás kezdete 1-2 perc, a hatás időtartama pedig 5-10 perc.24 A kezdeti infúziós sebesség 5-10 mcg/perc, és a hatásnak megfelelően kell titrálni, akár 100 mcg/perc dózisig. A nitroglicerint korlátozzák mellékhatásai: a tachifilaxia, amely hosszan tartó használat esetén alakul ki, és a fejfájás. A kollaterális koszorúér-áramlásra gyakorolt kedvező hatásai miatt a nitroglicerin alkalmazása megfontolandó a myocardialis ischaemiával járó hypertoniás vészhelyzetben szenvedő betegeknél.25
Nitroprussid: A nátrium-nitroprusszid hatásos artériás és vénás értágító, amely csökkenti mind az elő-, mind az utóterhelést. Ennek a hatóanyagnak a hatás kezdete másodpercek, a hatás időtartama 1-2 perc, a plazma felezési ideje pedig 3-4 perc.26 A kezdeti dózis 0,25 mcg/kg/min, amelyet 5 percenként 0,25 mcg/kg/min-mal titrálnak a 8 mcg/kg/min maximális dózisig. A betegeknél a nitroprussziddal szemben hosszan tartó alkalmazás esetén tachifilaxia alakulhat ki; ez a hasonló vérnyomás-szabályozáshoz kezdetben megállapítottnál nagyobb adagokat igényel.
A nitroprussziddal kapcsolatban potenciális aggodalomra adhat okot, hogy 44 tömegszázalékban cianidot tartalmaz.27 A cianid a nitroprusszid lebomlásával dózisfüggő módon szabadul fel. A cianid a májban tiocianáttá metabolizálódik – ez a reakció megfelelő mennyiségű tio-szulfát jelenlétét igényli -, a tiocianátot pedig a vesék választják ki.28 Egy egészséges ember a nitroprusszid infúziója által termelt cianidot 2 mcg/kg/perc mennyiségig megfelelően ki tudja választani. A nagyobb adagok, különösen a hosszan tartó terápiát igénylő vagy egyidejűleg vese- vagy májműködési zavarral küzdő betegek esetében, a cianid-toxicitás nagyobb kockázatával járnak.27,28 A potenciális toxicitás növekedését nátrium-tioszulfát hozzáadásával ellensúlyozni lehet.29,30
A cianidszintek monitorozásának jelenlegi módszerei nem érzékenyek. A terápiát abba kell hagyni, ha a betegnél a cianid-toxicitás jelei jelentkeznek, beleértve a tachycardiát, metabolikus acidózist, tudatzavarokat, kómát, görcsöket és szívmegállást.27,28 A cianid-toxicitásnál gyakrabban előforduló tiocianát-toxicitás különösen a veseelégtelenségben szenvedő, hosszan tartó infúzióban részesülő betegeknél ad okot aggodalomra. A tiocianát-toxicitás gyengeséget, hiperreflexiát, zavartságot, pszichózist, fülzúgást, görcsöket és kómát okozhat.26 A tiocianát-szintek ellenőrzése nem ajánlott, kivéve, ha a beteg veseelégtelenségben szenved és néhány napnál hosszabb ideig kap terápiát. A nitroprusszidot abba kell hagyni, ha a tiocianát szintje eléri a 12 mg/dl-t.26
Klevidipin: Ez a szer egy harmadik generációs dihidropiridin kalciumcsatorna-blokkoló, ultrarövid hatású profillal. A szelektív arterioláris értágító, a clevidipin úgy hat, hogy szelektíven gátolja az extracelluláris kalcium beáramlását az L-típusú csatornán keresztül, relaxálja a kis artériák simaizomzatát és csökkenti a perifériás érellenállást.31 Az RBC-észterázok gyorsan metabolizálják, a kezdeti felezési ideje 1 perc, és nem befolyásolja a megváltozott vese- vagy májfunkció.32 Számos kisebb vizsgálat kimutatta, hogy a clevidipin hatékony a posztoperatív hipertónia és az ED-ben kezelt súlyos hipertóniás betegek kontrolljában.33-36 Nagy, randomizált, kontrollált vizsgálatok nem vizsgálták a clevidipin szerepét hipertóniás sürgősségi esetekben, de farmakokinetikai tulajdonságai miatt érdeklődésre számot tartó szer.
A clevidipin 0,5 mg/ml koncentrációjú injektálható emulzióban kapható. Szója- vagy tojásallergiás betegeknél ellenjavallt. Mivel a lipidtartalma 2 kcal/ml, a gyógyszert óvatosan kell alkalmazni lipidanyagcsere-zavarban szenvedő betegeknél.31 A kezdeti adag 1-2 mg/h, amelyet kezdetben 90 s időközönként, majd a vérnyomás célértékhez közeledve 5 perces időközönként 1-2 mg/h-val titrálnak; a maximális adag nem haladhatja meg a 32 mg/h-t. Az adag nem haladhatja meg a 32 mg/h értéket. Gondosan figyelembe kell venni a teljes lipidterhelést, és a beadott 24 órás összmennyiség nem haladhatja meg az 1000 ml-t.
A gyógyszerészek szerepe
A gyógyszerészek számos pozitív hatással lehetnek a hipertóniás krízisben szenvedő betegek kezelésére. Először is, a gyógyszerészeknek segíteniük kell a betegségállapot azonosításában és a gyógyszeres anamnézis felvételében. Mivel nagyon sok terápiás lehetőség áll rendelkezésre, a gyógyszerészek segíthetnek eldönteni, hogy melyik szer lesz a leghatékonyabb és legmegfelelőbb az adott klinikai forgatókönyvben. A gyógyszerészeknek helyes kezdeti adagokat kell biztosítaniuk, titrálási ajánlásokat kell adniuk, és tanácsot kell adniuk a lehetséges mellékhatásokról, amelyeket figyelemmel kell kísérniük. Mivel a túlságosan agresszív vérnyomáscsökkentés további végszervi károsodást okozhat, a gyógyszerészeknek részt kell venniük a terápiás végpontok kialakításában, és segíteniük kell az időközi vérnyomásmérések nyomon követésében. Végül, a hipertóniás krízis elsődleges oka a fenntartó vérnyomáscsökkentő gyógyszerek rossz betartása. A gyógyszerészeknek proaktívan biztosítaniuk kell, hogy a fenntartó kezelések megfelelőek, egyszerűsítettek és kezelhetőek legyenek az elbocsátás előtt álló vagy ahhoz közeledő betegek számára.
Következtetés
A hipertóniás krízisben szenvedő betegek súlyos vérnyomás-emelkedést mutatnak, ami kiterjedt morbiditáshoz és akár halálozáshoz is vezethet, ha a hipertóniát nem megfelelően kezelik. A megfelelő terápiás megközelítés egy adott esetben a beteg klinikai megjelenésétől függ. A hipertóniás sürgősségben szenvedő betegeknél nincs végszervi károsodás, és szájon át szedhető gyógyszerekkel kezelhetők, amelyek fokozatosan, néhány óra és néhány nap alatt a célértékre csökkentik a vérnyomást. A hipertóniás sürgősségi esetek viszont intenzív intenzív osztályon történő intenzív megfigyelést és intravénás kezelést igényelnek a végszervi károsodás progressziójának megállítása céljából. A gyógyszerészek a gyógyszerelési kórtörténet lekérdezésében való jártasságuk és a farmakoterápiás lehetőségek ismerete révén pozitívan befolyásolhatják a hipertóniás krízisben szenvedő betegek ellátását.
1. Ostchega Y, Yoon SS, Hughes J, Louis T. Hypertension Awareness, Treatment, and Control–Continued Disparities in Adults: Egyesült Államok, 2005-2006. NCHS Data Brief no. 3. Hyattsville, MD: National Center for Health Statistics; 2008.
2. Chobanian AV, Bakris GL, Black HR, et al. The seventh report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure: the JNC 7 report. JAMA. 2003;289:2560-2572.
3. Ault MJ, Ellrodt AG. Az akut magas vérnyomás végszervi hatásaihoz vezető patofiziológiai események. Am J Emerg Med. 1985;3(suppl 6):10-15.
4. Zampaglione B, Pascale C, Marchisio M, et al. Hypertensive sürgősségi és vészhelyzetek. Prevalencia és klinikai megjelenés. Hypertension. 1996;27:144-147.
5. Marik PE, Varon J. Hipertóniás krízisek: kihívások és kezelés. Chest. 2007;131:1949-1962.
6. Vidt DG. Hipertóniás krízisek: vészhelyzetek és sürgősségi esetek. J Clin Hypertens (Greenwich). 2004;6:520-525.
7. Tisdale JE, Huang MB, Borzak S. A hipertóniás krízis kockázati tényezői: az ambuláns vérnyomáskontroll jelentősége. Fam Pract. 2004;21:420-424.
8. Bennett NM, Shea S. Hipertóniás sürgősségi állapot: 100 eset eseti kritériumai, szociodemográfiai profil és korábbi ellátás. Am J Public Health. 1988;78:636-640.
9. Lip GY, Beevers M, Potter JF, Beevers DG. Rosszindulatú magas vérnyomás időseknél. QJM. 1995;88:641-647.
10. Wallach R, Karp RB, Reves JG, et al. A koronária bypass műtét alatt és után kialakuló paroxizmális hipertónia patogenezise: a hemodinamikai és humorális tényezők vizsgálata. Am J Cardiol. 1980;46:559-565.
11. Gales MA. Szájon át szedhető vérnyomáscsökkentők a hipertóniás sürgősségi állapotokban. Ann Pharmacother. 1994;28:352-358.
12. Hirschl MM. Irányelvek a hipertóniás krízisek gyógyszeres kezeléséhez. Gyógyszerek. 1995;50:991-1000.
13. Fami MJ, Ho NT, Mason CM. Újabb beszámoló az azonnali felszabadulású nifedipin mellékhatásairól. Farmakoterápia. 1998;18:1133-1135.
14. Benfield P, Sorkin EM. Esmolol. Farmakodinamikai és farmakokinetikai tulajdonságainak, valamint terápiás hatékonyságának előzetes áttekintése. Gyógyszerek. 1987;33:392-412.
15. Gray RJ, Bateman TM, Czer LS, et al. Az esmolol alkalmazása szívműtét utáni magas vérnyomásban. Am J Cardiol. 1985;56:49F-56F.
16. White WB, Radford MJ, Gonzalez FM, et al. Szelektív dopamin-1 agonista terápia súlyos magas vérnyomásban: az intravénás fenoldopam hatása. J Am Coll Cardiol. 1988;11:1118-1123.
17. Munger MA, Rutherford WF, Anderson L, et al. Az intravénás fenoldopam-mezilát értékelése a súlyos szisztémás hipertónia kezelésében. Crit Care Med. 1990;18:502-504.
18. Elliott WJ, Weber RR, Nelson KS, et al. Az intravénás fenoldopam versus nitroprusszid vese- és hemodinamikai hatásai súlyos magas vérnyomásban. Circulation. 1990;81:970-977.
19. Shusterman NH, Elliott WJ, White WB. A fenoldopam, de nem a nitroprusszid javítja a vesefunkciót súlyosan hipertóniás, károsodott vesefunkciójú betegeknél. Am J Med. 1993;95:161-168.
20. MacCarthy EP, Bloomfield SS. Labetalol: farmakológiájának, farmakokinetikájának, klinikai felhasználásának és mellékhatásainak áttekintése. Farmakoterápia. 1983;3:193-219.
21. Singh BN, Josephson MA. A nikardipin klinikai farmakológiája, farmakokinetikája és hemodinamikai hatásai. Am Heart J. 1990;119:427-434.
22. Wallin JD. Intravénás nikardipin-hidroklorid: súlyos magas vérnyomásban szenvedő betegek kezelése. Am Heart J. 1990;119:434-437.
23. Neutel JM, Smith DH, Wallin D, et al. Az intravénás nikardipin és a nátrium-nitroprusszid összehasonlítása a súlyos hipertónia azonnali kezelésében. Am J Hypertens. 1994;7:623-628.
24. Francis GS. Vazodilatátorok az intenzív osztályon. Am Heart J. 1991;121:1875-1878.
25. Flaherty JT, Magee PA, Gardner TL, et al. Intravénás nitroglicerin és nátrium-nitroprusszid összehasonlítása a koszorúér-bypass műtét után kialakuló akut hipertónia kezelésében. Circulation. 1982;65:1072-1077.
26. Friederich JA, Butterworth JF. Nátrium-nitroprusszid: húsz év és még több. Anesth Analg. 1995;81:152-162.
27. Rindone JP, Sloane EP. A nátrium-nitroprusszid cianid-toxicitás: kockázatok és kezelés. Ann Pharmacother. 1992;26:515-519.
28. Robin ED, McCauley R. Nitroprussziddal összefüggő cianidmérgezés. A sürgős, hatékony beavatkozások (régóta esedékes) ideje. Chest. 1992;102:1842-1845.
29. Hall VA, Guest JM. Nátrium-nitroprusszid okozta cianidmérgezés és megelőzése nátrium-tioszulfát profilaxissal. Am J Crit Care. 1992;1:19-25.
30. Baskin SI, Horowitz AM, Nealley EW. A nátrium-nitrit és a nátrium-tioszulfát antidotális hatása cianidmérgezéssel szemben. J Clin Pharmacol. 1992;32:368-375.
31. Cleviprex (clevidipin-butirát) injektálható emulzió felírási tájékoztatója. Clayton, NC: Hospira, Inc; 2008. augusztus.
32. Ericsson H, Bredberg U, Eriksson U, et al. Farmakokinetika és a clevidipin koncentrációjának arteriovénás különbségei rövid és hosszú távú intravénás infúziót követően egészséges önkéntesekben. Anesthesiology. 2000;92:993-1001.
33. Levy JH, Mancao MY, Gitter R, et al. A clevidipin hatékonyan és gyorsan szabályozza a vérnyomást preoperatívan szívsebészeti betegeknél: a clevidipin szívműtét előtti vérnyomáscsökkentő hatását vizsgáló randomizált, placebo-kontrollált hatékonysági vizsgálat eredményei a szívsebészetben-1. Anesth Analg. 2007;105:918-925.
34. Singla N, Warltier DC, Gandhi SD, et al. Az akut posztoperatív hipertónia kezelése szívsebészeti betegeknél: a clevidipine efficacy study assessing its postoperative antihypertensive effect in cardiac surgery-2 (ESCAPE-2), a randomizált, kettős vak, placebo-kontrollált vizsgálat. Anesth Analg. 2008;107:59-67.
35. Aronson S, Dyke CM, Stierer KA, et al. The ECLIPSE trials: Comparative studies of clevidipine to nitroglycerin, sodium nitroprusside, and nicardipine for acute hypertension treatment in cardiac surgery patients. Anesth Analg. 2008;107:1110-1121.
36. Pollack CV, Varon J, Garrison NA, et al. A klevidipin, egy intravénás dihidropiridin kalciumcsatorna-blokkoló, biztonságos és hatékony az akut súlyos magas vérnyomásban szenvedő betegek kezelésében. Ann Emerg Med. 2009;53:329-338.