À la rédaction :
Le foramen ovale persistant (FOP) est fréquent chez l’adulte (prévalence de 25% dans le grand public) et de nombreux cas décrits montrent la relation entre cette entité et différents profils médicaux1.
Nous présentons le cas d’une patiente qui a souffert d’une désaturation peropératoire abrupte suivie d’une hypoxémie réfractaire avec une preuve échocardiographique d’un shunt droite-gauche à travers le foramen ovale, précédemment inconnu.
Femme de soixante-dix-sept ans, obèse et hypertendue, admise pour une chirurgie d’un anévrisme aortique abdominal de 6 cm. L’auscultation cardiopulmonaire, l’électrocardiogramme et la spirométrie étaient normaux. La radiographie du thorax a montré une légère élévation des deux hémidiaphragmes.
L’intervention a consisté en une résection de l’anévrisme et l’insertion d’une prothèse en Dacron. Pendant l’intervention, il y a eu une hémorragie sévère qui a nécessité une transfusion de quatre unités de culots globulaires et une chute de la saturation en oxygène à 72%, avec une diminution du CO2 expiré. Aucun changement électrocardiographique n’a été détecté. La gazométrie artérielle a été extraite : pH, 7,52 ; pCO2, 28 ; pO2, 49 ; Sat, 88 % ; hématocrite, 28 % ; D-dimères, 2920. Avec une FiO2 à 0,7, une pO2 de 54 mm Hg a été obtenue à la sortie du bloc opératoire. L’auscultation pulmonaire et la radiographie étaient normales.
Une échocardiographie transoesophagienne urgente a été demandée qui a montré un large FOP avec des bulles passant immédiatement au travers (Figure). Les cavités droites n’étaient pas dilatées, la fonction ventriculaire droite normale et aucune insuffisance tricuspide significative n’a été observée, excluant l’embolie pulmonaire comme cause de l’hypoxémie.2
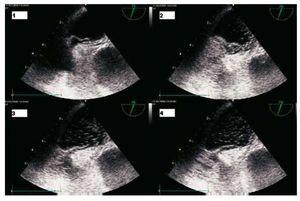
Figure.Echocardiogramme transoesophagien après administration de sérum physiologique. 1 : pendant l’inspiration de la ventilation mécanique, le septum primum se déplace jusqu’à 6 mm. 2 : les bulles atteignent l’atrium gauche par le foramen. 3 : pendant l’expiration, le septum primum se rapproche. 4 : les bulles atteignent immédiatement l’oreillette gauche en grand nombre (plus de 50).
La ventilation a été maintenue en mode de contrôle du volume (FiO2, 0,7 ; PEEP, 5) avec une saturation en oxygène de 90% et la PEEP a été suspendue après l’échocardiogramme. Sa FiO2 a ensuite été réduite à 0,5 avec une saturation de 99 %.
Elle est sortie de l’hôpital après une évolution favorable dans le service. La fermeture percutanée du FOP a été écartée et un traitement médicamenteux antiplaquettaire a été décidé à titre préventif devant la taille du foramen et la présence d’une prédisposition à la thrombose veineuse.
La FOP est normalement une altération sans répercussion clinique ; cependant, des cas d’hypoxémie et de phénomène embolique dans des circonstances où la pression de l’oreillette droite dépasse celle de la gauche ont été décrits.3 Cette différence de pression est fréquente pendant la phase périopératoire. Certaines situations qui la favorisent sont anatomiques, comme l’horizontalisation du cœur dirigeant le flux de la veine cave inférieure vers le FOP (dans la paralysie diaphragmatique), et d’autres par une augmentation de la pression des cavités droites, comme une thrombose pulmonaire, une tamponnade, un infarctus du ventricule droit ou une insuffisance tricuspide sévère.3 La ventilation mécanique chez ces patients est complexe. L’hypoxémie ne répond pas à l’augmentation de la pression positive d’expiration (PEEP) qui a même été liée à l’augmentation du shunt.4 De plus, la mauvaise adaptation du patient lors du sevrage qui implique une manœuvre similaire à celle de Valsalva augmente le shunt et par conséquent l’hypoxémie, ce qui entrave l’extubation3.
Chez notre patient, la décompression des cavités gauches due à la perte sanguine artérielle massive peropératoire, la ventilation mécanique et la PEP, ainsi que l’élévation diaphragmatique ont été des mécanismes probables d’hypoxémie en période peropératoire et postopératoire immédiate.
Il est essentiel de garder à l’esprit cette manifestation du FOP en cas d’hypoxémie peropératoire ou périopératoire. Avec ces symptômes cliniques, l’échocardiographie transoesophagienne peut exclure, sans avoir à déplacer le patient, une embolie pulmonaire significative ou un FOP.
La position face à un shunt FOP en phase périopératoire doit être la correction de la situation précipitante si possible. L’oxyde nitrique diminue le shunt3 en réduisant la pression dans l’arbre pulmonaire et la PEEP doit être évitée.4 La fermeture percutanée est un sujet discutable.3 Outre les indications d’embolie paradoxale, des cas de fermeture chez des patients présentant une hypoxémie chronique5 ou aiguë réfractaire6 ont été décrits. L’évolution de notre patient a été favorable sans fermeture percutanée et il n’y a actuellement aucune indication de son utilisation pour éviter des occurrences similaires.