Información sobre el capítulo
DuPont HL. Diarrea infecciosa aguda en adultos inmunocompetentes. N Engl J Med. 2014 Abr 17;370(16):1532-40. doi: 10.1056/NEJMra1301069. Revisión. PubMed PMID: 24738670.
Definición, etiología, patogeniaTop
Definición, criterios y clasificación de la diarrea: véase Diarrea.
1. Agentes etiológicos: Virus (norovirus y otros calicivirus; rotavirus, astrovirus, adenovirus); bacterias (más comúnmente Salmonella spp y Campylobacter spp; Escherichia coli, Clostridium difficile, Yersinia spp, raramente Shigella spp; Listeria monocytogenes); raramente parásitos (Giardia lamblia, Cryptosporidium parvum, Cystoisospora belli ; microsporidia).
2. Transmisión: Vía oral (manos, alimentos o agua contaminados). Normalmente la fuente de infección es un individuo enfermo o portador.
3. Factores de riesgo: Contacto con una persona enferma o portadora; mala higiene de las manos; consumo de alimentos y agua potable de origen dudoso (potencialmente contaminados); consumo de huevos crudos, mayonesa, carne cruda o poco cocinada (Salmonella spp), productos avícolas o lácteos (Campylobacter spp, Salmonella spp), mariscos (norovirus), embutidos y quesos curados (L monocytogenes); tratamiento con antibióticos (C difficile); viajes a zonas endémicas (cólera) y países en desarrollo (diarrea del viajero); aclorhidria o daños en la mucosa gástrica (por ejemplo, inducidos por medicamentos); inmunodeficiencia.
4. Período de incubación y contagio: El periodo de incubación dura unas horas o días. La eliminación del patógeno en las heces puede continuar desde unos días hasta unos meses (por ejemplo, en el caso de los portadores de Salmonella spp).
Características clínicas e historia naturalTop
1. Clasificación de la diarrea infecciosa basada en la patogénesis:
1) Tipo I: Relacionadas con la enterotoxina (por ejemplo, E coli enterotoxigénica ).
2) Tipo II: Inflamatoria (por ejemplo, C difficile).
3) Tipo III: Invasiva (por ejemplo, Salmonella spp, Shigella spp, L monocytogenes).
2. Manifestaciones clínicas: Varios síndromes pueden coincidir ocasionalmente:
1) Gastroenteritis aguda (la manifestación más frecuente): Comienza con vómitos, a los que sigue el desarrollo de una diarrea no sanguinolenta sin pus ni mucosidad. Los pacientes corren el riesgo de sufrir una deshidratación importante.
2) Diarrea sanguinolenta (disentería): Las características clínicas dominantes son la diarrea con sangre fresca en las heces y calambres abdominales. Puede estar causada por Shigella spp o Salmonella spp, E coli enteroinvasiva (EIEC) o amebiasis.
3) Síndrome de disentería: Frecuentes deposiciones de pequeño volumen que contienen sangre fresca o pus y grandes cantidades de mucosidad, necesidad dolorosa e improductiva de defecar y fuertes calambres abdominales.
4) Síndrome tifoideo (fiebre entérica): Las características dominantes son fiebre alta (39-40 grados Celsius), dolor de cabeza, dolor abdominal y bradicardia relativa (pulso <100 latidos/min con fiebre >39 grados Celsius), que puede ir acompañada de diarrea o estreñimiento.
3. Otros signos y síntomas: Dolor abdominal, náuseas y vómitos, fiebre, signos y síntomas de deshidratación (la complicación más importante y más común de la diarrea aguda), sensibilidad abdominal, alteración del estado mental (causada por infección o deshidratación).
4. Historia natural: En la mayoría de los pacientes la enfermedad tiene un curso leve y se resuelve espontáneamente después de unos días. Un estado de portador crónico (>1 año) se desarrolla en <1% de los pacientes con infección por Salmonella spp (las tasas son mayores en pacientes tratados con antibióticos).
DiagnósticoTop
Diagnóstico y tratamiento de la diarrea infecciosa: Figura 6.1-11. Las pruebas diagnósticas no son necesarias en la mayoría de los casos, especialmente en los individuos tratados de forma ambulatoria. Evaluar la gravedad de la deshidratación en cada paciente (ver Diarrea).
Pruebas diagnósticas
1. Pruebas de laboratorio:
1) Las pruebas bioquímicas (realizadas en pacientes gravemente enfermos o significativamente deshidratados tratados con líquidos intravenosos) pueden revelar hipernatremia o hiponatremia (la deshidratación isotónica es la más frecuente), hipopotasemia, hipocalcemia, hipomagnesemia, acidosis metabólica y aumento de los niveles de urea/nitrógeno ureico en sangre (lesión renal aguda prerrenal).
2) Prueba de leucocitos fecales (un frotis de una muestra de heces recién recogida teñido con azul de metileno al 0,5%): La presencia de ≥5 leucocitos en un campo de alta potencia indica diarrea inflamatoria o invasiva (en el caso de la amebiasis a pesar de la disentería no se encuentran neutrófilos en las heces pero sí eritrocitos). La prueba debe realizarse en una muestra de heces fresca.
3) Lactoferrina fecal: Un resultado positivo es sugestivo de diarrea inflamatoria o invasiva de etiología bacteriana (no es necesario el envío urgente de las muestras de heces al laboratorio, ya que la lactoferrina es liberada por la desintegración de los neutrófilos).
2. Microbiología de las heces: Cultivos bacterianos (pueden repetirse unas cuantas veces porque la eliminación de patógenos no es continua), en casos justificados seguidos de estudios parasitológicos y virológicos. Las indicaciones para el análisis microbiológico de las heces incluyen la disentería, un número elevado de neutrófilos en las heces o resultados positivos para la lactoferrina fecal, diarrea grave con deshidratación severa y fiebre, sospecha de diarrea nosocomial, diarrea que persiste durante >2 semanas, signos y síntomas extraintestinales (por ejemplo, artritis en infecciones por Salmonella spp, Campylobacter spp, Shigella spp o Yersinia spp), razones epidemiológicas (por ejemplo, investigación epidemiológica sospecha de cólera, fiebre tifoidea o fiebre paratifoidea de tipo A, B o C; pruebas para determinar el posible estado de portador en portadores y convalecientes con antecedentes de cólera, fiebre tifoidea, fiebre paratifoidea, salmonelosis o shigelosis, así como en individuos que pueden estar en riesgo de infectar a otros debido a su ocupación).
Diagnóstico diferencial
Otras causas de diarrea aguda (véase Diarrea).
TratamientoTop
La mayoría de los pacientes pueden ser tratados de forma ambulatoria. Las indicaciones de hospitalización pueden incluir la necesidad de tratamiento con líquidos intravenosos, la sospecha de bacteriemia, las complicaciones de la diarrea infecciosa, el síndrome de fiebre entérica (fiebre tifoidea; fiebre paratifoidea A, B o C), los pacientes inmunodeprimidos y las estancias en zonas endémicas de cólera.
Tratamiento sintomático
1. La terapia de reposición de líquidos es el pilar del tratamiento sintomático (véase Diarrea).
2. Manejo nutricional: Después de una terapia de fluidos exitosa (3-4 horas) reanudar la nutrición oral según se tolere. Una posible dieta puede basarse en alimentos ricos en almidón hervido (arroz, pasta, patatas) y en grañones, añadiendo galletas, plátanos, yogur natural, sopas y carnes y verduras hervidas. Deben evitarse las especias si no se toleran. Los pacientes deben consumir las comidas según sus preferencias, pero deben evitar los alimentos pesados y fritos y la leche azucarada. Son beneficiosas las comidas pequeñas y frecuentes. Puede reintroducirse una dieta regular tan pronto como las heces estén bien formadas.
3. Fármacos antidiarreicos: Loperamida (véase Diarrea). Los fármacos antidiarreicos deben reservarse para la terapia de segunda línea y evitarse en pacientes con diarrea infecciosa.
4. Probióticos: Algunos probióticos (Lactobacillus casei GG, Saccharomyces boulardii) pueden ser un complemento beneficioso para el tratamiento de la diarrea acuosa de etiología viral confirmada o sospechada. La administración oral de un sobre o una cápsula reduce la duración de la diarrea entre 1 y 2 días.Evidencia 1Recomendación débil (los beneficios probablemente superan a los inconvenientes, pero el balance es estrecho o incierto; un curso de acción alternativo puede ser mejor para algunos pacientes). Calidad de la evidencia moderada (confianza moderada en que conocemos los verdaderos efectos de la intervención). Calidad de la evidencia baja debido a las deficiencias metodológicas (riesgo de sesgo), la variabilidad en la definición de diarrea y la elección de probióticos, y la mayoría de los datos procedentes de la población pediátrica. Allen SJ, Martínez EG, Gregorio GV, Dans LF. Probióticos para el tratamiento de la diarrea infecciosa aguda. Cochrane Database Syst Rev. 2010 Nov 10;(11):CD003048. doi: 10.1002/14651858.CD003048.pub3. Revisión. PubMed PMID: 21069673. Los probióticos no son eficaces en la diarrea inflamatoria e invasiva (tipos II y III).
5. Manejo de otras alteraciones (acidosis metabólica, alteraciones electrolíticas): véase Alteraciones hídricas y electrolíticas.
Tratamiento antimicrobiano
Las indicaciones para el tratamiento antimicrobiano son limitadas porque en la mayoría de los casos la diarrea infecciosa se resuelve espontáneamente.
1. Debe considerarse el tratamiento antimicrobiano empírico en pacientes con diarrea del viajero y mientras se esperan los resultados de los coprocultivos en pacientes con diarrea inflamatoria grave (asociada a fiebre, dolor al defecar, sangre o leucocitos en las heces, resultados positivos de la prueba de lactoferrina fecal, es decir, características típicas de la infección por Salmonella spp, Campylobacter jejuni, Yersinia spp o Shigella spp). Utilizar una quinolona oral durante 3 a 5 días (ciprofloxacino 750 mg una vez al día o 500 mg bid, norfloxacino 800 mg una vez al día o 400 mg bid, u ofloxacino 400 mg una vez al día o 200 mg bid) o azitromicina (1 g en una dosis única o 500 mg/durante 3 días). No utilizar estos agentes en pacientes afebriles con disentería, ya que ésta puede haber sido causada por E coli enterohemorrágica (EHEC) (ver más adelante).
2. Tratamiento antimicrobiano dirigido:
1) Salmonella spp (distinta de Salmonella typhi): El tratamiento no está indicado en pacientes con infección asintomática o leve; sin embargo, debe iniciarse en pacientes con enfermedad grave, sepsis o factores de riesgo de infección extraintestinal (ver Complicaciones, más adelante). Utilizar ciprofloxacino oral (dosis como la anterior) durante 5 a 7 días; alternativamente, utilizar azitromicina 1 g seguida de 500 mg una vez al día durante 6 días o una cefalosporina de tercera generación (por ejemplo, ceftriaxona 1-2 g/d).
2) S typhi: Utilizar una fluoroquinolona durante 10 a 14 días (ciprofloxacina como arriba, norfloxacina 400 mg bid); alternativamente, utilizar azitromicina 1 g seguida de 500 mg una vez al día durante 6 días o una cefalosporina de tercera generación (por ejemplo, ceftriaxona 1-2 g/d). Debe tenerse en cuenta el aumento de la resistencia a las quinolonas y los aislados multirresistentes procedentes del sudeste asiático y de África en función de los antecedentes de viaje del paciente.
3) C jejuni: Utilizar azitromicina (1 g en una dosis única o 500 mg una vez al día durante 3 días) o una fluoroquinolona durante 5 días (p. ej., ciprofloxacino, norfloxacino como en el caso anterior).
4) Shigella spp: Utilizar una fluoroquinolona bid durante 3 días (ciprofloxacino 500 mg, ofloxacino 300 mg o norfloxacino 400 mg); alternativamente, utilizar azitromicina 500 mg en una dosis única seguida de 250 mg una vez al día durante 4 días o una cefalosporina de tercera generación (p. ej., ceftriaxona 1-2 g/d).
5) E coli:
a) ETEC, E coli enteropatógeno (EPEC), y EIEC, así como Aeromonas spp y Plesiomonas spp: Utilizar sulfametoxazol/trimetoprima 960 mg o una fluoroquinolona bid durante 3 días (por ejemplo, ofloxacina 300 mg, ciprofloxacina 500 mg, norfloxacina 400 mg).
b) Cepas de E coli enteroagregantes (EAggEC): Generalmente no se recomienda el tratamiento antimicrobiano ya que se desconocen sus efectos.
c) EHEC: Evitar los fármacos que puedan inhibir el peristaltismo y los antibióticos por su papel indeterminado en el tratamiento y un riesgo de síndrome hemolítico-urémico.
6) Yersinia spp: Los antibióticos no suelen ser necesarios. En pacientes con infección grave o bacteriemia, utilizar doxiciclina combinada con un aminoglucósido, sulfametoxazol/trimetoprima o una cefalosporina de tercera generación.
7) Vibrio cholerae cepas O1 o O139: Ciprofloxacino 1 g una vez al día, alternativamente doxiciclina 300 mg una vez al día o sulfametoxazol/trimetoprima (160 mg de trimetoprima) bid durante 3 días.
8) L monocytogenes: Generalmente no se requiere tratamiento ya que la infección es autolimitada. Si persiste o en el caso de un huésped inmunocomprometido, utilizar amoxicilina oral 500 mg tid o sulfametoxazol/trimetoprima (160 mg trimetoprima) bid durante 7 días.
9) Giardia lamblia: Las opciones aceptables incluyen metronidazol oral 250 mg tid durante 5 a 7 días, tinidazol oral como dosis única de 2 g, o nitazoxanida 500 mg bid durante 3 días. En pacientes embarazadas utilizar paromomicina oral 10 mg/kg tid durante 5 a 10 días.
10) Cryptosporidium spp: En pacientes con infección grave, utilizar paromomicina 500 mg tid durante 7 días.
11) Cystoisospora (Isospora) spp, Cyclospora spp: Utilizar sulfametoxazol/trimetoprima (160 mg de trimetoprima) bid durante 7 a 10 días; no se recomienda en pacientes con infecciones por microsporidios.
ComplicacionesTop
Las complicaciones dependen de la etiología e incluyen:
1) Colitis hemorrágica (EHEC, Shigella spp, Vibrio parahaemolyticus, Campylobacter spp, Salmonella spp).
2) Megacolon tóxico, perforación intestinal (EHEC, Shigella spp, C difficile, Campylobacter spp, Salmonella spp, Yersinia spp).
3) Síndrome hemolítico-urémico (EHEC serotipo O157:H7 y Shigella spp, raramente Campylobacter spp).
4) Artritis reactiva (Shigella spp, Salmonella spp, Campylobacter spp, Yersinia spp).
5) Síndrome del intestino irritable postinfeccioso (Campylobacter spp, Shigella spp, Salmonella spp).
6) Infecciones extraintestinales localizadas distantes (meningitis, encefalitis, osteítis, artritis, infección de heridas, colecistitis, abscesos en varios órganos) o sepsis (Salmonella spp, Yersinia spp, raramente Campylobacter spp o Shigella spp). Los factores de riesgo son la edad <6 meses o >50 años, los implantes protésicos, las cardiopatías congénitas o adquiridas, la aterosclerosis grave, las neoplasias, la uremia, la inmunodeficiencia, la diabetes mellitus y la sobrecarga de hierro (mayor riesgo de infección grave por ciertos patógenos, como Yersinia spp, Listeria monocytogenes, Vibrio cholera, E coli).
7) Desnutrición y caquexia (varios patógenos).
8) Síndrome de Guillain-Barré (C jejuni).
PronósticoTop
En la mayoría de los pacientes el pronóstico es bueno. Sin embargo, los pacientes de edad avanzada corren el riesgo de padecer una enfermedad grave y morir.
PrevenciónTop
Las principales medidas de prevención son:
1) Buena higiene de las manos: Lavado minucioso de las manos con agua y jabón después de defecar, después de cambiar los pañales sucios, después de cualquier contacto con los aseos/lavabos, antes de la preparación y el consumo de las comidas, después de manipular carne y huevos crudos.
2) Inspecciones sanitarias periódicas, cumplimiento de las directrices de seguridad de los alimentos y del agua (relativas tanto a la producción como a la distribución).
3) Notificación obligatoria a las autoridades locales de salud pública de los patógenos notificables (puede variar entre las jurisdicciones), vigilancia epidemiológica, identificación de las fuentes de infección (investigaciones epidemiológicas).
4) Pruebas de estado de portador en los portadores, si procede, en base a la normativa de salud pública.
FigurasTop
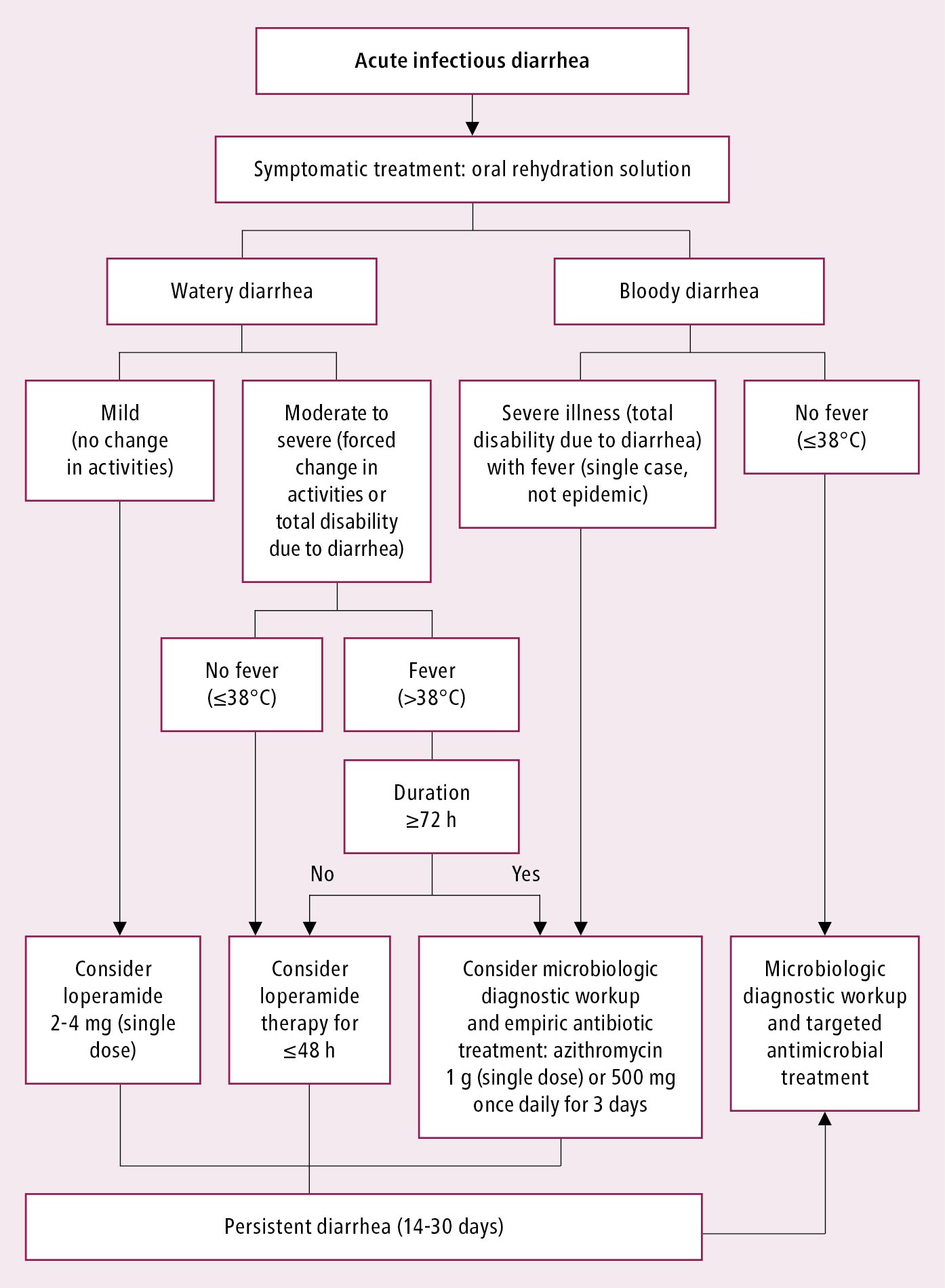
Figura 6.1-11. Algoritmo de manejo en pacientes con diarrea infecciosa.
.