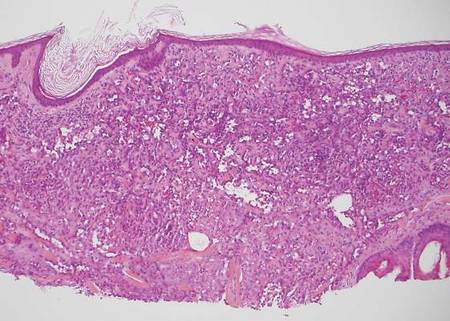
El melanoma desmoplásico, una variante poco común del melanoma, supone un reto diagnóstico para el clínico porque los tumores suelen aparecer como placas o nódulos inespecíficos de color carne o amelanóticos. Son más comunes en los hombres que en las mujeres y se encuentran con frecuencia en la cabeza y el cuello.1,2 Su aspecto inocuo puede llevar a un retraso en el diagnóstico y puede explicar por qué los melanomas desmoplásicos suelen ser profundamente infiltrantes en el momento de la biopsia. El melanoma desmoplásico surge de novo en aproximadamente un tercio de los casos.1 En el resto de los casos, se observa junto con un melanoma in situ suprayacente, más comúnmente el melanoma de lentigo maligno.1 Histológicamente, los melanomas desmoplásicos se caracterizan por células fusiformes malignas dentro de un estroma densamente fibrótico (Figura 1). Los agregados linfoides adyacentes y la afectación perineural son características comunes2 , mientras que el pigmento y las mitosis atípicas pueden ser infrecuentes. El melanoma desmoplásico puede clasificarse como mixto o puro en función del grado de desmoplasia y de la celularidad. Dentro de los melanomas desmoplásicos mixtos, hay zonas que tienen características histológicas de los melanomas convencionales mientras que otras muestran características desmoplásicas más típicas. El melanoma desmoplásico puro tiene un mayor grado de desmoplasia y menos células tumorales que el tipo mixto.1 El subtipo puro tiende a ser menos agresivo y es menos probable que haga metástasis a los ganglios linfáticos.1 En ausencia de un componente in situ (figura 2), el melanoma desmoplásico puede ser indistinguible de otros tumores de células fusiformes en la tinción rutinaria de hematoxilina y eosina; por lo tanto, generalmente se requiere la tinción inmunohistoquímica. Las tinciones más fiables para confirmar el diagnóstico de melanoma desmoplásico son S100 y SOX10 (HMG-box 10 relacionado con SRY)(Figura 3)(eTable).3
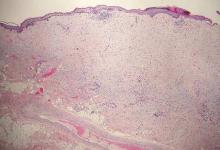
Figure 1. Melanoma desmoplásico con melanocitos fusiformes en un estroma densamente fibrótico (H&E, aumento original ×40).
Figura 2. Confluencia de melanocitos atípicos a lo largo de la unión dermoepidérmica consistente con un melanoma in situ superpuesto a un melanoma desmoplásico (H&E, aumento original ×100).

Figura 3. Expresión nuclear de SOX10 (SRY-related HMG-box 10) en melanocitos fusiformes en la dermis fibrótica y confluencia superpuesta de melanocitos en la unión dermoepidérmica en el melanoma desmoplásico (aumento original ×100).
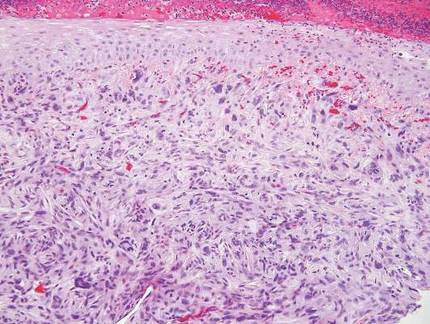
El fibroxatoma atípico se presenta típicamente como un nódulo en la región de la cabeza y el cuello o en otras zonas expuestas al sol en individuos de edad avanzada y se observa con más frecuencia en hombres que en mujeres.4 Desde el punto de vista histológico, los fibroxantomas atípicos se componen de células fusiformes pleomórficas, epitelioides y gigantes multinucleadas con numerosas mitosis atípicas (figura 4).5 El fibroxantoma atípico se considera un diagnóstico de exclusión; por lo tanto, es necesario descartar otros tumores dérmicos de células fusiformes antes de realizar el diagnóstico. Los fibroxantomas atípicos suelen tener una tinción negativa para la citoqueratina, la S100, la SOX10 y la desmina, pero en algunos casos hay una tinción focal positiva para la actina del músculo liso.4 Múltiples marcadores inmunohistoquímicos, incluido el CD10, han mostrado reactividad en los fibroxantomas atípicos,4 pero ninguno de estos marcadores tiene una alta especificidad para este tumor; por lo tanto, sigue siendo un diagnóstico de exclusión.
Los angiosarcomas cutáneos son tumores agresivos asociados a una alta tasa de mortalidad a pesar del tratamiento adecuado con resección quirúrgica y radioterapia postoperatoria. Suelen presentarse como máculas o nódulos equimóticos en la cara o el cuero cabelludo de pacientes de edad avanzada.6,7 La radiación ionizante y el linfedema crónico son factores de riesgo para el angiosarcoma cutáneo.6 Desde el punto de vista histológico, los angiosarcomas cutáneos bien diferenciados se componen de canales vasculares irregulares y anastomosados que se diseccionan a través de la dermis (figura 5).6,7 Los tumores menos diferenciados pueden contener células fusiformes y carecer de estructuras vasculares evidentes; por tanto, la inmunohistoquímica es esencial para realizar el diagnóstico correcto en estos casos. Los angiosarcomas cutáneos suelen presentar una tinción positiva para la proteína ERG (gen relacionado con ETS), CD31, CD34 y factor VIII.6,8 Desgraciadamente, estos tumores también pueden presentar ocasionalmente una tinción para la citoqueratina, lo que puede llevar a un diagnóstico erróneo de carcinoma.6

 |
 |
|
| Figura 4. Células gigantes pleomórficas fusiformes, epitelioides y multinucleadas con mitosis atípicas rellenando la dermis en un fibroxantoma atípico (H&E, aumento original ×200). |
Figura 5. Canales vasculares anastomosados que se diseccionan a través de los haces de colágeno y consumen la epidermis en el angiosarcoma cutáneo (H&E, aumento original ×100). |
El leiomiosarcoma cutáneo es una neoplasia del músculo liso que surge de los músculos arrectores pili, los músculos lisos genitales o los músculos lisos vasculares. Suele presentarse como una placa o nódulo único en los brazos y las piernas de los individuos mayores de 50 años.9 Los leiomiosarcomas cutáneos pueden clasificarse como dérmicos, en los que al menos el 90% del tumor está confinado en la dermis, o subcutáneos; esta distinción es importante porque este último tipo tiene una mayor tasa de metástasis y un peor pronóstico.9 Debido a la derivación del músculo liso de este tumor, los tumores bien diferenciados pueden conservar características de las células musculares lisas típicas, incluyendo núcleos en forma de cigarro con vacuolas de glucógeno adyacentes (Figura 6). Si se observa la formación de fascículos, esto puede ser una pista adicional para el diagnóstico. En los tumores poco diferenciados, la inmunohistoquímica es muy valiosa. El leiomiosarcoma a menudo se tiñe de forma positiva para la actina muscular lisa, la actina específica del músculo, el h-caldesmón, la desmina y la calponina.9-11
.