US Pharm. 2009;34(5):HS-8-HS-12.
Hypertenze je jedním z nejčastějších chronických onemocnění ve Spojených státech, které postihuje 29 % lidí starších 18 let.1 Hypertenze je prokázaným rizikovým faktorem kardiovaskulárních, cerebrovaskulárních a renálních onemocnění.2 Závažné zvýšení krevního tlaku (TK) může vést k akutnímu poškození koncových orgánů s významnou morbiditou nebo mortalitou.3
Hypertenzní krize se vyskytují u širokého spektra pacientů a vyskytují se s různým stupněm závažnosti.4 Rychlé rozpoznání, vyhodnocení a vhodná léčba těchto stavů mají zásadní význam pro prevenci trvalého poškození koncových orgánů.5 Tento článek podává přehled současných poznatků o hypertenzních krizích, hodnocení rizika poškození koncových orgánů u pacienta, strategiích řízení pro snížení TK a běžně používaných léčebných prostředcích.
Přehled
Společný národní výbor pro prevenci, detekci, hodnocení a léčbu vysokého krevního tlaku hypertenzní krizi specificky nedefinuje.2 Obecně se má za to, že ke krizi dochází, když systolický tlak (SBP) překročí 180 mmHg nebo diastolický tlak (DBP) překročí 120 mmHg.2 Hypertenzní krize se dále klasifikují buď jako hypertenzní nouze (je přítomno akutní poškození koncových orgánů), nebo jako hypertenzní urgence (akutní poškození koncových orgánů chybí).6 Při sestavování terapeutického plánu je důležité rozlišovat mezi hypertenzní urgencí a hypertenzní krizí.
I přes rostoucí znalosti a pokroky v léčbě chronické hypertenze se odhaduje, že 1 až 2 % pacientů s hypertenzí bude mít někdy v životě hypertenzní krizi.4 Většina pacientů, u nichž se objeví hypertenzní pohotovost, má již dříve diagnostikovanou hypertenzi a jsou jim předepsána antihypertenziva.7 Je běžné (ve více než 50 % případů), že pacienti, u nichž se objeví hypertenzní pohotovost, někdy v průběhu předchozího týdne špatně dodržovali antihypertenzní režim.7,8 Míra výskytu hypertenzní nouze je nejvyšší u starších osob, Afroameričanů a osob s nižším socioekonomickým statusem a muži jsou postiženi dvakrát častěji než ženy.8,9 Pacienti s těžkou hypertenzí mohou představovat až 25 % všech návštěv vytížených městských pohotovostí.4
Patofyziologie
Většina pacientů má trvale zvýšený tlak – v důsledku esenciální nebo sekundární hypertenze – po dobu několika let, než se u nich projeví hypertenzní krize.7 Příčina závažného a rychlého zvýšení TK není zcela objasněna, ale předpokládá se, že náhlé zvýšení systémové cévní rezistence je precipitováno humorálními vazokonstriktory.3 Následný vzestup TK vyvolává mechanický stres a poškození endotelu, což vede k aktivaci koagulační kaskády a krevních destiček; to vede k ukládání fibrinu, a tím k fibrinoidní nekróze arteriol.3 Tento proces vyvolává ischemii koncových orgánů a spouští uvolňování dalších vazoaktivních mediátorů, které vytvářejí cyklus pokračujícího poškození.3,10 Kromě toho se často aktivuje systém renin-angiotenzin, což vede k další vazokonstrikci a produkci prozánětlivých cytokinů.10 Všechny tyto mechanismy přispívají k rychle postupující hypoperfuzi koncových orgánů, ischemii a dysfunkci, které definují hypertenzní stav nouze.
Vyhodnocení a léčba
Klinické příznaky pozorované u pacienta s hypertenzní nouzí přímo souvisejí s konkrétní dysfunkcí koncových orgánů, ke které došlo (TABULKA 1).4-6 Pacienti se často dostaví k vyhodnocení nových stížností souvisejících s jejich zvýšeným tlakem.7 Projevy dysfunkce koncových orgánů se u jednotlivých pacientů liší. Mělo by dojít k rychlému třídění pacientů a vyhodnocení lékařem, aby bylo možné identifikovat potenciální probíhající poškození koncových orgánů. Mělo by být provedeno fyzikální vyšetření, které zahrnuje posouzení pulzů na všech končetinách, auskultaci plic kvůli možnému plicnímu edému, poslech galopů nebo šelestů na srdci a důkladné neurologické a fundoskopické vyšetření.5 Lékárníci mohou pomoci při pořizování lékařského záznamu, který se zaměřuje na anamnézu hypertenze. Je žádoucí posoudit, jak pacient dodržuje současný režim antihypertenzní medikace, a vědět, kolik času uplynulo od užití poslední dávky. Kompletní vyšetření lékové historie, včetně užívání volně prodejných léků, je nezbytné pro identifikaci možných sekundárních příčin zvýšení TK.

Léčba hypertenzní urgence se liší od léčby hypertenzní nouze, protože není přítomno akutní poškození koncových orgánů. U těchto pacientů může zvýšený TK představovat akutní rozpoznání chronické hypertenze. Využití perorálních léků k postupnému snižování TK během 24 až 48 hodin (h) je nejlepším přístupem k léčbě.11 Rychlé snížení TK může být u hypertenzní urgence spojeno s významnou morbiditou způsobenou náhlými změnami perfuzního tlaku a otupenou autoregulační odpovědí při dlouhodobé hypertenzi.6
U hypertenzní urgence je již přítomno poškození koncových orgánů. U těchto pacientů existuje změněná autoregulace, proto rychlá a nadměrná korekce tlaku může dále snížit perfuzi a propagovat další poškození.6 Hypertenzní nouzi je nejlépe zvládnout kontinuální infuzí krátkodobě působícího, titrovatelného antihypertenziva.5 Pacient by měl být veden na jednotce intenzivní péče s pečlivým monitorováním a mělo by se zvážit použití arteriální linky k získání přesných hodnot tlaku. Cílem není rychlé snížení tlaku na méně než 140/90 mmHg; počátečním cílem je spíše kontrolované snížení středního arteriálního tlaku (MAP = /3) až o 25 % během několika minut až hodin. Pokud je pacient stabilní, lze se pokusit o další snížení na 160/110 mmHg během následujících 2 až 6 h. Pokud pacient zůstane stabilní i při tomto snížení, lze se pokusit o pomalou normalizaci TK na cílové hodnoty pomocí perorálních přípravků během následujících 24 až 48 h.2
Farmakoterapie
Pro léčbu hypertenzní krize je k dispozici řada léků.12 Lék volby v dané situaci bude záviset na klinickém scénáři. Perorální přípravky, jako je klonidin a kaptopril, jsou užitečné při léčbě hypertenzní urgence; při léčbě hypertenzní urgence se dává přednost titrovatelným parenterálním přípravkům.6,11 Nifedipin s okamžitým uvolňováním je u pacientů s hypertenzní krizí potenciálně nebezpečný a nedoporučuje se.13 Vzhledem k nepředvídatelné farmakodynamice je třeba se u všech léků používaných k léčbě hypertenzních krizí vyhnout sublingvální a intramuskulární cestě. Následuje přehled doporučených intravenózních antihypertenziv (viz také TABULKA 2).
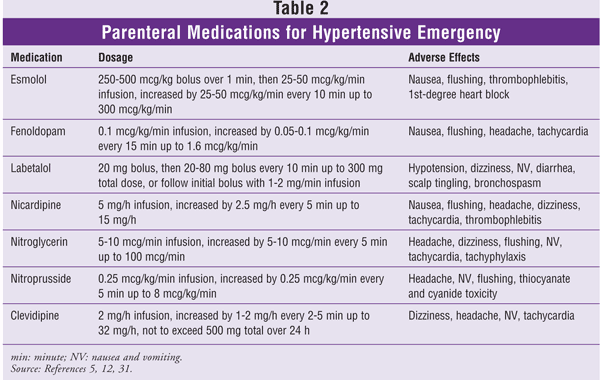
Esmolol: Jedná se o rychle působící, parenterální, kardioselektivní blokátor beta1-adrenergních receptorů. Jeho nástup účinku je do 60 sekund (s) a trvání účinku je 10 až 20 minut (min).14 Metabolismus esmololu probíhá prostřednictvím rychlé hydrolýzy esterových vazeb esterázami červených krvinek (RBC); není závislý na funkci ledvin nebo jater.14 Esmolol se podává v zaváděcí dávce 250 až 500 mcg/kg během 1 min, následuje infuze začínající na 25 až 50 mcg/kg/min a titrovaná podle potřeby o 25 až 50 mcg/kg/min až na 300 mcg/kg/min. Esmolol je zvláště užitečný u těžké pooperační hypertenze díky svému rychlému účinku a titrovatelnosti.15 Stejně jako ostatní beta-blokátory je esmolol kontraindikován u pacientů s astmatem, těžkou bradykardií, srdeční blokádou horší než prvního stupně a nekontrolovaným srdečním selháním.
Fenoldopam: Fenoldopam je rychle působící, parenterální, periferní agonista dopamin-1 receptorů. Aktivace dopamin-1 receptorů způsobuje vazodilataci koronárních, renálních, mezenterických a periferních tepen.16 Nástup účinku fenoldopamu je do 5 min, vrcholu účinku je dosaženo do 15 min; doba trvání účinku je 30 min.17 Doporučená počáteční dávka je 0,1 mcg/kg/min a lze ji titrovat po 0,05 až 0,1 mcg/kg/min v 15minutových intervalech až do maximální dávky 1,6 mcg/kg/min. Fenoldopam zlepšuje clearance kreatininu, průtok moči a vylučování sodíku u pacientů s těžkou hypertenzí s normální nebo zhoršenou funkcí ledvin, ale nebylo prokázáno, že by tyto výsledky snižovaly morbiditu a mortalitu.18,19 Nežádoucí účinky jsou minimální a mohou zahrnovat tachykardii, návaly, závratě nebo bolesti hlavy.17 Protože fenoldopam způsobuje zvýšení nitroočního tlaku v závislosti na dávce, měl by se u pacientů s glaukomem používat opatrně.
Labetalol: Tento léčivý přípravek je kombinovaný neselektivní beta-adrenergní a selektivní blokátor alfa1-adrenergních receptorů. Antagonismus beta:alfa u intravenózního labetalolu je přibližně 7:1.20 Smíšený antagonismus adrenergních receptorů se projevuje snížením periferní cévní rezistence bez vyvolání reflexní tachykardie a potenciálně způsobuje bradykardii. Antihypertenzní účinky labetalolu začínají během 2 až 5 min po intravenózním podání, vrcholí za 5 až 15 min a trvají 3 až 6 h.20 Dlouhé trvání účinku labetalolu umožňuje jeho podání v zaváděcí dávce 20 mg, po níž následují opakované postupné dávky 20 až 80 mg v 10minutových intervalech až do dosažení požadovaného tlaku, a to až do maximální kumulativní dávky 300 mg. Alternativně může být po úvodním bolusu účinná infuze 1 až 2 mg/min titrovaná na požadovaný TK. Vzhledem k silným neselektivním beta-adrenergním účinkům je třeba se labetalolu vyhnout u pacientů s astmatem, nekontrolovaným srdečním selháním, sinusovou bradykardií nebo srdeční blokádou větší než prvního stupně.
Nikardipin: Tento léčivý přípravek je dihydropyridinový blokátor kalciových kanálů druhé generace s vysokou vaskulární selektivitou a silnou cerebrální a systémovou vazodilatační aktivitou. Nástup účinku intravenózně podávaného nikardipinu je 5 až 15 min s trváním účinku 40 až 60 min.21 Počáteční rychlost infuze je 5 mg/h, každých 5 min se zvyšuje o 2,5 mg/h až na maximum 15 mg/h. Nikardipin má jen málo závažných nežádoucích účinků. V klinických studiích byly nejčastěji hlášenými nežádoucími účinky tromboflebitida, bolest hlavy, návaly, tachykardie, závratě a nevolnost.22,23
Nitroglycerin: Nitroglycerin je silný žilní dilatátor, ale arteriální tonus ovlivňuje pouze při vysokých dávkách. Jeho nástup účinku je 1 až 2 min a trvání účinku 5 až 10 min.24 Počáteční rychlost infuze je 5 až 10 mcg/min a měla by být titrována podle účinku až do dávky 100 mcg/min. Nitroglycerin je limitován svými nežádoucími účinky: tachyfylaxí, která vzniká při dlouhodobém užívání, a bolestí hlavy. Vzhledem k jeho příznivému vlivu na kolaterální koronární průtok by měl být nitroglycerin zvažován u pacientů s hypertenzní nouzí spojenou s ischémií myokardu.25
Nitroprusid: Nitroprusid sodný je silný arteriální a venózní vazodilatátor, který snižuje preload i afterload. Tato látka má nástup účinku v řádu sekund, trvání účinku 1 až 2 min a plazmatický poločas 3 až 4 min.26 Počáteční dávka je 0,25 mcg/kg/min, titruje se po 0,25 mcg/kg/min každých 5 min do maximální dávky 8 mcg/kg/min. Při dlouhodobém užívání se u pacientů může vyvinout tachyfylaxe na nitroprusid; to vyžaduje vyšší dávky, než byly původně stanoveny pro podobnou kontrolu tlaku.
Potenciálním problémem nitroprusidu je, že obsahuje 44 % hmotnostních kyanidu.27 Kyanid se uvolňuje v závislosti na dávce, protože dochází k degradaci nitroprusidu. Kyanid je metabolizován v játrech na thiokyanát – což je reakce, která vyžaduje přítomnost dostatečného množství thiosíranu – a thiokyanát je vylučován ledvinami.28 Zdravý člověk může adekvátně vyloučit kyanid vzniklý infuzí nitroprusidu až do dávky 2 mcg/kg/min. Vyšší rychlosti, zejména u pacientů vyžadujících dlouhodobou léčbu nebo se současnou renální nebo jaterní dysfunkcí, jsou spojeny s vyšším rizikem toxicity kyanidu.27,28 Toto zvýšení potenciální toxicity lze kompenzovat přidáním thiosíranu sodného.29,30
Současné metody monitorování hladiny kyanidu nejsou citlivé. Terapie by měla být přerušena, pokud se u pacienta objeví příznaky kyanidové toxicity, včetně tachykardie, metabolické acidózy, změny vědomí, kómatu, křečí a srdeční zástavy.27,28 Thiokyanátová toxicita, která se vyskytuje častěji než kyanidová toxicita, je zvláště znepokojivá u pacientů s renální insuficiencí, kteří dostávají dlouhodobé infuze. Toxicita thiokyanátů může způsobit slabost, hyperreflexii, zmatenost, psychózu, hučení v uších, křeče a kóma.26 Sledování hladin thiokyanátů se nedoporučuje, pokud pacient nemá renální insuficienci a nedostává léčbu déle než několik dní. Nitroprusid by měl být vysazen, pokud hladina thiokyanátu dosáhne 12 mg/dl.26
Klevidipin: Tento přípravek je dihydropyridinový blokátor kalciových kanálů třetí generace s ultrakrátce působícím profilem. Clevidipin je selektivní arteriolární vazodilatátor, který působí tak, že selektivně inhibuje influx extracelulárního kalcia přes kanál typu L, čímž relaxuje hladkou svalovinu malých tepen a snižuje periferní cévní rezistenci.31 Je rychle metabolizován esterázami RBC s počátečním poločasem 1 min a není ovlivněn změněnou funkcí ledvin nebo jater.32 Několik malých studií prokázalo, že clevidipin je účinný při kontrole pooperační hypertenze a u pacientů s těžkou hypertenzí léčených na pohotovosti.33-36 Žádná velká randomizovaná, kontrolovaná studie nezkoumala roli clevidipinu při urgentní hypertenzi, ale díky svým farmakokinetickým vlastnostem je o něj zájem.
Clevidipin je dostupný v koncentraci 0,5 mg/ml injekční emulze. Je kontraindikován u pacientů s alergií na sóju nebo vejce. Vzhledem k tomu, že obsah lipidů je 2 kcal/ml, měl by být přípravek používán opatrně u pacientů s poruchami metabolismu lipidů.31 Počáteční dávka je 1 až 2 mg/h, titrovaná zpočátku po 1 až 2 mg/h v 90sekundových intervalech a poté v 5minutových intervalech, když se TK blíží cíli; maximální dávka by neměla překročit 32 mg/h. Je třeba pečlivě zvážit celkovou lipidovou zátěž a celkový 24hodinový podaný objem by neměl překročit 1 000 ml.
Úloha farmaceutů
Farmaceuti mohou mít na léčbu pacientů s hypertenzní krizí řadu pozitivních účinků. Za prvé, lékárníci by měli pomoci s identifikací stavu onemocnění a odebráním lékové anamnézy. Vzhledem k velkému množství dostupných terapeutických možností mohou lékárníci pomoci rozhodnout, který přípravek bude v konkrétním klinickém scénáři nejúčinnější a nejvhodnější. Lékárníci by měli zajistit správné počáteční dávkování, poskytnout doporučení pro titraci a poradit ohledně možných nežádoucích účinků, které je třeba sledovat. Vzhledem k tomu, že příliš agresivní snižování tlaku může způsobit další poškození koncových orgánů, měli by se lékárníci podílet na vypracování terapeutických cílových hodnot a pomáhat při sledování průběžných měření tlaku. A konečně, primární příčinou hypertenzní krize je špatná compliance s udržovací antihypertenzní medikací. Lékárníci by měli aktivně zajišťovat, aby udržovací režimy byly vhodné, zjednodušené a zvládnutelné pro pacienty při propuštění nebo před propuštěním.
Závěr
U pacientů s hypertenzní krizí dochází k závažnému zvýšení TK, které může vést k rozsáhlé morbiditě a dokonce k úmrtí, pokud je hypertenze nesprávně léčena. Vhodný terapeutický přístup v daném případě závisí na klinickém obrazu pacienta. U pacientů s hypertenzní urgencí chybí poškození koncových orgánů a lze je léčit perorálními léky, které postupně snižují TK na cílovou hodnotu po dobu několika hodin až několika dnů. Naproti tomu urgentní hypertenzní stavy vyžadují intenzivní sledování na jednotce intenzivní péče a intravenózní léčbu s cílem zastavit progresi poškození koncových orgánů. Díky svým odborným znalostem při získávání lékové historie a znalosti farmakoterapeutických možností mohou lékárníci pozitivně ovlivnit péči o pacienty s hypertenzní krizí.
1. Ostchega Y, Yoon SS, Hughes J, Louis T. Hypertension Awareness, Treatment, and Control–Continued Disparities in Adults (Povědomí o hypertenzi, její léčbě a kontrole – přetrvávající rozdíly u dospělých): Spojené státy, 2005-2006. NCHS Data Brief no. 3. Hyattsville, MD: National Center for Health Statistics; 2008.
2. Chobanian AV, Bakris GL, Black HR, et al. The seventh report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure: the JNC 7 report. JAMA. 2003;289:2560-2572.
3. Ault MJ, Ellrodt AG. Patofyziologické děje vedoucí k účinkům akutní hypertenze na koncové orgány. Am J Emerg Med. 1985;3(suppl 6):10-15.
4. Zampaglione B, Pascale C, Marchisio M, et al. Hypertensive urgencies and emergencies. Prevalence a klinický obraz. Hypertenze. 1996;27:144-147.
5. Marik PE, Varon J. Hypertenzní krize: problémy a jejich řešení. Chest. 2007;131:1949-1962.
6. Vidt DG. Hypertenzní krize: naléhavé a neodkladné případy. J Clin Hypertens (Greenwich). 2004;6:520-525.
7. Tisdale JE, Huang MB, Borzak S. Risk factors for hypertensive crisis: importance of out-patient blood pressure control. Fam Pract. 2004;21:420-424.
8. Bennett NM, Shea S. Hypertenzní krize: kritéria případu, sociodemografický profil a předchozí péče o 100 případů. Am J Public Health. 1988;78:636-640.
9. Lip GY, Beevers M, Potter JF, Beevers DG. Maligní hypertenze u starších osob. QJM. 1995;88:641-647.
10. Wallach R, Karp RB, Reves JG, et al. Patogeneze paroxysmální hypertenze vznikající během a po koronárním bypassu: studie hemodynamických a humorálních faktorů. Am J Cardiol. 1980;46:559-565.
11. Gales MA. Perorální antihypertenziva u urgentní hypertenze. Ann Pharmacother. 1994;28:352-358.
12. Hirschl MM. Pokyny pro farmakologickou léčbu hypertenzních krizí. Léky. 1995;50:991-1000.
13. Fami MJ, Ho NT, Mason CM. Další hlášení nežádoucích účinků nifedipinu s okamžitým uvolňováním. Farmakoterapie. 1998;18:1133-1135.
14. Benfield P, Sorkin EM. Esmolol. Předběžný přehled jeho farmakodynamických a farmakokinetických vlastností a terapeutické účinnosti. Léky. 1987;33:392-412.
15. Gray RJ, Bateman TM, Czer LS, et al. Použití esmololu u hypertenze po kardiochirurgických operacích. Am J Cardiol. 1985;56:49F-56F.
16. White WB, Radford MJ, Gonzalez FM, et al. Selektivní léčba agonisty dopaminu-1 u těžké hypertenze: účinky intravenózního fenoldopamu. J Am Coll Cardiol. 1988;11:1118-1123.
17. Munger MA, Rutherford WF, Anderson L, et al. Assessment of intravenous fenoldopam mesylate in the management of severe systemic hypertension. Crit Care Med. 1990;18:502-504.
18. Elliott WJ, Weber RR, Nelson KS, et al. Renální a hemodynamické účinky intravenózního fenoldopamu versus nitroprusidu u těžké hypertenze. Circulation. 1990;81:970-977.
19. Shusterman NH, Elliott WJ, White WB. Fenoldopam, ale nikoli nitroprusid, zlepšuje funkci ledvin u pacientů s těžkou hypertenzí a poruchou funkce ledvin. Am J Med. 1993;95:161-168.
20. MacCarthy EP, Bloomfield SS. Labetalol: přehled jeho farmakologie, farmakokinetiky, klinického použití a nežádoucích účinků. Farmakoterapie. 1983;3:193-219.
21. Singh BN, Josephson MA. Klinická farmakologie, farmakokinetika a hemodynamické účinky nikardipinu. Am Heart J. 1990;119:427-434.
22. Wallin JD. Intravenózní nikardipin-hydrochlorid: léčba pacientů s těžkou hypertenzí. Am Heart J. 1990;119:434-437.
23. Neutel JM, Smith DH, Wallin D, et al. Srovnání intravenózního nikardipinu a nitroprusidu sodného v okamžité léčbě těžké hypertenze. Am J Hypertens. 1994;7:623-628.
24. Francis GS. Vazodilatancia na jednotce intenzivní péče. Am Heart J. 1991;121:1875-1878.
25. Flaherty JT, Magee PA, Gardner TL, et al. Srovnání intravenózního nitroglycerinu a nitroprusidu sodného při léčbě akutní hypertenze vznikající po koronárním bypassu. Circulation. 1982;65:1072-1077.
26. Friederich JA, Butterworth JF. Nitroprusid sodný: dvacet let a počítání. Anesth Analg. 1995;81:152-162.
27. Rindone JP, Sloane EP. Kyanidová toxicita nitroprusidu sodného: rizika a management. Ann Pharmacother. 1992;26:515-519.
28. Robin ED, McCauley R. Nitroprusid-related cyanide poisoning. Čas (dávno minulý) pro naléhavé a účinné zásahy. Chest. 1992;102:1842-1845.
29. Hall VA, Guest JM. Intoxikace kyanidem vyvolaná nitroprusidem sodným a prevence pomocí profylaxe thiosíranem sodným. Am J Crit Care. 1992;1:19-25.
30. Baskin SI, Horowitz AM, Nealley EW. The antidotal action of sodium nitrite and sodium thiosulfate against cyanide poisoning. J Clin Pharmacol. 1992;32:368-375.
31. Cleviprex (clevidipin butyrát) injekční emulze Informace pro předepisování. Clayton, NC: Hospira, Inc; srpen 2008.
32. Ericsson H, Bredberg U, Eriksson U, et al. Farmakokinetika a arteriovenózní rozdíly v koncentraci clevidipinu po krátkodobé a dlouhodobé intravenózní infuzi u zdravých dobrovolníků. Anesthesiology. 2000;92:993-1001.
33. Levy JH, Mancao MY, Gitter R, et al. Clevidipine effectively and rapidly controls blood pressure preoperative in cardiac surgery patients: the results of the randomized, placebo-controlled efficacy study of clevidipine assessing its preoperative antihypertensive effect in cardiac surgery-1 (Clevidipin účinně a rychle kontroluje krevní tlak před operací u kardiochirurgických pacientů). Anesth Analg. 2007;105:918-925.
34. Singla N, Warltier DC, Gandhi SD, et al. Treatment of acute postoperative hypertension in cardiac surgery patients: an efficacy study of clevidipine assessing its postoperative antihypertensive effect in cardiac surgery-2 (ESCAPE-2), a randomized, double-blind, placebo-controlled trial. Anesth Analg. 2008;107:59-67.
35. Aronson S, Dyke CM, Stierer KA, et al. The ECLIPSE trials: comparative studies of clevidipine to nitroglycerin, sodium nitroprusside, and nicardipine for acute hypertension treatment in cardiac surgery patients. Anesth Analg. 2008;107:1110-1121.
36. Pollack CV, Varon J, Garrison NA, et al. Clevidipine, an intravenous dihydropyridine calcium channel blocker, is safe and effective for the treatment of patients with acute severe hypertension. Ann Emerg Med. 2009;53:329-338.