Revisado médicamente por David A. Williams, MD
La terapia génica es una forma de tratar o prevenir la enfermedad mediante la alteración de las instrucciones genéticas dentro de las células de un individuo. Los genes son responsables de prácticamente todos los aspectos de la vida celular: contienen el código de las proteínas que permiten a las células crecer, funcionar y dividirse. Cuando un gen es defectuoso, puede dar lugar a proteínas incapaces de cumplir su función. Cuando falta un gen, o es hiperactivo, pueden verse afectadas importantes funciones corporales. El objetivo de la terapia génica es corregir estos problemas desde su origen.
La terapia génica puede consistir en sustituir los genes anormales o ausentes por otros sanos que permitan a las células producir proteínas útiles. También puede consistir en cambiar la forma en que se regulan los genes, de modo que los genes poco o demasiado activos funcionen correctamente. Por último, la terapia génica puede utilizarse para expresar genes completamente extraños en las células que alteran su función y/o supervivencia.

Se están llevando a cabo diversos esfuerzos para aplicar la terapia génica al tratamiento del cáncer. La mayoría de ellos se encuentran en fases iniciales y exploratorias, en las que se están estudiando en el laboratorio o en ensayos de investigación clínica. Sin embargo, uno de los enfoques, conocido como terapia de células T CAR, ha recibido la aprobación de la Administración de Alimentos y Medicamentos de EE.UU. para su uso como terapia en determinados grupos de pacientes y se espera que reciba otras aprobaciones en un futuro próximo.
La investigación en terapia génica para el cáncer se centra actualmente en múltiples áreas, incluidos los virus modificados genéticamente que matan directamente las células cancerosas, la transferencia de genes para alterar el funcionamiento anormal de las células cancerosas y la inmunoterapia (que incluye la terapia de células T CAR), que ayuda al sistema inmunológico a encontrar y matar mejor las células tumorales.
Obtenga más información sobre la inmunoterapia en el Centro de Inmuno-Oncología del Instituto Oncológico Dana-Farber.
Virus modificados genéticamente
Este enfoque utiliza virus especialmente modificados (denominados virus oncolíticos) que se dirigen a las células cancerosas y las destruyen, mientras que dejan ilesas a las células normales. Los virus, modificados para contener determinados genes, están diseñados para infectar las células cancerosas y, una vez dentro, producir proteínas que provocan la muerte de las células.
En estudios con animales, estos virus han obtenido resultados prometedores en diversos tipos de cáncer, como el de colon, el de vejiga y el osteosarcoma (una forma de cáncer de huesos). Uno de los retos a la hora de adaptar este enfoque a los pacientes humanos es que la mayoría de las personas tienen anticuerpos contra varios de los tipos de virus utilizados en los estudios con animales. En consecuencia, el sistema inmunitario suele ser capaz de eliminar el agente vírico antes de que tenga la oportunidad de infectar las células cancerosas. Los investigadores han respondido utilizando otros tipos de virus para los ensayos en humanos.
En los ensayos en los que se utiliza un tipo de virus conocido como adenovirus, la terapia viral ha mostrado resultados alentadores contra varios tipos de cánceres, incluidos los de células escamosas de la cabeza y el cuello, y se está probando como tratamiento preventivo para el tejido oral precanceroso. Se han realizado ensayos con formas modificadas del virus del herpes simple en pacientes con glioma maligno (una forma de cáncer cerebral) y cáncer colorrectal que se ha extendido al hígado.
Transferencia de genes
En la transferencia de genes, los investigadores introducen un gen extraño directamente en las células cancerosas o en el tejido circundante. El objetivo es que el gen recién insertado provoque la muerte de las células cancerosas o impida que éstas y el tejido circundante canalicen la sangre hacia los tumores, privándolos de los nutrientes que necesitan para sobrevivir. Aunque este enfoque es muy prometedor, también presenta a los científicos varios obstáculos, como el «silenciamiento del gen», en el que los genes implantados no se activan. En estudios con animales, las técnicas de transferencia de genes obtuvieron resultados positivos en el tratamiento de tumores de próstata, pulmón y páncreas.
Se han probado varios enfoques de transferencia de genes en ensayos clínicos. Estos ensayos han incluido cánceres como el de células escamosas de cabeza y cuello, hígado, ovarios, próstata, vejiga y otros órganos.
Inmunoterapia
La terapia con células T de CAR, que busca potenciar la capacidad natural de lucha contra el cáncer de las propias células T de los pacientes, es un tipo de inmunoterapia. Se recoge una muestra de las células T del paciente y se mezcla con virus portadores de varios genes específicos. Los virus llevan estos genes al núcleo de las células T, donde se incorporan al ADN de las mismas. Los genes hacen que las células T expresen en su superficie una proteína especial denominada receptor de antígeno quimérico o CAR. El CAR dirige la célula T a la célula tumoral mediante una «dirección» específica, y la célula T CAR está entonces equipada para destruir rápidamente la célula cancerosa. Cuando las células, ahora denominadas células T CAR, se infunden en el paciente, buscan las células tumorales y luego proliferan para generar muchas más células que matan el cáncer.
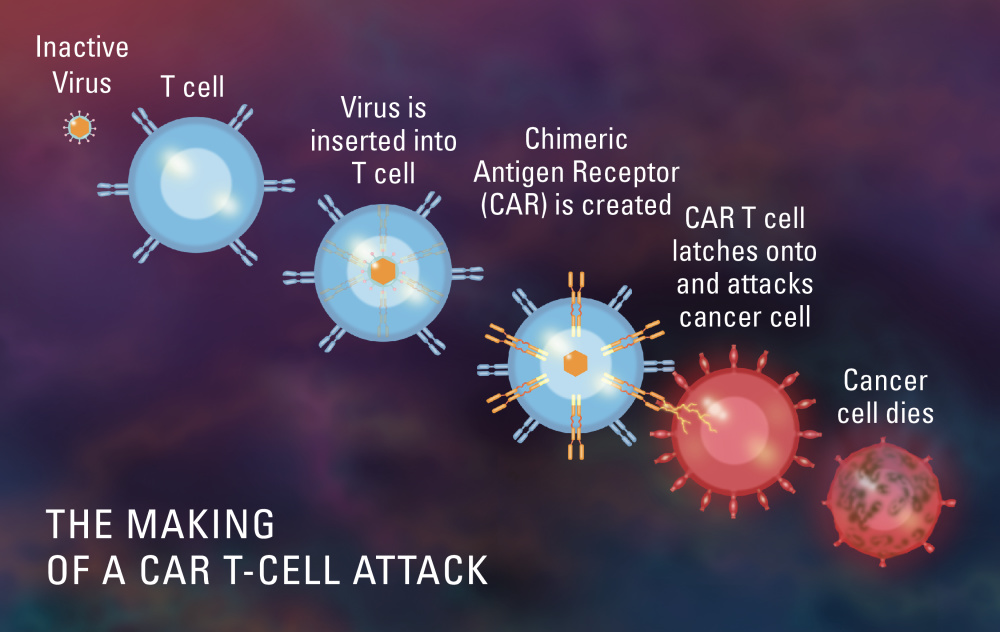
En los ensayos clínicos, la terapia con células T CAR ha logrado resultados espectaculares en algunos niños y adultos con leucemia o linfoma. Sin embargo, el éxito de este enfoque se asocia con graves efectos secundarios en algunos individuos. El año pasado, la Administración de Alimentos y Medicamentos de EE.UU. aprobó una terapia con células T CAR como tratamiento estándar para niños con LLA y una segunda para adultos con linfomas avanzados. Están empezando a abrirse ensayos para pacientes con ciertos tipos de tumores sólidos.
Otra forma de inmunoterapia que implica la terapia génica son las vacunas contra el cáncer. Este enfoque consiste en recoger células tumorales de un paciente y diseñarlas con genes que las hagan más visibles para el sistema inmunitario. Las células alteradas se reinfunden en el paciente junto con un compuesto inmunoestimulante. El sistema inmunitario del paciente lanza un vigoroso ataque no sólo contra las células cancerosas recién infundidas, sino también contra células similares de todo el organismo.
- Terapia con células T CAR
- Inmunoterapia