Conceptul de hiperplazie benignă de prostată (HBP) a fost recent introdus în mediul nostru, lăsând deoparte alți termeni, cum ar fi adenomul de prostată, utilizat pe scară largă. Nu este vorba doar de o schimbare de nomenclatură, ci mai degrabă de un concept care integrează cele trei aspecte din care poate fi privită cea mai frecventă boală a prostatei (40% dintre bărbații de peste 50 de ani). Autorul abordează diagnosticul și tratamentul HBP, deoarece acestea sunt cele două aspecte care pot fi de cel mai mare interes pentru farmacistul comunitar.
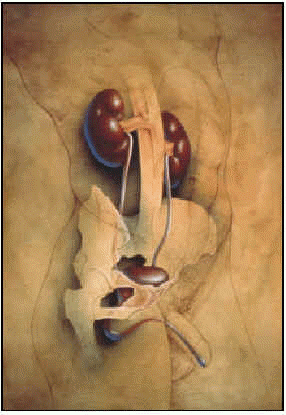
Prostata este un organ ciudat, extraperitoneal, situat în spațiul pelvian. Numele său provine din greacă și înseamnă „cel plasat dedesubt”, deoarece este situat chiar sub gâtul vezicii urinare, îmbrățișând uretra. Acest nume i-a fost dat de Herophilus în anul 300 î.Hr. Se dezvoltă odată cu vârsta și ajunge la maturitate la pubertate. Funcția sa este în principiu sexuală, participând la formarea lichidului seminal și la contracția în momentul ejaculării.
Prostata normală este un organ musculoglandular: 30% este masă musculară, situată în partea anterioară, iar restul este glandă, situată în partea posterioară și laterală.
PH este rezultatul creșterii necanceroase a țesutului care formează prostata. Cauzele sale nu sunt cunoscute, dar se pare că este legată de schimbările hormonale care apar odată cu îmbătrânirea. Până la vârsta de 60 de ani, jumătate din populația masculină prezintă deja semne microscopice de HBP, iar până la vârsta de 70 de ani, mai mult de 40% au o prostată mărită care poate fi detectată prin examinare. Dimensiunea normală a prostatei este aproximativ cât o castană. La vârsta de 40 de ani poate fi de mărimea unei caise, iar la 60 de ani poate fi de mărimea unei lămâi.
Lărgirea prostatei este legată de conceptul histologic al bolii, cu toate acestea, există prostate foarte mărite care apar fără obstrucție și fără simptome (și viceversa). Simptomele acestei boli sunt nespecifice și pot apărea în multe alte afecțiuni urologice. Rezultă că pot exista pacienți cu simptome și mărire de volum a prostatei sau cu mărire de volum a prostatei fără simptome, sau ambele, și în fiecare caz poate exista sau nu obstrucție a fluxului urinar (fig. 1).

Fig. Modelul Hald: a) mărire și simptome fără obstrucție; b) simptome și obstrucție fără mărire; c) mărire și obstrucție fără simptome; d) mărire, simptome și obstrucție.
BPH este una dintre cele mai frecvente boli la bărbatul vârstnic. De obicei, nu afectează funcția sexuală, dar glanda mărită exercită o presiune asupra vezicii urinare și uretrei, ceea ce îngreunează scurgerea urinei. Urinarea începe cu dificultate, sub formă de picături mici. De asemenea, există adesea o nevoie mai frecventă de a urina și poate exista o nevoie urgentă de a urina. Mulți bărbați trebuie să se ridice de mai multe ori în timpul nopții pentru a urina, alții au o senzație de disconfort pentru că vezica urinară nu se golește niciodată complet. Forțarea vezicii urinare să se golească poate înrăutăți lucrurile: vezica se contractă, pereții vezicii se îngroașă și își pierd elasticitatea, iar mușchii vezicii devin mai puțin eficienți. Acumularea de urină în vezica urinară poate predispune la infecții ale tractului urinar, iar încercarea de a forța jetul de urină nu va produce decât o presiune ascendentă, care în cele din urmă poate leza rinichii.
Obstrucția completă a uretrei este o urgență medicală care necesită cateterizare imediată. Alte complicații posibile ale HBP includ calculi vezicali și hemoragii.
Diagnostic
În ciuda lipsei de cunoaștere a istoriei naturale și a patogenezei HBP, este clar că un număr din ce în ce mai mare de consultații medicale sunt făcute pentru probleme care apar din cauza creșterii tumorilor la nivelul prostatei.
În ultimii ani, au apărut noi modalități terapeutice, ceea ce a dus la o schimbare în tratamentul standard al HBP simptomatice, relegând chirurgia la un rol secundar. De aceea, este foarte importantă diagnosticarea acestei patologii și stabilirea unor parametri care să permită o evaluare corectă a pacientului pentru a stabili ulterior indicațiile terapeutice pentru HBP.
În mod tradițional, simptomatologia HBP a fost împărțită în două clase, simptome obstructive și simptome iritative (tabelul 1). Primele derivă din prezența obstrucției infravezicale, iar cele din urmă sunt cauzate în principal de instabilitatea detrusorului. Aproape trei sferturi dintre bărbații cu HBP au simptome mixte.

Apariția simptomatologiei în sondajele din populația generală este legată de vârstă și de vârsta simptomelor în momentul primei vizite, care variază de la un studiu la altul. În schimb, semnificația clinică nu pare să fie legată de dimensiunea reală a prostatei. Pacienții cu simptome severe de obstrucție a vezicii urinare pot avea prostata mică, iar alte persoane fără simptome clinice pot avea prostata mare. Prin urmare, deoarece este dificil de cuantificat simptomele de micțiune ale prostatismului, este necesar să se utilizeze o serie de sisteme de notare pentru a evalua severitatea simptomelor. Există diferite chestionare, dar cel mai frecvent acceptat este scala de evaluare a simptomelor cu 7 întrebări, numită de către comitetul de consens privind HBP și sponsorizată de OMS (Paris, 1991) ca scorul internațional al simptomelor prostatice (IPSS). La acest chestionar a fost adăugată o întrebare referitoare la calitatea vieții (tabelul 2).

Ca în orice patologie, anamneza este esențială pentru stabilirea unui diagnostic suspect. Pe baza datelor obținute din anamneză, pot fi excluse alte patologii cu simptome similare cu HBP (tabelul 3). Se efectuează apoi un examen fizic general și local pentru a evalua prostata și existența unor posibile complicații. Este esențial să se efectueze palparea abdominală pentru a detecta volume semnificative de urină reziduală și, bineînțeles, un examen rectal. Examenul rectal este utilizat pentru a evalua morfologia și consistența prostatei și, în același timp, pentru a evalua tonusul sfincterului anal, pentru a detecta alterări neurologice și, din același motiv, este necesar să se observe reflexul bulbocavernosus. Cu toate acestea, simpla atingere nu permite o evaluare exactă a mărimii, greutății sau a gradului de obstrucție cauzat de prostată. Din acest motiv, studiul va continua cu o serie de examinări complementare care includ o analiză a urinei (prin dipstick sau cultură) pentru a exclude o posibilă infecție urinară, determinarea PSA, evaluarea funcției renale și un studiu ecografic (transrectal și abdominal). Ecografia renovezicală va ajuta la excluderea posibilelor complicații (litiaza urinară, diverticulii vezicii urinare, dilatarea tractului urinar, tumori renale sau vezicale) și la cuantificarea reziduurilor postmicționale. Ecografia suprapubiană este o metodă simplă, care nu are contraindicații sau riscuri și care permite estimarea volumului și morfologiei prostatei cu destulă acuratețe. Cu toate acestea, ecografia transrectală este mult mai precisă și, prin urmare, este recomandată în acest scop.

PSA este o glicoproteină cu o greutate moleculară între 33.000-34.000 Da produsă în epiteliul celulelor prostatei. Se găsește în concentrații ridicate în plasma seminală, unde este implicat în lichefierea cheagului seminal produs după ejaculare. Concentrația serică normală a PSA la un bărbat tânăr și sănătos este foarte scăzută și crește odată cu vârsta. În mod tradițional, valorile PSA cuprinse între 0 și 4 ng/ml sunt acceptate ca fiind normale. Prezența sa în ser la valori mai mari decât cele normale indică prezența patologiei prostatei. Cu toate acestea, PSA este departe de a fi markerul tumoral „perfect”, deoarece a fost detectat (deși la concentrații scăzute) și în alte țesuturi decât cele ale prostatei. În plus, nu poate fi considerat nici un marker specific al cancerului, deoarece este, de asemenea, crescut în BPH. La acești pacienți, s-a constatat că valorile sunt mai mari în cazul unui volum mai mare al prostatei sau în prezența complicațiilor secundare la HBP. A fost propus un prag de 10 ng/ml pentru a diferenția HBP de cancerul de prostată, dar 10% dintre persoanele cu HBP au valori mai mari ale PSA. Din acest motiv, au fost efectuate mai multe studii pentru a detecta forme de PSA care ar crește specificitatea acestui test.
În prezent, Societatea Americană de Cancer și Asociația Americană de Urologie recomandă testarea anuală a PSA și examinarea rectală digitală la bărbații cu vârsta de peste 50 de ani ca metode de screening pentru cancerul de prostată. Unii autori consideră că screeningul sub vârsta de 50 de ani este recomandabil doar în cazul persoanelor cu un risc ridicat de a dezvolta cancer de prostată din cauza unui istoric familial de cancer. În acest caz, ei încep studiul de la vârsta de 40 de ani. De asemenea, nu consideră că screeningul este justificat nici la bărbații de peste 70 de ani, cu excepția celor cu o speranță de viață mai mare de 10 ani.
Cu toate datele obținute în cadrul diferitelor teste (tabelul 4), putem stabili un diagnostic corect și determina tratamentul cel mai potrivit pentru fiecare caz în parte.

Terapie
Obiectivul terapeutic principal, ca în orice tratament, este acela care obține un raport favorabil beneficiu/efect secundar. În acest scop, pacienții cu HBP sunt împărțiți în trei grupe: ușoară, moderată și severă.
Grupa ușoară include acei pacienți cu simptome cuantificate prin chestionarul IPSS mai mici de 8, cu un impact redus asupra calității vieții și fără semne obstructive; subgrupul de HBP moderată corespunde pacienților cu IPSS 8-10, cu sau fără un anumit grad de obstrucție, și poate avea un impact asupra calității vieții. Grupul cu HBP severă este reprezentat de cei cu un IPSS mai mare de 19 și/sau semne de obstrucție, cu un impact major asupra calității vieții.
Strategia de tratament va depinde, prin urmare, de severitatea simptomelor și de gradul de obstrucție. Astfel, pacienții cu simptome severe (IPSS > 20) și/sau complicații derivate din obstrucție (insuficiență renală, retenție urinară, litiază vezicală, infecții recurente ale tractului urinar, hematurie, reziduu postmicțional mai mare de 300 ml sau diverticule vezicale) vor necesita tratament chirurgical. Pacienții cu simptomatologie ușoară și puțin disconfort asociat pot fi gestionați în mod expectativ, în timp ce pacienții cu simptome moderate sau cu simptomatologie ușoară slab tolerată ar trebui să fie gestionați din punct de vedere medical.
O schemă a strategiei de tratament pentru HBP este prezentată în figura 2.

Fig. 2. Strategia de tratament în HBP (Sursa: Bobé F, et al. Tratamentul hiperplaziei benigne de prostată).
Tratament farmacologic
Trei grupe de medicamente sunt disponibile în prezent pentru tratamentul HBP: alfa-blocante (doxazosin, terazosin, alfuzosin, tamsulosin), inhibitori de 5-alfa-reductază (finasterid) și fitoterapie (tabelul 5).

Blocante alfa
Actă prin blocarea receptorilor alfa-1 din fibrele musculare ale gâtului vezicii urinare și ale țesutului prostatic, cu relaxare consecutivă, ceea ce duce la o scădere a rezistenței la fluxul urinar fără a afecta negativ contractilitatea detrusorului. Astfel, rolul lor se bazează pe reducerea componentei dinamice a obstrucției prostatice. Alfa-blocantele reduc tonusul simpatic al gâtului vezical și al musculaturii prostatei, îmbunătățesc simptomele și fluxul urinar maxim fără a modifica dimensiunea prostatei.
Alfa-blocantele selective sunt capabile să crească fluxul urinar și să îmbunătățească simptomele în 2-3 săptămâni, ceea ce le face un tratament de primă alegere. Printre acestea se numără blocantele selective ale receptorilor alfa-1, cu mai puține efecte nedorite, deoarece nu blochează receptorii musculaturii netede din alte locuri. Acest grup include prazosin, alfuzosin, terazosin și doxazosin. Un alfa-blocant mai nou este tamsulosina care are mai puține efecte secundare.
Principalele alfa-blocante utilizate pentru tratamentul HBP sunt:
Prazosin. Folosit inițial pentru tratamentul hipertensiunii arteriale, nu este utilizat în prezent în tratamentul HBP deoarece are efecte secundare mai mari decât celelalte medicamente din acest grup.
Terazosin. Unul dintre cei mai studiați blocanți. Doza recomandată este de 5 mg/zi și trebuie administrată în doze progresive începând cu 1 mg/zi timp de 4 săptămâni pentru a minimiza riscul de hipotensiune ortostatică. În ceea ce privește tensiunea arterială, produce modificări nesemnificative din punct de vedere clinic la pacienții normotensivi și efecte hipotensive la pacienții hipertensivi, ceea ce îl face o bună opțiune terapeutică la pacienții cu ambele afecțiuni.
Doxazosin. Se utilizează și la pacienții hipertensivi. Inițial, acesta trebuia început progresiv, dar acum există o nouă formulă de 4 mg cu eliberare susținută, cu ingredientul activ într-un comprimat neabsorbabil gastric. Acest lucru permite o dozare zilnică unică de 4 mg de la prima doză. Studiile cu doze de 8 mg/zi au arătat o ameliorare simptomatică suplimentară semnificativă.
173; Tamsulosin. Este un blocant alfa-1 selectiv și, prin urmare, este primul preparat „uroselectiv” din grupul său. Afinitatea mai mică pentru receptorii alfa-1B localizați în vasele de sânge îi conferă o mai mare siguranță cardiovasculară. Doza este fixă, 0,4 mg/zi, fără a fi nevoie de creșteri progresive, și se pare că ameliorarea simptomatologiei poate fi obținută mai repede.
Deși răspunsul terapeutic al alfa-blocantelor ca grup este rapid și dependent de doză, nu există studii care să demonstreze prevenirea progresiei bolii, a apariției complicațiilor sau că acestea reduc nevoia de tratament chirurgical definitiv.
Efectele secundare ale acestei grupe farmacologice sunt cefalee, astenie, somnolență, greață, congestie nazală, senzație de vertij și hipotensiune ortostatică, care este cel mai prost tolerată, deși percepția nedorită poate fi redusă prin începerea posologiei în doze crescânde seara.
Inhibitori de 5-alfa-reductază
Acest este cazul finasteridei, care induce regresia măririi de volum a prostatei și crește debitul urinar maxim, îmbunătățind astfel simptomele pacientului. Ca efecte secundare, finasterida are repercusiuni pe termen lung (minim 6 luni), provocând tulburări ale funcției sexuale (scăderea libidoului, disfuncții ejaculatorii și impotență și altele precum ginecomastia, creșterea sensibilității mamare și erupții cutanate) și scăderea valorilor PSA seric (50%) fără a modifica procentul de PSA liber.
Rezultatele studiilor clinice arată, la 2 ani, o ameliorare clinică cu diferențe semnificative față de placebo și o incidență mai mică a retenției urinare și a intervențiilor chirurgicale la prostată în grupul tratat cu finasteridă. Rezultatele obținute în cadrul unui alt studiu arată că răspunsul se menține în timp. Astfel, la 4 ani există nu numai o scădere a indicilor simptomatici și a volumului prostatei și o creștere a fluxului de vârf (cu diferențe semnificative din punct de vedere statistic în toate cazurile), ci și un procent mai mic de intervenție chirurgicală la nivelul prostatei (10 vs. 5%) și de retenție urinară (7 vs. 3%), ceea ce înseamnă o reducere a riscului de intervenție chirurgicală cu finasteridă de 55 și, respectiv, 57% (studiul PLESS). În general, 13% dintre pacienții tratați cu placebo și 7% dintre pacienții tratați cu finasteridă vor necesita intervenție chirurgicală sau cateterizare vezicală pentru retenție urinară acută, cu un beneficiu real la 6% dintre pacienți.
Prostatele mai mari răspund mai favorabil la tratamentul care vizează reducerea dimensiunii lor, după cum confirmă rezultatele unei meta-analize a 6 studii clinice. Volumul de bază al prostatei este, prin urmare, un factor predictiv al răspunsului la tratament, finasterida fiind deosebit de eficientă în cazul prostatei mari (mai mare de 40 ml). În schimb, pacienții cu prostata mică trebuie să fie considerați candidați inițiali slabi pentru tratamentul cu acest medicament. Variația răspunsului la tratamentul cu finasterid nu poate fi explicată doar prin dimensiunea prostatei și poate reflecta natura eterogenă a bolii. Pe de altă parte, și în mod independent, clinicianul recomandă tratamentul cu finasteridă ca tratament de elecție la pacienții cu hematurie grosieră recurentă secundară HBP.
Fitoterapie
Tratamentul fitoterapeutic constă în aplicarea de extracte de plante (Pygeum africanum, Serenoa repens). Mecanismul lor de acțiune nu este cunoscut, dar unele studii postulează că acestea au un efect superior placebo și chiar obțin îmbunătățiri urodinamice. S. repens pare să acționeze asupra metabolismului prostaglandinelor în culturile de celule de prostată și, de asemenea, modulează 5-alfa-reductaza umană, motiv pentru care a fost evaluat într-un studiu randomizat împotriva finasteridei la 1.098 de pacienți, demonstrând o eficacitate similară și o lipsă de corelație între intensitatea simptomelor și dimensiunea prostatei.
Acestea au puține efecte secundare și reprezintă un cost economic scăzut.
Tratament chirurgical
Rezecțiunea transuretrală a prostatei este cel mai frecvent tratament chirurgical pentru HBP. Este un tratament eficient, dar nu perfect. Aproximativ 20% dintre pacienții supuși unei intervenții chirurgicale sunt nemulțumiți de rezultatul pe termen lung al procedurii. Complicațiile includ 70% ejaculări retrograde, impotență la 5%, infecții postoperatorii ale tractului urinar la 5% și un grad variabil de incontinență la 3% dintre pacienți, precum și persistența simptomelor la un procent variabil de pacienți în funcție de criteriile de selecție.
De aceea, indicația chirurgicală trebuie stabilită la acei pacienți ale căror simptome se vor ameliora efectiv. Nu trebuie efectuate intervenții premature, dar, pe de altă parte, acestea nu trebuie întârziate la pacienții cu obstrucție severă la care progresia deteriorării detrusorului va condiționa persistența simptomatologiei iritative în ciuda rezolvării obstrucției prostatice.
Există o serie de indicații chirurgicale absolute, cum ar fi retenția urinară recurentă, infecțiile recurente ale tractului urinar, dezvoltarea uropatiei obstructive a tractului urinar superior și hematuria severă.
Terapiile minim invazive (tabelul 6) pot îmbunătăți fluxul urinar până la valori neobstrucționate, deși întotdeauna sub cele obținute prin rezecție transuretrală sau adenotomie deschisă. Cu toate acestea, ele reprezintă o opțiune de tratament validă la pacienții cu deteriorare severă a stării generale, cărora li se oferă o alternativă la cateterizarea permanentă și la care intervenția chirurgicală convențională ar implica un risc chirurgical semnificativ.

Bibliografie generală
Baile A, Asua J, Albisu A. Hiperplazia prostatică benignă. Variabilitatea practicii și orientările bazate pe dovezi. Atención Primaria 1999;23(3):142-50.
Berkow R, Fletcher AJ, et al. The Merck manual. Barcelona: Doyma, 1989;1808-9.
Bobé F, et al. Tratamentul hiperplaziei benigne de prostată. FMC 2002;9(4): 290-9.
Giménez Serrano S. Patologii ale prostatei. Farmacia Profesională 2003;17(1):39-43.
Orejas V. Aspecte actuale în diagnosticul hiperplaziei benigne de prostată. Jano 2001;60(1375):78-82.
Ribal MJ, Alcaraz A. Consultație zilnică. Ce ați face cu hiperplazia benignă de prostată? Medicina Integral 2000;35(07):302-7.
Sebastián L. Adenomul de prostată. Starea actuală. Jano 1999;56(1305):57-63.
Vela R. Hiperplazia benignă de prostată, o patologie medico-chirurgicală? Jano 2001;61(1395):38-41.