Chapter Information
DuPont HL. Diareea infecțioasă acută la adulții imunocompetenți. N Engl J Med. 2014 Apr 17;370(16):1532-40. doi: 10.1056/NEJMra1301069. Revizuire. PubMed PMID: 24738670.
Definition, Etiology, PathogenesisTop
Definition, criteria, and classification of diarrhea: see Diarrhea.
1. Agenți etiologici: Virusuri (norovirusuri și alte calicivirusuri; rotavirusuri, astrovirusuri, adenovirusuri); bacterii (cel mai frecvent Salmonella spp și Campylobacter spp; Escherichia coli, Clostridium difficile, Yersinia spp, rareori Shigella spp; Listeria monocytogenes); rareori paraziți (Giardia lamblia, Cryptosporidium parvum, Cystoisospora belli ; microsporidia).
2. Transmiterea: Cale orală (mâini, alimente sau apă contaminate). În mod obișnuit, sursa de infecție este un individ bolnav sau purtător.
3. Factori de risc: Contactul cu o persoană bolnavă sau purtătoare; igiena deficitară a mâinilor; consumul de alimente și apă potabilă de origine dubioasă (potențial contaminată); consumul de ouă crude, maioneză, carne crudă sau insuficient gătită (Salmonella spp), carne de pasăre sau produse lactate (Campylobacter spp, Salmonella spp), fructe de mare (norovirusuri), mezeluri și brânzeturi maturate (L monocytogenes); tratament cu antibiotice (C difficile); călătorii în zone endemice (holeră) și în țări în curs de dezvoltare (diareea călătorului); aclorhidrie sau leziuni ale mucoasei gastrice (de exemplu, induse de medicamente); imunodeficiență.
4. Perioada de incubație și contagioasă: Perioada de incubație durează câteva ore sau zile. Diseminarea agentului patogen în fecale poate continua de la câteva zile până la câteva luni (de exemplu, în cazul purtătorilor de Salmonella spp).
Caracteristici clinice și istoric naturalTop
1. Clasificarea diareei infecțioase pe baza patogenezei:
1) Tipul I: Legată de enterotoxine (de exemplu, E coli enterotoxigenă ).
2) Tipul II: Inflamatorie (de exemplu, C difficile).
3) Tipul III: Invazivă (de exemplu, Salmonella spp, Shigella spp, L monocytogenes).
2. Manifestări clinice: Diferite sindroame se pot suprapune ocazional:
1) Gastroenterita acută (cea mai frecventă manifestare): Debutează cu vărsături, care sunt urmate de apariția unei diaree nesângeroase, fără puroi și mucus. Pacienții prezintă risc de deshidratare semnificativă.
2) Diareea cu sânge (dizenterie): Caracteristicile clinice dominante sunt diareea cu sânge proaspăt în scaune și crampe abdominale. Poate fi cauzată de Shigella spp sau Salmonella spp, E coli enteroinvaziv (EIEC) sau amebioză.
3) Sindromul de dizenterie: Scaune frecvente de volum mic care conțin sânge proaspăt sau puroi și cantități mari de mucus, nevoia dureroasă și neproductivă de a defeca și crampe abdominale severe.
4) Sindromul tifoid (febră enterică): Trăsăturile dominante sunt febră de grad înalt (39-40 grade Celsius), cefalee, dureri abdominale și bradicardie relativă (puls <100 bătăi/min cu o febră >39 grade Celsius), care poate fi însoțită de diaree sau constipație.
3. Alte semne și simptome: Dureri abdominale, greață și vărsături, febră, semne și simptome de deshidratare (cea mai importantă și cea mai frecventă complicație a diareei acute), sensibilitate abdominală, stare mentală alterată (cauzată de infecție sau deshidratare).
4. Istoria naturală: La majoritatea pacienților, boala are o evoluție ușoară și se rezolvă spontan după câteva zile. O stare de purtător cronic (>1 an) se dezvoltă la <1% dintre pacienții cu infecție cu Salmonella spp (ratele sunt mai mari la pacienții tratați cu antibiotice).
DiagnosticTop
Diagnostic și tratament al diareei infecțioase: Figura 6.1-11. Testele de diagnostic nu sunt necesare în majoritatea cazurilor, în special la persoanele tratate în regim ambulatoriu. Evaluați severitatea deshidratării la fiecare pacient (vezi Diareea).
Teste de diagnosticare
1. Teste de laborator:
1) Testele biochimice (efectuate la pacienții grav bolnavi sau semnificativ deshidratați tratați cu lichide intravenoase) pot evidenția hipernatremie sau hiponatremie (deshidratarea izotonică este cea mai frecventă), hipokaliemie, hipocalcemie, hipomagneziemie, acidoză metabolică și niveluri crescute de uree/azot uree din sânge (leziune renală acută prerenală).
2) Testul leucocitelor fecale (un frotiu dintr-o probă de scaun proaspăt recoltată, colorată cu albastru de metilen 0,5%): Prezența a ≥5 leucocite într-un câmp de mare putere indică o diaree inflamatorie sau invazivă (în cazul amebiozei, în ciuda dizenteriei, nu se găsesc neutrofile în scaun, dar sunt prezente eritrocite). Testul trebuie efectuat pe o probă proaspătă de scaun.
3) Lactoferrina fecală: Un rezultat pozitiv este sugestiv pentru o diaree inflamatorie sau invazivă de etiologie bacteriană (nu este necesară expedierea urgentă a probelor de scaun la laborator deoarece lactoferrina este eliberată prin dezintegrarea neutrofilelor).
2. Microbiologia scaunului: Culturi bacteriene (pot fi repetate de câteva ori deoarece eliminarea agenților patogeni nu este continuă), în cazuri justificate, urmate de studii parazitologice și virologice. Indicațiile pentru testarea microbiologică a scaunelor includ dizenteria, număr mare de neutrofile în scaune sau rezultate pozitive la testul pentru lactoferina fecală, diaree severă cu deshidratare severă și febră, diaree nosocomială suspectată, diaree care persistă timp de >2 săptămâni, semne și simptome extraintestinale (de exemplu, artrită în cazul infecțiilor cu Salmonella spp, Campylobacter spp, Shigella spp sau Yersinia spp), motive epidemiologice (de exemplu, investigație epidemiologică; suspiciune de holeră, febră tifoidă sau febră paratifoidă de tip A, B sau C; testarea statutului de posibil purtător la purtătorii și convalescenții cu antecedente de holeră, febră tifoidă, febră paratifoidă, salmoneloză sau shigeloză, precum și la indivizii care ar putea fi expuși riscului de a infecta alte persoane din cauza ocupației lor).
Diagnostic diferențial
Alte cauze de diaree acută (vezi Diaree).
TratamentTop
Majoritatea pacienților pot fi tratați în regim ambulatoriu. Indicațiile pentru spitalizare pot include necesitatea tratamentului cu fluide intravenoase, suspiciunea de bacteriemie, complicații ale diareei infecțioase, sindromul febrei enterice (febra tifoidă; febra paratifoidă A, B sau C), pacienții imunocompromiși și șederile în zone endemice pentru holeră.
Tratament simptomatic
1. Terapia de înlocuire a lichidelor este pilonul principal al tratamentului simptomatic (vezi Diareea).
2. Tratamentul nutrițional: După o terapie lichidiană reușită (3-4 ore) se reia alimentația orală după cum este tolerată. O potențială dietă se poate baza pe alimente bogate în amidon fiert (orez, paste făinoase, cartofi) și pe crupe, cu un adaos de biscuiți, banane, iaurt natural, supe și carne și legume fierte. Condimentele trebuie evitate dacă nu sunt tolerate. Pacienții trebuie să consume mese în funcție de preferințele lor, dar să evite alimentele grele, prăjite și laptele îndulcit. Mesele frecvente și mai mici sunt benefice. O dietă regulată poate fi reintrodusă de îndată ce scaunele devin bine formate.
3. Medicamente antidiareice: Loperamidă (vezi Diareea). Medicamentele antidiareice trebuie rezervate pentru tratamentul de linia a doua și evitate la pacienții cu diaree infecțioasă.
4. Probiotice: Unele probiotice (Lactobacillus casei GG, Saccharomyces boulardii) pot fi un adaos benefic în tratamentul diareei apoase de etiologie virală confirmată sau suspectată. Administrarea orală a unui pliculeț sau a unei capsule bid reduce durata diareei cu 1 până la 2 zile. 1Dovada 1Recomandare slabă (beneficiile depășesc probabil dezavantajele, dar balanța este strânsă sau incertă; un curs alternativ de acțiune poate fi mai bun pentru unii pacienți). Calitate moderată a dovezilor (încredere moderată în faptul că cunoaștem efectele reale ale intervenției). Calitatea dovezilor a fost redusă din cauza deficiențelor metodologice (risc de părtinire), a variabilității definiției diareei și a alegerii probioticelor, precum și a faptului că majoritatea datelor provin din populația pediatrică. Allen SJ, Martinez EG, Gregorio GV, Dans LF. Probioticele pentru tratarea diareei infecțioase acute. Cochrane Database Syst Rev. 2010 Nov 10;(11):CD003048. doi: 10.1002/14651858.CD003048.pub3. Revizuire. PubMed PMID: 21069673. Probioticele nu sunt eficiente în diareea inflamatorie și invazivă (tipurile II și III).
5. Managementul altor tulburări (acidoză metabolică, tulburări electrolitice): vezi Tulburări ale apei și electroliților.
Tratament antimicrobian
Indicațiile pentru tratamentul antimicrobian sunt limitate deoarece în majoritatea cazurilor diareea infecțioasă se rezolvă spontan.
1. Tratamentul antimicrobian empiric trebuie luat în considerare la pacienții cu diaree a călătorului și în așteptarea rezultatelor culturilor fecale la pacienții cu diaree inflamatorie severă (asociată cu febră, nevoia dureroasă de a defeca, sânge sau leucocite în scaune, rezultate pozitive la testul lactoferinei fecale, adică caracteristici tipice pentru infecția cu Salmonella spp, Campylobacter jejuni, Yersinia spp sau Shigella spp). Utilizați o chinolonă orală timp de 3 până la 5 zile (ciprofloxacină 750 mg o dată pe zi sau 500 mg bid, norfloxacină 800 mg o dată pe zi sau 400 mg bid, sau ofloxacină 400 mg o dată pe zi sau 200 mg bid) sau azitromicină (1 g într-o singură doză sau 500 mg/zi timp de 3 zile). Nu utilizați acești agenți la pacienții afebrile cu dizenterie, deoarece aceasta poate fi cauzată de E coli enterohemoragic (EHEC) (vezi mai jos).
2. Tratament antimicrobian țintit:
1) Salmonella spp (alta decât Salmonella typhi): Tratamentul nu este indicat la pacienții cu infecție asimptomatică sau ușoară; cu toate acestea, trebuie inițiat la pacienții cu boală severă, sepsis sau factori de risc pentru infecție extraintestinală (vezi Complicații, mai jos). Folosiți ciprofloxacină pe cale orală (doza de mai sus) timp de 5 până la 7 zile; alternativ, utilizați azitromicină 1 g urmată de 500 mg o dată pe zi timp de 6 zile sau o cefalosporină de generația a treia (de exemplu, ceftriaxonă 1-2 g/d).
2) S typhi: Utilizați o fluorochinolonă timp de 10 până la 14 zile (ciprofloxacină ca mai sus, norfloxacină 400 mg bid); alternativ, utilizați azitromicină 1 g urmată de 500 mg o dată pe zi timp de 6 zile sau o cefalosporină de generația a treia (de exemplu, ceftriaxonă 1-2 g/d). Trebuie ținut cont de creșterea rezistenței la chinolone și de izolatele multirezistente din Asia de Sud-Est și Africa, pe baza istoricului de călătorie al pacientului.
3) C jejuni: Folosiți azitromicină (1 g într-o singură doză sau 500 mg o dată pe zi timp de 3 zile) sau o fluorochinolonă timp de 5 zile (de exemplu, ciprofloxacină, norfloxacină ca mai sus).
4) Shigella spp: Folosiți o fluorochinolonă bid timp de 3 zile (ciprofloxacină 500 mg, ofloxacină 300 mg sau norfloxacină 400 mg); alternativ folosiți azitromicină 500 mg în doză unică urmată de 250 mg o dată pe zi timp de 4 zile sau o cefalosporină de a treia generație (de exemplu, ceftriaxonă 1-2 g/d).
5) E coli:
a) ETEC, E coli enteropatogen (EPEC) și EIEC, precum și Aeromonas spp și Plesiomonas spp: Utilizați sulfametoxazol/trimetoprim 960 mg sau o fluorochinolonă bid timp de 3 zile (de exemplu, ofloxacină 300 mg, ciprofloxacină 500 mg, norfloxacină 400 mg).
b) Tulpini E coli enteroagregante (EAggEC): În general, tratamentul antimicrobian nu este recomandat, deoarece efectele sunt necunoscute.
c) EHEC: Se evită medicamentele care pot inhiba peristaltismul și antibioticele din cauza rolului nedeterminat al acestora în tratament și a riscului de sindrom hemolitic-uremic.
6) Yersinia spp: Antibioticele nu sunt de obicei necesare. La pacienții cu infecție severă sau bacteriemie, utilizați doxiciclină combinată cu o aminoglicozidă, sulfametoxazol/trimetoprim sau o cefalosporină de a treia generație.
7) Vibrio cholerae tulpinile O1 sau O139: Ciprofloxacină 1 g o dată pe zi, alternativ doxiciclină 300 mg o dată pe zi sau sulfametoxazol/trimetoprim (160 mg trimetoprim) bid timp de 3 zile.
8) L monocytogenes: De obicei nu este necesar nici un tratament deoarece infecția este autolimitată. Dacă aceasta persistă sau în cazul unei gazde imunocompromise, utilizați amoxicilină orală 500 mg tid sau sulfametoxazol/trimetoprim (160 mg trimetoprim) bid timp de 7 zile.
9) Giardia lamblia: Opțiunile acceptabile includ metronidazol oral 250 mg tid timp de 5 până la 7 zile, tinidazol oral ca doză unică de 2 g, sau nitazoxanidă 500 mg bid timp de 3 zile. La pacientele gravide se utilizează paromomicină orală 10 mg/kg tid timp de 5 până la 10 zile.
10) Cryptosporidium spp: La pacienții cu infecție severă, se utilizează paromomicină 500 mg tid timp de 7 zile.
11) Cystoisospora (Isospora) spp, Cyclospora spp: Utilizați sulfametoxazol/trimetoprim (160 mg trimetoprim) bid timp de 7 până la 10 zile; acest lucru nu este recomandat la pacienții cu infecții cu microsporidii.
ComplicațiiTop
Complicațiile depind de etiologie și includ:
1) Colită hemoragică (EHEC, Shigella spp, Vibrio parahaemolyticus, Campylobacter spp, Salmonella spp).
2) Megacolon toxic, perforație intestinală (EHEC, Shigella spp, C difficile, Campylobacter spp, Salmonella spp, Yersinia spp).
3) Sindrom hemolitic-uremic (EHEC serotipul O157:H7 și Shigella spp, rareori Campylobacter spp).
4) Artrita reactivă (Shigella spp, Salmonella spp, Campylobacter spp, Yersinia spp).
5) Sindromul intestinului iritabil postinfecțios (Campylobacter spp, Shigella spp, Salmonella spp).
6) Infecții extraintestinale localizate la distanță (meningită, encefalită, osteită, artrită, infecția plăgilor, colecistită, abcese în diferite organe) sau sepsis (Salmonella spp, Yersinia spp, rareori Campylobacter spp sau Shigella spp). Factorii de risc sunt vârsta <6 luni sau >50 de ani, implanturi protetice, boli cardiace congenitale sau dobândite, ateroscleroză severă, tumori maligne, uremie, imunodeficiență, diabet zaharat și supraîncărcare cu fier (risc crescut de infecție severă cu anumiți agenți patogeni, inclusiv Yersinia spp, Listeria monocytogenes, Vibrio cholera, E coli).
7) Malnutriție și cașexie (diverși agenți patogeni).
8) Sindromul Guillain-Barré (C jejuni).
PrognosticTop
În majoritatea pacienților prognosticul este bun. Cu toate acestea, pacienții vârstnici sunt expuși riscului de boală severă și de deces.
PrevențieTop
Principalele măsuri de prevenire includ:
1) O bună igienă a mâinilor: Spălarea temeinică a mâinilor cu apă și săpun după defecație, după schimbarea scutecelor murdare, după orice contact cu toaleta/baia de toaletă, înainte de pregătirea și consumul mesei, după manipularea cărnii crude și a ouălor.
2) Inspecții sanitare regulate, respectarea ghidurilor privind siguranța alimentelor și a apei (privind atât producția, cât și distribuția).
3) Notificarea obligatorie a autorităților locale de sănătate publică pentru agenții patogeni raportabili (poate varia de la o jurisdicție la alta), vigilență epidemiologică, identificarea surselor de infecție (investigații epidemiologice).
4) Testarea statutului de purtător la purtători, dacă este cazul, pe baza reglementărilor de sănătate publică.
FiguriTop
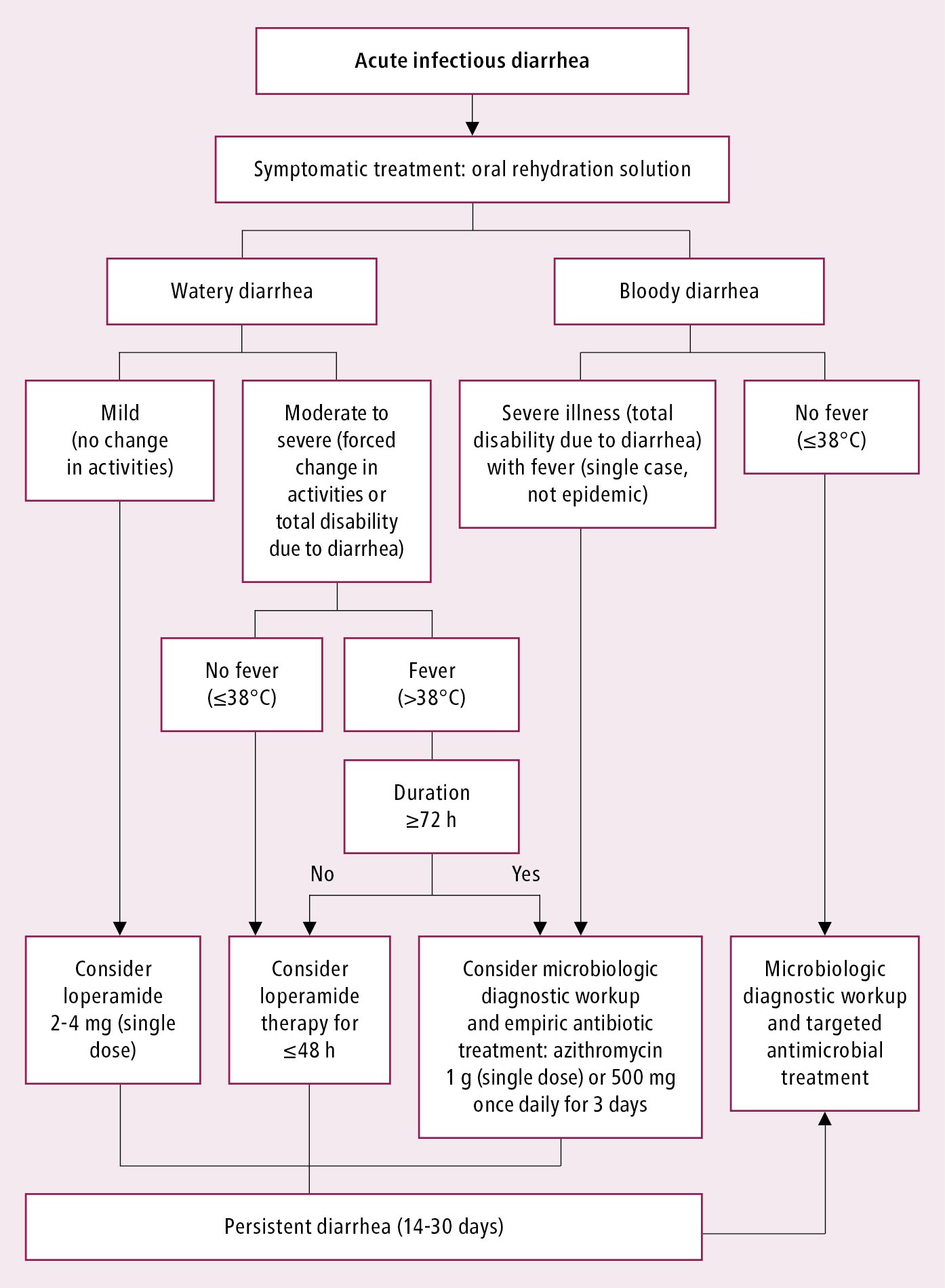
Figura 6.1-11. Algoritm de management la pacienții cu diaree infecțioasă.
.