Wprowadzenie
Oszacowany współczynnik filtracji kłębuszkowej (eGFR) niższy niż 60 ml/min/1,73 m2 okazał się być związany ze zwiększonym ryzykiem śmiertelności z wszystkich przyczyn oraz śmiertelności z przyczyn sercowo-naczyniowych w populacji ogólnej i populacji wysokiego ryzyka.1,2 Osoby z obniżonym eGFR częściej umierają z przyczyn sercowo-naczyniowych niż z powodu niewydolności nerek.1,3 Częstość występowania eGFR
l/min/1,73 m2 zwiększa się stopniowo wraz z wiekiem i wynosi aż 50% u osób w wieku powyżej 80 lat.4,5 Biorąc pod uwagę starzenie się populacji na całym świecie, oczekuje się, że w nadchodzących latach czynność nerek będzie miała coraz większy wpływ na choroby układu sercowo-naczyniowego.
W niektórych badaniach wykazano, że związek między eGFR a śmiertelnością zmniejsza się wraz z wiekiem.1,6 Ponadto trwa dyskusja na temat znaczenia klinicznego umiarkowanie zmniejszonej funkcji nerek (eGFR 45-59 mL/min/1,73 m2) u osób w wieku powyżej 65 lat.7,8 Stwierdzono, że śmiertelność jest istotnie większa przy eGFR 6,9 ale tylko przy eGFR 4,10-12 Wyniki dotyczące zdarzeń sercowo-naczyniowych (CVE) są jeszcze bardziej niespójne.12,13 Taki scenariusz skłonił niektórych autorów do zaproponowania progu skalibrowanego pod względem wieku, czyli eGFR 8, co jest interesujące ze względu na dużą częstość występowania łagodniejszych redukcji u osób starszych.
Niektóre z rozbieżności w wynikach mogą wynikać z różnic w metodach pomiaru kreatyniny, równaniach szacowania eGFR lub charakterystyce badanych populacji. Ponadto badania prowadzone na obszarach o małej zapadalności na chorobę wieńcową (CHD) nie obejmowały osób w wieku powyżej 74 lat14,15 lub nie dostarczały szczegółowych informacji dotyczących poszczególnych grup wiekowych.16,17
Celem tego badania była ocena swoistego dla wieku związku między eGFR a śmiertelnością z wszystkich przyczyn (ACM) i zapadalnością na choroby układu sercowo-naczyniowego u osób w wieku powyżej 60 lat w populacji Europy Południowej o małej zapadalności na CHD.18
Metody i populacja badana
Wykonaliśmy retrospektywne badanie kohortowe obejmujące wszystkie osoby urodzone w 1950 roku lub wcześniej, które były zarejestrowane w jednym z 40 ośrodków podstawowej opieki zdrowotnej ze scentralizowanym laboratorium wchodzącym w skład Podstawowej Opieki Zdrowotnej Costa de Ponent w północno-wschodniej Hiszpanii (obsługującym populację 873 549 osób), i u których kreatynina była mierzona między 1 stycznia 2010 roku a 31 grudnia 2011 roku. Wykluczyliśmy pacjentów z chorobą nerek w stadium 5 (eGFR
Źródła danych
Podstawowe dane kliniczne uzyskano z elektronicznej dokumentacji medycznej podstawowej opieki zdrowotnej; w przypadku podstawowej choroby sercowo-naczyniowej uwzględniliśmy również wcześniejsze przyjęcia do szpitala z powodu choroby sercowo-naczyniowej lub procedury rewaskularyzacji od 2005 roku. Zdefiniowaliśmy datę indeksu jako tę, w której pierwszy pomiar kreatyniny został wykonany podczas okresu włączenia; stan wyjściowy został zdefiniowany zgodnie z charakterystyką zarejestrowaną między 1 rokiem przed a 1 miesiącem po dacie indeksu.
Ocena funkcji nerek
Poziomy kreatyniny w surowicy zostały zmierzone przez jedno laboratorium przy użyciu standaryzowanej metody kinetycznej skompensowanej Jaffe, identyfikowalnej z metodą referencyjną spektrofotometrii masowej z rozcieńczeniem izotopowym. eGFR oszacowano przy użyciu równania kreatyniny19 Chronic Kidney Disease Epidemiology Collaboration (CKD-EPI) bez korekty dla rasy, która nie była dostępna.
Klasyfikowaliśmy eGFR do kategorii klinicznych zgodnie z wytycznymi KDIGO 2012 Clinical Practice Guideline: od 15 do 29, od 30 do 44, od 45 do 59, od 60 do 89 i od 90 do 119.20
Zmienniki
Zbieraliśmy dane dotyczące wieku, płci, statusu palenia (nigdy nie palący, aktywny palacz i były palacz), hipercholesterolemii (stężenie cholesterolu w surowicy > 6.4 mmol/L lub leczenie statyną), czynniki ryzyka sercowo-naczyniowego (nadciśnienie tętnicze, cukrzyca) oraz wcześniejsze rozpoznanie choroby sercowo-naczyniowej (CHD, choroba naczyniowo-mózgowa, choroba tętnic obwodowych i niewydolność serca).
Wyniki
Dane dotyczące daty zgonu uzyskano z rejestrów szpitalnych lub administracyjnych bez określenia przyczyny; wszystkie punkty końcowe dla CVE uzyskano z rejestrów hospitalizacji, które obejmują dane ze wszystkich szpitali w Katalonii, północno-wschodnim regionie Hiszpanii. Pierwszorzędowym punktem końcowym był ACM, a drugorzędowym punktem końcowym był każdy CVE, w tym CHD (ostry zawał mięśnia sercowego, niestabilna dławica piersiowa lub dławica piersiowa ) i udar (udar niekrwotoczny lub przemijający atak niedokrwienny ). Analizowaliśmy twarde CVE (ostry zawał mięśnia sercowego i udar niekrwotoczny), CHD i udar oddzielnie.
Uczestnicy byli obserwowani od 1 miesiąca po dacie indeksu do czasu śmierci, przeniesienia do innego systemu opieki zdrowotnej lub do końca badania (31 grudnia 2013 r.).
Protokół badania został zatwierdzony przez lokalną komisję etyki badań klinicznych (IDIAP Jordi Gol P11/43). Nie uzyskaliśmy świadomej zgody od uczestników, ponieważ nie została ona uznana za konieczną przez komisję etyki badań.
Analiza statystyczna
Wszystkie zmienne były analizowane według grup wiekowych (60 do 74 lat i ≥ 75 lat). Użyliśmy tych grup wiekowych, ponieważ pokrywają się one z większością aktualnych systemów szacowania ryzyka chorób sercowo-naczyniowych.18 Zmienne ciągłe opisano jako średnią ± odchylenie standardowe lub medianę (rozkład nienormalny), a zmienne kategoryczne jako częstość bezwzględną i względną. Do oceny różnic między grupami zmiennych ciągłych o rozkładzie normalnym i nienormalnym zastosowaliśmy odpowiednio test t-Studenta i test Kruskalla-Wallisa. Dla zmiennych kategorycznych zastosowaliśmy test chi kwadrat, a także testowaliśmy trend liniowy pomiędzy kategoriami eGFR. Zdarzenia incydentalne obliczono za pomocą krzywych Kaplana-Meiera w ciągu 3 lat.
W każdej grupie zastosowaliśmy modele proporcjonalnych zagrożeń Coxa w celu oszacowania współczynników zagrożeń (HR) dla związku między eGFR jako zmienną ciągłą a ryzykiem ACM. Zweryfikowaliśmy liniowość efektu eGFR za pomocą liniowych splajnów o 4 stopniach swobody w modelach Coxa. Ze względu na małą liczbę osób z eGFR ≥ 120 (n = 14) i mniejszą precyzję oszacowań powyżej tego punktu, osoby te zostały wyłączone z dalszych analiz. Zastosowano również modele proporcjonalnych zagrożeń Coxa w celu zbadania związku między kategorycznym eGFR, zdefiniowanym na podstawie klinicznych punktów odcięcia KDIGO 2012, a ACM. W przypadku wszystkich CVE analizę przeprowadzono przy użyciu technik przeżycia konkurencyjnego ryzyka (regresja proporcjonalnych zagrożeń cząstkowych Fine-Gray), aby uwzględnić możliwy wpływ śmiertelności incydentalnej na szacunki.
Założenie proporcjonalności zagrożenia w czasie oceniono graficznie (resztki Schoenfelda) dla zmiennej ekspozycji (eGFR).
Modele proporcjonalnych zagrożeń Coxa zarówno dla ciągłego, jak i kategorycznego eGFR zostały dostosowane do wieku, płci, statusu palenia tytoniu, hipercholesterolemii, cukrzycy, nadciśnienia tętniczego i wcześniejszej choroby sercowo-naczyniowej (choroba niedokrwienna serca, choroba naczyniowo-mózgowa, choroba tętnic obwodowych lub niewydolność serca). Modele zostały dodatkowo dostosowane do leczenia z dostępnymi danymi (statyny i leki układu renina-angiotensyna).
Mimo że CKD-EPI opracowano z wykorzystaniem próby o szerokim zakresie wiekowym (18-97 lat), obecnych było niewiele osób w wieku 80 lat i starszych. W związku z tym przeprowadziliśmy analizę wrażliwości, stosując równanie Berlin Initiative Study-1,21 które opracowano specjalnie w próbie środowiskowej osób w wieku ≥ 70 lat.
Końcowe modele walidowano za pomocą testu Hosmera-Lemeshowa i pola powierzchni pod krzywą charakterystyki operacyjnej odbiornika. Dla obu metod uwzględniono cenzurowanie i zdarzenia konkurencyjne.
Wszystkie analizy statystyczne przeprowadzono przy użyciu programu R w wersji 3.2.3 (R: a language and environment for statistical computing R Foundation for Statistical Computing, Wiedeń, Austria), z testami 2-stronnymi i P
WYNIKI
Z 138 040 kwalifikujących się osób (73.1% całej populacji w wieku ≥ 60 lat na tym obszarze), 6797 wykluczono, ponieważ byli objęci opieką domową, 509 miało chorobę nerek w stadium 5, a 501 było obserwowanych na Rycina 1 w materiale dodatkowym). Nie było klinicznie istotnych różnic między włączonymi i wykluczonymi osobami pod względem wieku (P = .374) lub płci (odpowiednio 56,1% i 55,1% kobiet; P
Mediana wieku całej próby wynosiła 70 lat , a 56,1% uczestników stanowiły kobiety. Mediana eGFR wynosiła 82,42 ; 13,5% uczestników miało eGFR Tabela 1), częstość występowania kategorii eGFR P
P mL/min/1,73 m2.
Baseline Characteristics of the Study Population, Stratified by Age and Estimated Glomerular Filtration Rate Category
| ALL | 90-119 mL | 60-89 mL | 45-59 mL | 30-44 mL | 15-29 mL | P ogółem | P trend | |
|---|---|---|---|---|---|---|---|---|
| 60- do 74-letni-olds | ||||||||
| Pacjenci | 88 356 | 34 546 | 48 354 | 4257 | 986 | 213 | ||
| Wiek, y | 66.0 | 64.0 | 68.0 | 70.0 | 70.0 | 70.0 | ||
| Płeć, kobiety | 47 549 (53,8) | 19 927 (57,7) | 24 863 (51.4) | 2173 (51.0) | 489 (49.6) | 97 (45.5) | ||
| Palenie | ||||||||
| Nigdy niepalący | 54 452 (61.6) | 21 525 (62.3) | 29 713 (61.4) | 2572 (60.4) | 532 (54.0) | 110 (51.6) | ||
| Czynny palacz | 10 458 (11,8) | 4714 (13,6) | 5189 (10,7) | 422 (9,91) | 107 (10,9) | 26 (12.2) | ||
| Były palacz | 23 446 (26,5) | 8307 (24,0) | 13 452 (27,8) | 1263 (29,7) | 347 (35,2) | 77 (36.2) | ||
| Hipercholesterolemia | 44 990 (50.9) | 16 710 (48.4) | 24 994 (51.7) | 2529 (59.4) | 613 (62.2) | 144 (67.6) | ||
| Cukrzyca | 19 998 (22,6) | 7950 (23,0) | 10 226 (21,1) | 1296 (30,4) | 431 (43.7) | 95 (44.6) | ||
| Nadciśnienie tętnicze | 49 781 (56.3) | 17 167 (49.7) | 28 226 (58.4) | 3346 (78.6) | 857 (86.9) | 185 (86.9) | ||
| Choroba wieńcowa | 6200 (7.02) | 1825 (5.28) | 3629 (7.51) | 527 (12.4) | 173 (17,5) | 46 (21,6) | ||
| Choroba naczyniowo-mózgowa | 4231 (4.79) | 1286 (3.72) | 2428 (5.02) | 361 (8.48) | 120 (12.2) | 36 (16.9) | ||
| PAD | 1686 (1.91) | 510 (1.48) | 906 (1.87) | 171 (4.02) | 76 (7,71) | 23 (10,8) | ||
| Niewydolność serca | 1891 (2,14) | 453 (1,31) | 1011 (2,09) | 259 (6.08) | 132 (13,4) | 36 (16,9) | ||
| Wcześniejsza CVD* | 12 012 (13,6) | 3628 (10.5) | 6854 (14,2) | 1080 (25,4) | 361 (36,6) | 89 (41,8) | ||
| Statyny | 39 392 (44.6) | 14 307 (41.4) | 22 025 (45.5) | 2341 (55.0) | 581 (58.9) | 138 (64.8) | ||
| RASD | 40 619 (46,0) | 13 468 (39.0) | 23 203 (48.0) | 3009 (70.7) | 787 (79.8) | 152 (71.4) | ||
| ≥ 75-year-olds | ||||||||
| Pacjenci | 41 877 | 1768 | 27 971 | 8005 | 3449 | 684 | ||
| Wiek, y | 79.0 | 77.0 | 79.0 | 81.0 | 82.0 | 83.0 | ||
| Płeć, kobieta | 25 482 (60.8) | 1004 (56.8) | 16 706 (59.7) | 5056 (63.2) | 2273 (65.9) | 443 (64.8) | ||
| Palenie | ||||||||
| Nigdy nie palący | 30 251 (72.2) | 1202 (68,0) | 20 086 (71,8) | 5836 (72,9) | 2616 (75,8) | 511 (74,7) | ||
| Palacz czynny | 1866 (4.46) | 126 (7.13) | 1278 (4.57) | 325 (4.06) | 113 (3.28) | 24 (3.51) | ||
| Były palacz | 9760 (23.3) | 440 (24.9) | 6607 (23.6) | 1844 (23.0) | 720 (20.9) | 149 (21.8) | ||
| Hipercholesterolemia | 20 705 (49.4) | 798 (45.1) | 13 621 (48,7) | 4115 (51,4) | 1823 (52,9) | 348 (50,9) | ||
| Cukrzyca | 11 889 (28.4) | 586 (33.1) | 7587 (27.1) | 2309 (28.8) | 1161 (33.7) | 246 (36.0) | ||
| Nadciśnienie tętnicze | 30 563 (73.0) | 1078 (61.0) | 19 310 (69.0) | 6562 (82.0) | 3018 (87.5) | 595 (87.0) | ||
| Choroba wieńcowa | 5074 (12.1) | 146 (8.26) | 3037 (10.9) | 1150 (14.4) | 603 (17.5) | 138 (20.2) | ||
| Choroba naczyniowo-mózgowa | 4567 (10.9) | 171 (9.67) | 2781 (9.94) | 1034 (12.9) | 486 (14.1) | 95 (13.9) | ||
| PAD | 2904 (6.93) | 49 (2.77) | 807 (2.89) | 327 (4.08) | 185 (5.36) | 49 (7.16) | ||
| Niewydolność serca | 3275 (7,82) | 90 (5,09) | 1648 (5,89) | 822 (10,3) | 551 (16,0) | 164 (24.0) | ||
| Wcześniejsze CVD* | 11 691 (27,9) | 389 (22,0) | 6900 (24,7) | 2657 (33,2) | 1419 (41.1) | 326 (47,7) | ||
| Statyny | 19 029 (45.4) | 747 (42.3) | 12 460 (44.5) | 3789 (47.3) | 1698 (49.2) | 335 (49.0) | ||
| RASD | 25 247 (60.3) | 824 (46.6) | 15 632 (55.9) | 5649 (70.6) | 2644 (76.7) | 498 (72,8) | ||
CVD, choroba sercowo-naczyniowa; PAD, choroba tętnic obwodowych; RASD, leki działające na układ renina-angiotensyna.
Jeśli nie wskazano inaczej, dane wyrażono jako liczbę (%) lub medianę .
W tym choroby naczyniowo-mózgowe, PAD i niewydolność serca.
Aby zbadać asocjacje eGFR w modelach Coxa, zdefiniowaliśmy eGFR = 80 jako odniesienie (stosowane również w metaanalizie CKD-Prognostic Consortium)6 w obu grupach, ponieważ była to mediana eGFR w populacji, a 60 do 90 jako kategorię kliniczną, ponieważ obejmowała ona największą liczbę osób i była istotna klinicznie.
Mediana obserwacji wynosiła 38,2 miesiąca . Zarejestrowano łącznie 6474 zgony, 1573 zdarzenia CHD i 2236 zdarzeń naczyniowo-mózgowych. Wszystkie wyniki były istotnie częstsze w starszej grupie wiekowej (P Tabela 2), z wyjątkiem zdarzeń związanych z udarem mózgu, które były nieco rzadsze u osób z eGFR od 15 do 29.
Wyniki w badanej populacji, podzielonej według wieku i szacowanego współczynnika filtracji kłębuszkowej według oszacowań Kaplana-Meiera na 3 lata. Test Log Rank (P Overall), Linear Trend Wald Test (P Trend)
| Wszystkie | 90-119 mL | 60-.89 mL | 45-59 mL | 30-44 mL | 15-29 mL | P ogółem | P trend | |
|---|---|---|---|---|---|---|---|---|
| 60-. to 74-year-olds | ||||||||
| Pacjenci | 88 356 | 34 546 | 48 354 | 4257 | 986 | 213 | ||
| All-…śmiertelność z wszystkich przyczyn, % | 2.08 | 1.79 | 1.93 | 3.91 | 8.20 | 18.6 | ||
| Wszelkie CVE, % | 2,09 | 1,51 | 2,26 | 3,78 | 5,60 | 7.94 | ||
| Twarde CVE, % | 1,46 | 1,06 | 1,56 | 2,76 | 4,05 | 4.78 | ||
| CHD, % | 0,96 | 0,74 | 1,02 | 1,38 | 2,83 | 4.80 | ||
| Udar, % | 1,16 | 0,79 | 1,27 | 2,44 | 2,88 | 3.17 | ||
| ≥ 75-year-olds | ||||||||
| Patients | 41 877 | 1768 | 27 971 | 8005 | 3449 | 684 | ||
| All-cause mortality, % | 9.88 | 10.5 | 7.89 | 11.7 | 17,8 | 28,5 | ||
| Wszelkie CVE, % | 4,34 | 3,31 | 3,90 | 4,80 | 6.77 | 8,35 | ||
| Twarde CVE, % | 3,24 | 2,22 | 2,90 | 3,75 | 4,90 | 5.93 | ||
| CHD, % | 1,69 | 1,30 | 1,48 | 1.77 | 2,86 | 5,41 | ||
| Udar mózgu, % | 2.74 | 2,13 | 2,49 | 3,17 | 4,00 | 3,34 | ||
CHD, choroba wieńcowa; CVE, zdarzenie sercowo-naczyniowe.
Oba modele, dla ACM i dowolnego CVE, wykazały proporcjonalność zagrożenia w czasie dla zmiennej ekspozycji (eGFR; dane niepokazane).
Związek między eGFR a ryzykiem ACM miał kształt litery U w obu grupach wiekowych, ale był bardziej osłabiony w grupie starszej (ryc. 1). W przeciwieństwie do tego, HR dla każdego CVE wykazały liniowy rozkład, z postępującym wzrostem ryzyka od wyższego eGFR do niższego; ten wzór był podobny w obu grupach wiekowych, a także dla innych punktów końcowych układu sercowo-naczyniowego (Figura 2 w materiale dodatkowym). Dla wszystkich wyników HR u osób w wieku ≥ 75 lat stawały się istotne poniżej eGFR = 60 (ryc. 1), między eGFR = 55 a eGFR = 60 dla ACM oraz przy eGFR ∼ 50 dla każdego CVE.
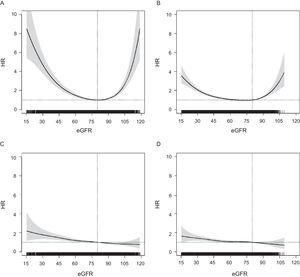
Asocjacja pomiędzy eGFR (zmienna ciągła) a ryzykiem ACM u osób w wieku Wartość P
W odniesieniu do kategorii klinicznych eGFR, ryzyko ACM i jakiegokolwiek CVE stopniowo wzrastało w kategoriach eGFR poniżej 60 do 89 w obu grupach wiekowych (Rycina 2). Wzrost ryzyka ACM był znacznie większy i bardziej gwałtowny u osób w wieku od 60 do 74 lat niż u osób w wieku ≥ 75 lat, natomiast wzrost ryzyka CVE był bardziej podobny w obu grupach wiekowych i był granicznie istotny w kategorii eGFR = 45 do 59 dla osób w wieku ≥ 75 lat. Dalsze dostosowanie do leczenia statynami i lekami działającymi na układ renina-angiotensyna nie zmieniło wartości HR (dane nie pokazane). Stwierdzono również, że osoby z eGFR od 90 do 119 miały wyższe ryzyko zgonu w najstarszej grupie i istotnie niższe ryzyko jakiegokolwiek CVE tylko w najmłodszej grupie. Wyniki modeli dla CHD, udaru i twardego CVE były podobne do tych dla dowolnego CVE (Figura 3 w materiale dodatkowym). Analiza wrażliwości z zastosowaniem równania Berlin Initiative Study-1 do obliczania eGFR nie wykazała różnic (rycina 4 w materiale dodatkowym).

Asocjacja między kategoriami eGFR a ryzykiem śmiertelności z wszystkich przyczyn i jakiegokolwiek zdarzenia sercowo-naczyniowego, oceniona za pomocą skorygowanych modeli proporcjonalnych zagrożeń Coxa, uznających śmierć za zdarzenie konkurujące ze zdarzeniami sercowo-naczyniowymi (całkowita wartość P
Końcowe modele wykazały dobrą kalibrację i dyskryminację (Figura 5 w materiale dodatkowym i Tabela w materiale dodatkowym).
DYSKUSJA
W populacji osób w wieku ≥ 60 lat w kraju o niskim ryzyku sercowo-naczyniowym ryzyko ACM i jakiegokolwiek CVE wzrastało stopniowo wraz ze zmniejszaniem się eGFR, zarówno u osób w wieku 60-74 lat, jak i u osób w wieku ≥ 75 lat, niezależnie od innych czynników ryzyka i choroby sercowo-naczyniowej. Jednak HR w starszej grupie wiekowej stawały się istotne przy niższym eGFR (poniżej eGFR = 60), a w kategorii eGFR = 45 do 59 były na granicy istotności dla każdego CVE. Wzrost ryzyka śmiertelności związany z eGFR był większy u osób w wieku 60-74 lat niż u osób w wieku ≥ 75 lat, ale był podobny w przypadku ryzyka CVE. Ponadto związek między eGFR a śmiertelnością miał kształt litery U, ze zwiększoną śmiertelnością w kategorii od 90 do 119 lat i był większy u osób w wieku ≥ 75 lat.
W badanej populacji kategorie wiekowe definiowały 2 dobrze zróżnicowane grupy, w których liczba osób z eGFR
Zgodnie z oczekiwaniami, częstość występowania zdarzeń sercowo-naczyniowych była mniejsza niż zgłaszana u osób w podeszłym wieku w krajach niebędących w basenie Morza Śródziemnego,22 ale była większa niż u osób młodszych w naszym regionie.23 Incydentalne zdarzenia naczyniowo-mózgowe występowały częściej niż zdarzenia wieńcowe, co również opisywano w badaniach osób starszych.22
Zgodnie z wcześniejszymi doniesieniami,1,6,14,22,24 zaobserwowaliśmy zależność w kształcie litery U między eGFR jako zmienną ciągłą a ACM w obu grupach wiekowych. Co godne uwagi, nadmierne ryzyko ACM obserwowane w kategorii eGFR = 90 do 119 było wyższe u starszych pacjentów. Ten wzrost ryzyka może odzwierciedlać konfundację przez utratę mięśni wtórną do innych chorób prowadzących do śmierci; jest to znane ograniczenie formuł szacowania opartych na kreatyninie.19 W przeciwieństwie do tego stwierdziliśmy, że ryzyko nowego CVE wzrastało od wyższego do niższego eGFR. Jest to zgodne z niektórymi wcześniejszymi doniesieniami,13,23,25 chociaż inne donoszą o mniej wyraźnej zależności w kształcie litery U w odniesieniu do śmiertelności z przyczyn sercowo-naczyniowych6,12 i choroby sercowo-naczyniowej.15 Tak więc incydentalne CVE, na które wydają się w mniejszym stopniu wpływać ograniczenia wzorów szacowania opartych na kreatyninie, mogą być bardziej wiarygodnym wskaźnikiem prognostycznego wpływu eGFR na ryzyko sercowo-naczyniowe.
Istnieją sprzeczne dowody dotyczące klinicznego znaczenia umiarkowanie obniżonego eGFR u osób starszych. Niewiele badań wykorzystało obecnie zalecane równanie do oceny ryzyka związanego z eGFR i porównania wyników w różnych kategoriach wiekowych. Według naszej wiedzy jest to pierwsze badanie przeprowadzone w starszej populacji zamieszkującej region o małej częstości występowania CHD.
W przypadku ACM metaanaliza CKD-PC6 wykazała istotne skorygowane HR przy eGFR 9, a podobne wyniki uzyskano u osób w wieku 60-69 lat, 70-79 lat i ≥ 80 lat. Z kolei w badaniu Cardiovascular Health Study12 u oktogenariotów stwierdzono istotne HR tylko przy eGFR ≤ 43. W Europie Południowej stwierdzono wzrost umieralności u osób w wieku powyżej 65 lat z eGFR 16 oraz u osób w wieku 60-74 lat z eGFR 15 U osób w wieku 35-74 lat bez choroby układu sercowo-naczyniowego stwierdzono, że eGFR jest granicznie istotnym predyktorem ACM,14 przy czym istotnie większe ryzyko występuje przy eGFR = 45-59.
W odniesieniu do śmiertelności z przyczyn sercowo-naczyniowych HR w grupach w wieku 65-74 lat i ≥ 75 lat były istotne dla eGFR 6, natomiast w badaniu Cardiovascular Health Study, w którym stosowano równania oparte na kreatyninie, nie stwierdzono podobnego związku u oktogeników.12 Jeśli chodzi o ryzyko incydentu CVE, w badaniu PREVEND wykazano związek z eGFR u osób w wieku poniżej 60 lat, ale nie u osób w wieku ≥ 60 lat.13 W Europie Południowej zwiększone ryzyko śmiertelności z przyczyn sercowo-naczyniowych odnotowano przy eGFR 16, a incydentu choroby sercowo-naczyniowej (marginalnie istotne) przy eGFR 15 i eGFR 23
W naszym badaniu HR dla ACM i każdego CVE wzrastały systematycznie wraz ze zmniejszaniem się eGFR poniżej kategorii 60-89, zarówno w grupach w wieku 60-74 lat, jak i ≥ 75 lat. Podobnie jak w poprzednich doniesieniach, wartości HR i gradient ryzyka były mniejsze w najstarszej grupie,6,9 a przy analizie ciągłego eGFR, HR stawały się istotne przy eGFR 6
Większość aktualnych międzynarodowych wytycznych uwzględnia wszystkie osoby z eGFR 18,20,26 W obecnym badaniu 20% uczestników w wieku ≥ 75 lat miało eGFR = 45 do 59, z czego 74% miało eGFR ≥ 50. W związku z tym uznanie wszystkich starszych osób z kategorii 45-59 za osoby o zwiększonym ryzyku naraziłoby wiele osób „bez istotnego dodatkowego ryzyka” na bardziej agresywne cele i leczenie czynników ryzyka sercowo-naczyniowego. Dodatkowo, 11% zwiększone względne ryzyko zdarzeń CHD u osób w wieku 60-74 lat może być niewystarczające, aby uznać kategorię eGFR = 45 do 59 za równoważnik ryzyka CHD w krajach o niskiej częstości występowania CHD.
Mocne strony i ograniczenia
Główną zaletą naszego badania jest bardzo duża liczba włączonych osób oraz fakt, że pochodziły one z reprezentatywnej próby populacyjnej, odzwierciedlającej rzeczywistą sytuację pacjentów leczonych w ramach podstawowej opieki zdrowotnej. Prawie wszystkie osoby w wieku > 60 lat (93%) były objęte katalońskim systemem podstawowej opieki zdrowotnej, a wysoki odsetek miał wykonany pomiar kreatyniny, prawdopodobnie dlatego, że jest to część podstawowej profilaktycznej kontroli zdrowia i rutynowej obserwacji innych przewlekłych schorzeń występujących w tej populacji. Ponadto oznaczenia pomiaru kreatyniny były kalibrowane do metody referencyjnej przy użyciu spektrofotometrii masowej z rozcieńczeniem izotopowym, zgodnie z zaleceniami, i były wykonywane w scentralizowanym laboratorium, co dodatkowo zmniejsza zmienność.
Wyniki tego badania należy również interpretować w świetle różnych ograniczeń. Po pierwsze, wartości eGFR i kategorie zostały przypisane na podstawie pojedynczego pomiaru, co jest typowe w badaniach epidemiologicznych dotyczących rokowania. Ze względu na błąd rozcieńczenia regresji może to powodować niedoszacowanie prawdziwego związku między eGFR a interesującymi nas wynikami. Wykazano jednak, że niskie pomiary eGFR z ambulatoryjnych baz danych laboratoryjnych są stosunkowo stabilne u osób starszych.27 Po drugie, nie uwzględniliśmy wpływu niektórych czynników, które mogą modyfikować funkcję nerek, takich jak nowotwory, leki nefrotoksyczne, infekcje lub klinicznie współistniejące zdarzenia. Uważamy, że te efekty są zminimalizowane przez dużą liczbę pacjentów objętych badaniem. Po trzecie, oszacowaliśmy eGFR na podstawie pomiarów kreatyniny w surowicy za pomocą wzoru CKD-EPI i akceptujemy ograniczenia wzorów szacowania opartych na kreatyninie, które mają większy wpływ na wyższy eGFR.19 Nie korygowaliśmy rasy, chociaż w naszej populacji, szczególnie w tym przedziale wiekowym, przeważa etniczna kaukaska. Ponadto, chociaż diagnostyczne i prognostyczne zastosowanie CKD-EPI u osób starszych jest przedmiotem debaty i opracowano nowe formuły, CKD-EPI jest obecnie zalecanym podejściem20 i jest szeroko stosowane w podstawowej opiece zdrowotnej. Ponadto analiza wrażliwości z eGFR obliczonym zgodnie z Berlin Initiative Study-1 Equation dała podobne wyniki. Po czwarte, nie byliśmy w stanie ocenić wpływu albuminy moczu, ponieważ dane te nie były dostępne; chociaż eGFR i albumina są zalecane do oceny CKD, wykazały one niezależne implikacje prognostyczne,1 a wyniki przedstawione tutaj dodają cenne informacje na temat wpływu eGFR na ryzyko sercowo-naczyniowe i poziomy odcięcia u osób starszych. Po piąte, dane uzyskano z elektronicznej dokumentacji zdrowotnej i nie można wykluczyć błędnego wykrywania. Wykazano, że dane dotyczące chorób układu sercowo-naczyniowego w podstawowej opiece zdrowotnej mają wyższą jakość niż w przypadku innych chorób i są odpowiednie do badań epidemiologicznych w naszej populacji.28,29 Nie uwzględniono śmiertelnych CVE poza szpitalem. W szczególności mogliśmy nie wykryć zdarzeń związanych z udarem mózgu u pacjentów z zaawansowaną chorobą nerek, którzy nie zostali przyjęci do szpitala, a te były prawdopodobnie cięższe i z większą chorobą współistniejącą, co doprowadziło do zgonu. Wzorzec zdarzeń związanych z udarem u osób z eGFR między 45 a 80 był podobny do wzorca dla innych CVE; nie sądzimy, aby to unieważniało nasze wyniki, ponieważ skupiliśmy się na łagodnej CKD. Po szóste, modele były dostosowane do czynników ryzyka sercowo-naczyniowego i chorób sercowo-naczyniowych, a także terapii statynami i lekami układu renina-angiotensyna, ale nie do innych chorób współistniejących, leków lub czynników socjoekonomicznych, które mogą wpływać na częstość występowania CVE. Wreszcie, nie mieliśmy dostępu do danych dotyczących przyczyny zgonu. Śmiertelność z wszystkich przyczyn obejmuje kilka etiologii, które nie są związane z funkcją nerek, ale z innymi chorobami związanymi z wiekiem, cukrzycą lub niewydolnością serca, takimi jak infekcje lub upadki. Chociaż skorygowaliśmy niektóre z tych chorób współistniejących, nie możemy wykluczyć obecności innych źródeł zakłóceń, takich jak kruchość.30
WNIOSKI
W podsumowaniu, u osób w wieku ≥ 60 lat zamieszkałych w kraju o małej częstości występowania CHD, zaobserwowaliśmy wzrost ryzyka ACM i każdego CVE wraz ze zmniejszaniem się eGFR w obu grupach w wieku 60-74 lat i ≥ 75 lat. However, HRs became significant at eGFR
FUNDING
This project was supported by a research grant from the Carlos III Institute of Health, Ministry of Economy and Competitiveness (Spain), awarded under the 2011 call of the Health Strategy Action, within the National Research Program oriented to Societal Challenges. Program ten stanowi część Narodowego Planu Badań Technicznych, Naukowych i Innowacyjnych na lata 2008-2011, współfinansowanego z funduszy Unii Europejskiej ERDF (Europejski Fundusz Rozwoju Regionalnego) (PI11/02220). Ministerstwo Gospodarki i Konkurencyjności poprzez Instytut Zdrowia Carlosa III (Red RedIAPP RD12/0007) oraz fundusze EFRR Generalitat de Catalunya poprzez AGAUR (A for Management of Universities and Research Grants) (2014 SGR 1225) (2014 SGR 902). M. Grau był finansowany przez Miguel Servet Grant (Carlos III Institute of Health, Ministry of Economy and Competitiveness, Spain) (PI12/03287).
CONFLICTS OF INTEREST
L. Pascual-Benito otrzymał honoraria za wykłady od firmy Alter. A. Martínez-Castelao otrzymała honoraria za konsultacje/opłacone rady doradcze od firmy Boëhringer-Ingelheim oraz honoraria za wykłady od i Boëhringer-Ingelheim.
- –
Osoby z eGFR
ml/min/1,73 m2 są w grupie zwiększonego ryzyka sercowo-naczyniowego. Częstość występowania obniżonego eGFR wzrasta stopniowo wraz z wiekiem, osiągając nawet 50% u osób w wieku powyżej 80 lat. Trwa dyskusja na temat znaczenia klinicznego częstszego występowania łagodniejszych obniżeń (eGFR 45 do 59 mL/min/1,73 m2) u osób starszych. Ponadto badania prowadzone na obszarach o małej częstości występowania CHD nie obejmowały osób w wieku powyżej 74 lat lub nie dostarczały szczegółowych informacji dotyczących poszczególnych grup wiekowych.CO DODAJE TO BADANIE?
- –
W populacji osób w wieku ≥ 60 lat zamieszkujących kraj o niskim ryzyku sercowo-naczyniowym ryzyko ACM i każdego CVE zwiększało się stopniowo wraz ze zmniejszeniem eGFR, zarówno u osób w wieku 60-74 lat, jak i u osób w wieku ≥ 75 lat, niezależnie od innych czynników ryzyka i chorób sercowo-naczyniowych. Jednak HR w starszej grupie wiekowej stawały się istotne przy eGFR poniżej 60 lat. Związany z eGFR wzrost ryzyka śmiertelności był większy w grupie w wieku 60-74 lat niż w grupie w wieku ≥ 75 lat, ale był podobny w przypadku ryzyka CVE.
.