We presenteren het geval van een 43-jarige man die een ex-roker is. Hij presenteerde progressieve dyspnoe en hypoxie, en de röntgenfoto van de borst toonde bilaterale diffuse interstitiële veranderingen. Thoracale CT toonde verergerde bilaterale ground glass opacities, zonder tekenen van focale consolidatie of interstitiële alteraties (Fig. 1a). De patiënt werd geïntubeerd en beademd en er werd een longbiopsie genomen. De biopsie toonde een combinatie van interstitiële lymfocytaire infiltraten met veranderde architectuur in vele gebieden, geassocieerd met elementen van bronchiolitis obliterans die voornamelijk de luchtwegen ter hoogte van de alveolaire kanalen aantastte, maar in enkele gebieden ook de respiratoire bronchiolen. Deze combinatie wordt beschreven als bronchiolitis interstitial pneumonitis (BIP) (Fig. 1b). De patiënt verbeterde langzaam, zonder specifieke behandeling. Bij de vervolgconsultatie zes maanden later, was er bewijs van een volledig herstel. Een herhaalde CT-scan van de thorax toonde een volledig herstel van de BIP.
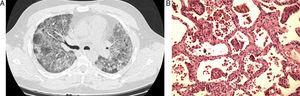
(A) Diffuus interstitieel infiltraat in beide longen, zoals waargenomen op de CT-scan van de borstkas. (B) Interstitiële ontsteking en fibrose onder sterke vergroting bij bronchiolitis interstitiële pneumonitis.
De classificatie van interstitiële pneumopathieën is grotendeels gebaseerd op de patronen die worden waargenomen in open of transbronchiale biopsiemonsters. In 2008 beschreven Mark et al. een cohort van 31 patiënten die bij anatomopathologisch onderzoek interstitiële pneumonitis met bronchiolitis vertoonden.1 100% van de gevallen die in de enige gepubliceerde reeks werden gerapporteerd, vertoonden tekenen van bronchiolitis obliterans alsook interstitiële fibrose. Opgemerkt moet worden dat de fibrose zich op afstand van de bronchiolaire aandoening bevond, hetgeen suggereert dat de fibrose en de bronchiolaire aandoening niet een direct gevolg van elkaar zijn. In alle gevallen werd de interstitiële fibrose in een groter tempo waargenomen dan de lymfocytaire interstitiële ontsteking.
Interstitiële pneumonitis werd gedefinieerd als een interstitiaal infiltraat van lymfocyten en fibrose.1 De ontsteking en fibrose waren in alle gevallen aanwezig. Interstitiële pneumonitis met bronchiolitis vertoonde een respons op corticosteroïden die inferieur was aan die van bronchiolitis obliterans organizing pneumonia (BOOP), maar superieur aan die van gebruikelijke interstitiële pneumonitis (UIP) en niet-specifieke interstitiële pneumonie/fibrose (NSIP). Fibroblastische foci werden slechts in 21% van de gevallen waargenomen.1
Een andere belangrijke differentiële diagnose waarmee in dit geval ook rekening moet worden gehouden, is respiratoire bronchiolitis-geassocieerde interstitiële longaandoening (RB-ILD). RB-ILD wordt vaak waargenomen bij patiënten die nu roken of ex-roken, hoewel het ook bij niet-rokers is beschreven.2 Er zijn aanwijzingen gevonden voor een accumulatie van macrofagen met donkere pigmentatie in de respiratoire bronchiolen en in de omringende luchtruimte2 in combinatie met een submucosale en peribronchiolaire infiltratie bezaaid met lymfocyten en histiocyten. Peribronchiolaire fibrose kan ook worden waargenomen.3 Bij deze aandoening worden geen fibroblastische foci waargenomen, waardoor zij zich onderscheidt van andere idiopathische interstitiële pneumonieën.3
Dit geval doet de vraag rijzen naar het nut van open longbiopsies die vaker worden verricht4 en de behoefte aan een meer verfijnde histologische analyse. Het anatomopathologisch onderzoek is minder nuttig wanneer het later in het beloop van de ziekte of na het begin van de behandeling wordt verkregen.5
Onze casus is een bijdrage tot de beperkte hoeveelheid gegevens die tot op heden zijn gepubliceerd over deze entiteit, die zeer zelden wordt gemeld. Het is het eerste gerapporteerde geval van spontane oplossing van BIP. Het is zeer belangrijk om meer bewust te zijn van deze entiteit, omdat veel gevallen mogelijk niet gediagnosticeerd worden of momenteel verkeerd gediagnosticeerd zijn.