US Pharm. 2009;34(5):HS-8-HS-12.
Hypertensie is een van de meest voorkomende chronische aandoeningen in de Verenigde Staten, waaraan 29% van de mensen ouder dan 18 jaar lijdt.1 Hypertensie is een bekende risicofactor voor hart- en vaatziekten, cerebrovasculaire aandoeningen en nieraandoeningen.2 Ernstige verhogingen van de bloeddruk (BP) kunnen leiden tot acute schade aan eindorganen met een aanzienlijke morbiditeit of mortaliteit.3
Hypertensieve crises worden bij een groot aantal patiënten aangetroffen en treden in verschillende mate van ernst op.4 Snelle herkenning, evaluatie en passende behandeling van deze aandoeningen zijn van cruciaal belang voor het voorkomen van blijvende schade aan de eindorganen.5 In dit artikel wordt een overzicht gegeven van de huidige kennis over hypertensieve crises, de evaluatie van het risico van een patiënt op schade aan de eindorganen, managementstrategieën voor bloeddrukverlaging, en veelgebruikte therapeutische middelen.
Overzicht
Het Gezamenlijk Nationaal Comité inzake preventie, opsporing, evaluatie en behandeling van hoge bloeddruk geeft geen specifieke definitie van hypertensieve crisis.2 Over het algemeen wordt ervan uitgegaan dat een crisis optreedt wanneer de systolische bloeddruk (SBP) hoger is dan 180 mmHg of de diastolische bloeddruk (DBP) hoger is dan 120 mmHg.2 Hypertensieve crises worden verder geclassificeerd als hypertensieve noodsituatie (er is acute schade aan de eindorganen) of hypertensieve urgentie (er is geen acute schade aan de eindorganen).6 Het is belangrijk om onderscheid te maken tussen hypertensieve urgentie en hypertensieve noodsituatie bij het formuleren van een therapeutisch plan.
Ondanks de toenemende kennis van en vooruitgang in het beheer van chronische hypertensie, wordt geschat dat 1% tot 2% van de patiënten met hypertensie op enig moment in hun leven een hypertensieve noodsituatie zal hebben.4 De meerderheid van de patiënten met hypertensieve noodsituaties heeft een eerdere diagnose van hypertensie en heeft antihypertensieve medicatie voorgeschreven gekregen.7 Het komt vaak voor (meer dan 50% van de tijd) dat patiënten die zich met hypertensieve noodsituaties presenteren zich op een bepaald moment in de voorafgaande week slecht aan hun antihypertensieve schema hebben gehouden.7,8 Het aantal gevallen van hypertensieve spoedeisende hulp is het hoogst onder ouderen, Afro-Amerikanen en mensen met een lagere sociaaleconomische status, en mannen worden twee keer zo vaak getroffen als vrouwen.8,9 Patiënten met ernstige hypertensie kunnen 25% van alle bezoeken aan drukke stedelijke spoedeisende hulpafdelingen vertegenwoordigen.4
Pathofysiologie
De meeste patiënten hebben een aanhoudende bloeddrukverhoging – het gevolg van essentiële of secundaire hypertensie – gedurende jaren voordat ze een hypertensieve crisis doormaken.7 De oorzaak van ernstige en snelle bloeddrukverhoging is niet volledig bekend, maar er wordt verondersteld dat een abrupte stijging van de systemische vasculaire weerstand wordt versneld door humorale vasoconstrictoren.3 De daaropvolgende stijging van de bloeddruk genereert mechanische stress en endotheelschade, die leidt tot activering van de stollingscascade en bloedplaatjes; dit resulteert in een afzetting van fibrine, en dus fibrinoïde necrose van de arteriolen.3 Dit proces induceert ischemie van het eindorgaan en triggert het vrijkomen van extra vasoactieve mediatoren die een cyclus van voortdurende schade genereren.3,10 Bovendien wordt vaak het renine-angiotensinesysteem geactiveerd, wat leidt tot verdere vasoconstrictie en de productie van proinflammatoire cytokines.10 Al deze mechanismen dragen bij tot de snel voortschrijdende hypoperfusie, ischemie en disfunctie van de eindorganen, die kenmerkend zijn voor een hypertensieve noodsituatie.
Evaluatie en behandeling
De klinische symptomen die worden waargenomen bij een patiënt met een hypertensieve noodsituatie zijn direct gerelateerd aan de specifieke eindorgaandisfunctie die is opgetreden (TABEL 1).4-6 Patiënten presenteren zich vaak voor evaluatie van een nieuwe klacht die verband houdt met hun verhoogde bloeddruk.7 De manifestaties van eindorgaandisfunctie variëren van patiënt tot patiënt. Een snelle triage van de patiënt en evaluatie door de arts is noodzakelijk om mogelijke schade aan de eindorganen op te sporen. Een lichamelijk onderzoek met beoordeling van de polsslag in alle extremiteiten, auscultatie van de longen voor mogelijk longoedeem, luisteren naar hartgallopjes of -ruis, en grondig neurologisch en fundoscopisch onderzoek moeten worden uitgevoerd.5 Apothekers kunnen helpen bij het afnemen van een medisch verslag dat zich richt op de voorgeschiedenis van de hypertensie. Het is wenselijk om de therapietrouw van de patiënt aan het huidige antihypertensieve medicatieregime te beoordelen en te weten hoeveel tijd er is verstreken sinds de laatste dosis werd ingenomen. Een volledige screening van de medicatiegeschiedenis, inclusief het gebruik van vrij verkrijgbare geneesmiddelen, is noodzakelijk om mogelijke secundaire oorzaken van een verhoogde bloeddruk op te sporen.

Het beheer van hypertensieve urgentie verschilt van dat van hypertensieve spoedgevallen, omdat er geen sprake is van acute schade aan de eindorganen. Bij deze patiënten kan de verhoogde bloeddruk een acute herkenning van chronische hypertensie zijn. Het gebruik van orale medicatie om de bloeddruk geleidelijk te verlagen gedurende 24 tot 48 uur (h) is de beste aanpak.11 Een snelle verlaging van de bloeddruk kan geassocieerd worden met een aanzienlijke morbiditeit bij hypertensieve spoedgevallen, veroorzaakt door plotse veranderingen in perfusiedruk en een afgestompte autoregulatoire respons bij langdurige hypertensie.6
In een hypertensieve spoedsituatie is er al end-organenbeschadiging aanwezig. Bij deze patiënten is de autoregulatie verstoord; daarom kan een snelle en overmatige correctie van de bloeddruk de perfusie verder verminderen en verder letsel veroorzaken.6 Hypertensieve noodsituaties kunnen het best worden behandeld met continue infusie van een kortwerkend, titreerbaar antihypertensivum.5 De patiënt moet op de IC worden behandeld met nauwgezette bewaking, en er moet worden overwogen om een arteriële lijn te gebruiken om nauwkeurige bloeddrukmetingen te verkrijgen. Het doel is niet om de bloeddruk snel te verlagen tot minder dan 140/90 mmHg; een gecontroleerde verlaging van de gemiddelde arteriële druk (MAP = /3) van maximaal 25% binnen enkele minuten tot uren is het oorspronkelijke doel. Als de patiënt stabiel is, kan in de volgende 2 tot 6 uur worden geprobeerd de bloeddruk verder te verlagen tot 160/110 mmHg. Als de patiënt stabiel blijft met deze verlagingen, kan in de volgende 24 tot 48 uur worden geprobeerd de bloeddruk langzaam te normaliseren tot de streefwaarden met orale middelen.2
Farmacotherapie
Er zijn verschillende geneesmiddelen beschikbaar voor de behandeling van hypertensieve crises.12 Welk middel in een bepaalde situatie de voorkeur krijgt, hangt af van het klinische scenario. Orale middelen zoals clonidine en captopril zijn nuttig bij de behandeling van hypertensieve urgentie; titreerbare parenterale middelen verdienen de voorkeur bij de behandeling van hypertensieve noodsituaties.6,11 Nifedipine met onmiddellijke afgifte is potentieel gevaarlijk bij patiënten met hypertensieve crises en wordt niet aanbevolen.13 Vanwege de onvoorspelbare farmacodynamiek moeten de sublinguale en intramusculaire routes worden vermeden met alle geneesmiddelen die worden gebruikt om hypertensieve crises te beheersen. Hieronder volgt een overzicht van de aanbevolen IV-antihypertensiva (zie ook TABEL 2).
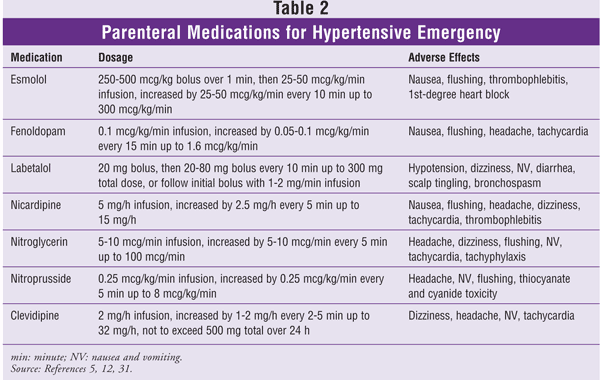
Esmolol: Dit is een snelwerkende, parenterale, cardioselectieve bèta-1-adrenerge receptorblokker. De werking begint binnen 60 seconden (s) en duurt 10 tot 20 minuten (min).14 Het metabolisme van esmolol verloopt via snelle hydrolyse van esterverbindingen door esterasen in de rode bloedcellen (RBC); het is niet afhankelijk van de nier- of leverfunctie.14 Esmolol wordt toegediend in een laaddosis van 250 tot 500 mcg/kg gedurende 1 minuut, gevolgd door een infusie die begint met 25 tot 50 mcg/kg/min en naar behoefte wordt getitreerd met 25 tot 50 mcg/kg/min tot 300 mcg/kg/min. Esmolol is vooral nuttig bij ernstige postoperatieve hypertensie vanwege het snelle effect en de titreerbaarheid.15 Net als andere bètablokkers is esmolol gecontra-indiceerd bij patiënten met astma, ernstige bradycardie, erger dan eerstegraads hartblokkade, en ongecontroleerd hartfalen.
Fenoldopam: Fenoldopam is een snelwerkende, parenterale, perifere dopamine-1-receptor agonist. Activering van dopamine-1-receptoren veroorzaakt vasodilatatie van de coronaire, renale, mesenterische en perifere slagaders.16 Fenoldopam begint binnen 5 minuten te werken, met een piekeffect na 15 minuten; de werkingsduur is 30 minuten.17 De aanbevolen aanvangsdosis is 0,1 mcg/kg/min, en het kan worden getitreerd met 0,05 tot 0,1 mcg/kg/min met tussenpozen van 15 minuten tot een maximum van 1,6 mcg/kg/min. Fenoldopam verbetert de creatinineklaring, de urinestroom en de natriumexcretie bij ernstig hypertensieve patiënten met een normale of verminderde nierfunctie, maar het is niet gedocumenteerd dat deze resultaten de morbiditeit en mortaliteit verminderen.18,19 De bijwerkingen zijn minimaal en kunnen tachycardie, blozen, duizeligheid of hoofdpijn omvatten.17 Omdat fenoldopam een dosisafhankelijke stijging van de intraoculaire druk veroorzaakt, moet het met voorzichtigheid worden gebruikt bij patiënten met glaucoom.
Labetalol: Dit geneesmiddel is een gecombineerde niet-selectieve bèta-adrenerge en selectieve alfa1-adrenerge receptorblokker. Het bèta:alfa-antagonisme van IV-labetalol is ongeveer 7:1.20 Het gemengde adrenerge receptorantagonisme manifesteert zich als een verlaging van de perifere vasculaire weerstand zonder reflexmatige tachycardie te veroorzaken en mogelijk bradycardie te veroorzaken. De antihypertensieve effecten van labetalol beginnen binnen 2 tot 5 minuten na IV-toediening, bereiken een piek na 5 tot 15 minuten en duren 3 tot 6 uur.20 Door de lange werkingsduur van labetalol kan het worden toegediend in een laaddosis van 20 mg, gevolgd door herhaalde stapsgewijze doses van 20 tot 80 mg met tussenpozen van 10 minuten totdat de gewenste bloeddruk is bereikt, tot een maximale cumulatieve dosis van 300 mg. Als alternatief kan, na de initiële bolus, een infusie van 1 tot 2 mg/min getitreerd tot de gewenste bloeddruk effectief zijn. Vanwege de krachtige niet-selectieve beta-adrenerge effecten dient labetalol te worden vermeden bij patiënten met astma, ongecontroleerd hartfalen, sinusbradycardie, of een meer dan eerstegraads hartblok.
Nicardipine: Dit geneesmiddel is een dihydropyridine calciumkanaalblokker van de tweede generatie met een hoge vasculaire selectiviteit en een sterke cerebrale en systemische vasodilaterende activiteit. Het begin van de werking van IV nicardipine is 5 tot 15 min, met een werkingsduur van 40 tot 60 min.21 De aanvankelijke infusiesnelheid is 5 mg/uur, oplopend met 2,5 mg/uur elke 5 min tot een maximum van 15 mg/uur. Nicardipine heeft weinig ernstige bijwerkingen. In klinisch onderzoek waren de meest gemelde bijwerkingen tromboflebitis, hoofdpijn, blozen, tachycardie, duizeligheid en misselijkheid.22,23
Nitroglycerine: Nitroglycerine is een krachtige veneuze dilatator, maar beïnvloedt de arteriële tonus alleen bij hoge doses. De werking begint na 1 tot 2 minuten en duurt 5 tot 10 minuten.24 De aanvankelijke infusiesnelheid is 5 tot 10 mcg/min, en het effect moet worden getitreerd tot een dosis van 100 mcg/min. Nitroglycerine wordt beperkt door de bijwerkingen: tachyfylaxie, die optreedt bij langdurig gebruik, en hoofdpijn. Vanwege de gunstige effecten op de collaterale coronaire flow moet nitroglycerine worden overwogen voor patiënten met hypertensieve noodsituaties die gepaard gaan met myocardiale ischemie.25
Nitroprusside: Natriumnitroprusside is een krachtige arteriële en veneuze vasodilator die zowel de preload als de afterload verlaagt. Dit middel heeft een werkingsduur van enkele seconden, een werkingsduur van 1 tot 2 min en een plasmahalfwaardetijd van 3 tot 4 min.26 De aanvangsdosis is 0,25 mcg/kg/min, elke 5 min getitreerd met 0,25 mcg/kg/min tot een maximale dosis van 8 mcg/kg/min. Patiënten kunnen bij langdurig gebruik tachyfylaxie ontwikkelen voor nitroprusside; hiervoor zijn hogere doses nodig dan aanvankelijk werden vastgesteld voor een vergelijkbare bloeddrukbeheersing.
Een potentieel punt van zorg bij nitroprusside is dat het 44 gewichtspercenten cyanide bevat.27 Cyanide komt op een dosisafhankelijke manier vrij wanneer nitroprusside wordt afgebroken. Cyanide wordt in de lever gemetaboliseerd tot thiocyanaat – een reactie die de aanwezigheid van voldoende hoeveelheden thiosulfaat vereist – en het thiocyanaat wordt door de nieren uitgescheiden.28 Een gezond persoon kan het cyanide dat door een infusie van nitroprusside wordt geproduceerd adequaat elimineren tot een dosis van 2 mcg/kg/min. Hogere doses, vooral bij patiënten die langdurig moeten worden behandeld of bij wie tegelijkertijd sprake is van nier- of leverfunctiestoornissen, gaan gepaard met een groter risico op cyanidetoxiciteit.27,28 Deze toename van de potentiële toxiciteit kan worden gecompenseerd door toevoeging van natriumthiosulfaat.29,30
De huidige methoden voor het controleren van cyanideniveaus zijn niet gevoelig. De therapie moet worden gestaakt als de patiënt tekenen van cyanidetoxiciteit ontwikkelt, waaronder tachycardie, metabole acidose, veranderd bewustzijn, coma, convulsies en hartstilstand.27,28 Thiocyanaattoxiciteit, die vaker voorkomt dan cyanidetoxiciteit, is van bijzonder belang bij patiënten met nierinsufficiëntie die langdurige infusies toegediend krijgen. Thiocyanaattoxiciteit kan zwakte, hyperreflexie, verwardheid, psychose, tinnitus, toevallen en coma veroorzaken.26 Controle van de thiocyanaatspiegel wordt niet aanbevolen, tenzij de patiënt nierinsufficiëntie heeft en langer dan een paar dagen wordt behandeld. Nitroprusside moet worden gestaakt als de thiocyanaatspiegel 12 mg/dL bereikt.26
Clevidipine: Dit middel is een dihydropyridine calciumkanaalblokker van de derde generatie met een ultrakortwerkend profiel. Clevidipine, een selectieve arteriolaire vasodilatator, werkt door selectief de instroom van extracellulair calcium via het L-type kanaal te remmen, waardoor de gladde spieren van de kleine slagaders worden ontspannen en de perifere vasculaire weerstand wordt verlaagd.31 Het wordt snel gemetaboliseerd door RBC-esterasen, met een aanvankelijke halfwaardetijd van 1 min, en wordt niet beïnvloed door een veranderde nier- of leverfunctie.32 Verschillende kleine studies hebben aangetoond dat clevidipine effectief is voor de controle van postoperatieve hypertensie en voor ernstige hypertensieve patiënten die op de spoedeisende hulp worden behandeld.33-36 Er zijn geen grote gerandomiseerde, gecontroleerde studies die de rol van clevidipine in hypertensieve noodgevallen hebben onderzocht, maar door zijn farmacokinetische eigenschappen is het een interessant middel geworden.
Clevidipine is verkrijgbaar als een concentratie van 0,5 mg/mL injecteerbare emulsie. Het is gecontra-indiceerd bij patiënten met een soja- of ei-allergie. Omdat het lipidegehalte 2 kcal/mL is, moet het geneesmiddel met voorzichtigheid worden gebruikt bij patiënten met vetstofwisselingsstoornissen.31 De aanvangsdosis is 1 tot 2 mg/uur, getitreerd met 1 tot 2 mg/uur met intervallen van 90 seconden in het begin en vervolgens met intervallen van 5 minuten naarmate de bloeddruk het doel nadert; de maximumdosis mag niet hoger zijn dan 32 mg/uur. Er moet zorgvuldig rekening worden gehouden met de totale lipidenbelasting, en het totale volume dat 24 uur per dag wordt toegediend, mag niet meer dan 1000 ml bedragen.
De rol van de apotheker
De apotheker kan een aantal positieve effecten hebben op de behandeling van patiënten met hypertensieve crises. Ten eerste moeten apothekers helpen bij het identificeren van de ziektetoestand en het afnemen van de medicatieanamnese. Met zoveel therapeutische opties beschikbaar, kan de apotheker helpen beslissen welk middel het meest effectief en geschikt zal zijn in een specifiek klinisch scenario. Apothekers moeten de juiste initiële doseringen geven, titratieadviezen geven en adviseren over mogelijke bijwerkingen die in de gaten gehouden moeten worden. Omdat een te agressieve verlaging van de bloeddruk verdere schade aan de organen kan veroorzaken, moet de apotheker meewerken aan de ontwikkeling van therapeutische eindpunten en helpen bij het monitoren van tussentijdse bloeddrukmetingen. Ten slotte is een belangrijke oorzaak van hypertensieve crises de slechte naleving van onderhoudsmedicatie tegen hoge bloeddruk. Apothekers moeten er proactief voor zorgen dat onderhoudsregimes geschikt, vereenvoudigd en hanteerbaar zijn voor patiënten bij of vlak voor ontslag.
Conclusie
Patiënten met hypertensieve crises vertonen ernstige verhogingen van de bloeddruk die kunnen leiden tot uitgebreide morbiditeit en zelfs mortaliteit als de hypertensie niet goed wordt beheerd. De juiste therapeutische aanpak in een bepaald geval hangt af van de klinische presentatie van de patiënt. Patiënten met hypertensieve spoedgevallen hebben geen schade aan de eindorganen en kunnen behandeld worden met orale medicatie die de bloeddruk geleidelijk tot het gewenste niveau terugbrengt over een periode van enkele uren tot enkele dagen. Hypertensieve noodgevallen daarentegen vereisen intensieve bewaking in een IC-setting en IV-therapie met als doel de progressie van de schade aan de eindorganen te stoppen. Door hun expertise in het opvragen van medicatiegeschiedenissen en hun kennis van farmacotherapeutische opties, kunnen apothekers een positieve invloed hebben op de zorg voor patiënten met hypertensieve crises.
1. Ostchega Y, Yoon SS, Hughes J, Louis T. Hypertension Awareness, Treatment, and Control–Continued Disparities in Adults: Verenigde Staten, 2005-2006. NCHS Data Brief no. 3. Hyattsville, MD: National Center for Health Statistics; 2008.
2. Chobanian AV, Bakris GL, Black HR, et al. The seventh report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure: the JNC 7 report. JAMA. 2003;289:2560-2572.
3. Ault MJ, Ellrodt AG. Pathophysiological events leading to the end-organ effects of acute hypertension. Am J Emerg Med. 1985;3(suppl 6):10-15.
4. Zampaglione B, Pascale C, Marchisio M, et al. Hypertensive urgencies and emergencies. Prevalentie en klinische presentatie. Hypertensie. 1996;27:144-147.
5. Marik PE, Varon J. Hypertensieve crises: uitdagingen en management. Chest. 2007;131:1949-1962.
6. Vidt DG. Hypertensieve crises: noodgevallen en urgenties. J Clin Hypertens (Greenwich). 2004;6:520-525.
7. Tisdale JE, Huang MB, Borzak S. Risk factors for hypertensive crisis: importance of out-patient blood pressure control. Fam Pract. 2004;21:420-424.
8. Bennett NM, Shea S. Hypertensive emergency: case criteria, sociodemographic profile, and previous care of 100 cases. Am J Public Health. 1988;78:636-640.
9. Lip GY, Beevers M, Potter JF, Beevers DG. Kwaadaardige hypertensie bij ouderen. QJM. 1995;88:641-647.
10. Wallach R, Karp RB, Reves JG, et al. Pathogenesis of paroxysmal hypertension developing during and after coronary bypass surgery: a study of hemodynamic and humoral factors. Am J Cardiol. 1980;46:559-565.
11. Gales MA. Oral antihypertensives for hypertensive urgencies. Ann Pharmacother. 1994;28:352-358.
12. Hirschl MM. Richtlijnen voor de medicamenteuze behandeling van hypertensieve crisissen. Drugs. 1995;50:991-1000.
13. Fami MJ, Ho NT, Mason CM. Another report of adverse reactions to immediate-release nifedipine. Farmacotherapie. 1998;18:1133-1135.
14. Benfield P, Sorkin EM. Esmolol. A preliminary review of its pharmacodynamic and pharmacokinetic properties, and therapeutic efficacy. Drugs. 1987;33:392-412.
15. Gray RJ, Bateman TM, Czer LS, et al. Use of esmolol in hypertension after cardiac surgery. Am J Cardiol. 1985;56:49F-56F.
16. White WB, Radford MJ, Gonzalez FM, et al. Selective dopamine-1 agonist therapy in severe hypertension: effects of intravenous fenoldopam. J Am Coll Cardiol. 1988;11:1118-1123.
17. Munger MA, Rutherford WF, Anderson L, et al. Assessment of intravenous fenoldopam mesylate in the management of severe systemic hypertension. Crit Care Med. 1990;18:502-504.
18. Elliott WJ, Weber RR, Nelson KS, et al. Renale en hemodynamische effecten van intraveneuze fenoldopam versus nitroprusside bij ernstige hypertensie. Circulation. 1990;81:970-977.
19. Shusterman NH, Elliott WJ, White WB. Fenoldopam, but not nitroprusside, improves renal function in severely hypertensive patients with impaired renal function. Am J Med. 1993;95:161-168.
20. MacCarthy EP, Bloomfield SS. Labetalol: a review of its pharmacology, pharmacokinetics, clinical uses and adverse effects. Farmacotherapie. 1983;3:193-219.
21. Singh BN, Josephson MA. Klinische farmacologie, farmacokinetiek en hemodynamische effecten van nicardipine. Am Heart J. 1990;119:427-434.
22. Wallin JD. Intraveneus nicardipinehydrochloride: behandeling van patiënten met ernstige hypertensie. Am Heart J. 1990;119:434-437.
23. Neutel JM, Smith DH, Wallin D, et al. A comparison of intravenous nicardipine and sodium nitroprusside in the immediate treatment of severe hypertension. Am J Hypertens. 1994;7:623-628.
24. Francis GS. Vasodilatoren op de intensive care unit. Am Heart J. 1991;121:1875-1878.
25. Flaherty JT, Magee PA, Gardner TL, et al. Comparison of intravenous nitroglycerin and sodium nitroprusside for treatment of acute hypertension developing after coronary artery bypass surgery. Circulation. 1982;65:1072-1077.
26. Friederich JA, Butterworth JF. Sodium nitroprusside: twenty years and counting. Anesth Analg. 1995;81:152-162.
27. Rindone JP, Sloane EP. Cyanidetoxiciteit door natriumnitroprusside: risico’s en behandeling. Ann Pharmacother. 1992;26:515-519.
28. Robin ED, McCauley R. Nitroprusside-gerelateerde cyanidevergiftiging. Time (long past due) for urgent, effective interventions. Chest. 1992;102:1842-1845.
29. Hall VA, Guest JM. Sodium nitroprusside-induced cyanide intoxication and prevention with sodium thiosulphate prophylaxis. Am J Crit Care. 1992;1:19-25.
30. Baskin SI, Horowitz AM, Nealley EW. The antidotal action of sodium nitrite and sodium thiosulfate against cyanide poisoning. J Clin Pharmacol. 1992;32:368-375.
31. Cleviprex (clevidipinebutyraat) injecteerbare emulsie voorschrijfinformatie. Clayton, NC: Hospira, Inc; Augustus 2008.
32. Ericsson H, Bredberg U, Eriksson U, et al. Pharmacokinetics and arteriovenous differences in clevidipine concentration following a short- and a long-term intravenous infusion in healthy volunteers. Anesthesiologie. 2000;92:993-1001.
33. Levy JH, Mancao MY, Gitter R, et al. Clevidipine controleert effectief en snel de bloeddruk preoperatief bij hartchirurgiepatiënten: de resultaten van het gerandomiseerde, placebogecontroleerde werkzaamheidsonderzoek van clevidipine ter beoordeling van het preoperatieve antihypertensieve effect bij hartchirurgie-1. Anesth Analg. 2007;105:918-925.
34. Singla N, Warltier DC, Gandhi SD, et al. Treatment of acute postoperative hypertension in cardiac surgery patients: an efficacy study of clevidipine assessing its postoperative antihypertensive effect in cardiac surgery-2 (ESCAPE-2), a randomized, double-blind, placebo-controlled trial. Anesth Analg. 2008;107:59-67.
35. Aronson S, Dyke CM, Stierer KA, et al. The ECLIPSE trials: comparative studies of clevidipine to nitroglycerin, sodium nitroprusside, and nicardipine for acute hypertension treatment in cardiac surgery patients. Anesth Analg. 2008;107:1110-1121.
36. Pollack CV, Varon J, Garrison NA, et al. Clevidipine, een intraveneuze dihydropyridine calciumkanaalblokker, is veilig en effectief voor de behandeling van patiënten met acute ernstige hypertensie. Ann Emerg Med. 2009;53:329-338.