US Pharm. 2009;34(5):HS-8-HS-12.
高血圧は米国で最も一般的な慢性疾患の1つで、18歳以上の29%が罹患しています。1 高血圧は心血管、脳血管、腎臓疾患の確立した危険因子です。2 血圧(BP)の重度の上昇は急性末期器官障害を引き起こし、著しい疾病率または死亡率につながります。3
慢性高血圧の管理に関する知識が深まり進歩したにもかかわらず、高血圧患者の1~2%が人生のある時期に高血圧性救急を起こすと推測されています4。 高血圧性救急疾患の患者の大半は、以前に高血圧と診断され、降圧剤を処方されています。7 高血圧性救急疾患を発症した患者は、その前の週のある時点で降圧レジメンを十分に遵守していないことがよくあります(50%以上)7,8。 高血圧緊急事態の発生率は、高齢者、アフリカ系アメリカ人、社会経済的地位の低い人々で最も高く、男性は女性の2倍の頻度で影響を受けます。4
病態生理学
ほとんどの患者は、高血圧危機を示す前に何年も本態性または二次性高血圧から生じる持続的な血圧上昇を抱えています7。 重症で急激な血圧上昇の原因は完全には解明されていないが、体液性血管収縮因子によって全身血管抵抗の急激な上昇が引き起こされると推測されている3。 その結果、フィブリンが沈着し、細動脈のフィブリノイドが壊死する。3,10 この過程は、末端臓器の虚血を引き起こし、さらなる血管作動性メディエーターの放出を促し、傷害のサイクルを継続させる。 さらに、レニン-アンジオテンシン系がしばしば活性化され、さらなる血管収縮と炎症性サイトカインの産生を引き起こす。10 これらのメカニズムのすべてが、高血圧性救急疾患の特徴である急速に進行する末端臓器の低灌流、虚血、機能不全に寄与しているのだ。

高血圧緊急症の管理は、急性末端器官障害が存在しないため高血圧緊急症の管理とは異なっている。 これらの患者では、BPの上昇は慢性高血圧の急性認識を示している可能性がある。 11 血圧を急激に下げると、灌流圧の急激な変化や長年の高血圧による自己調節反応の鈍化により、高血圧性緊急症では重大な病的状態に陥る可能性がある6
高血圧性緊急症では、すでに末端臓器障害が存在している。 6 高血圧性救急疾患は、短時間作用型で滴定可能な降圧剤の持続注入で管理するのが最善である5。 むしろ、数分から数時間以内に平均動脈圧(MAP = /3)を最大25%までコントロールしながら低下させることが初期の目標である。 患者が安定していれば、2~6時間かけて160/110mmHgまでさらに低下させることができる。これらの低下で患者が安定していれば、24~48時間かけて経口薬でゆっくりと目標値まで血圧の正常化を試みることができる2
薬物療法
高血圧危機の管理には多くの薬剤が利用可能である12。 クロニジンやカプトプリルなどの経口薬は高血圧性緊急事態の管理に有用であり、滴定可能な非経口薬は高血圧性緊急事態の治療に望ましい。13 薬力学が予測できないため、舌下および筋肉内経路は、高血圧性危機の管理に使用するすべての薬物で避けるべきである。 以下は、推奨される静脈内投与降圧薬の概要である(表2も参照)。
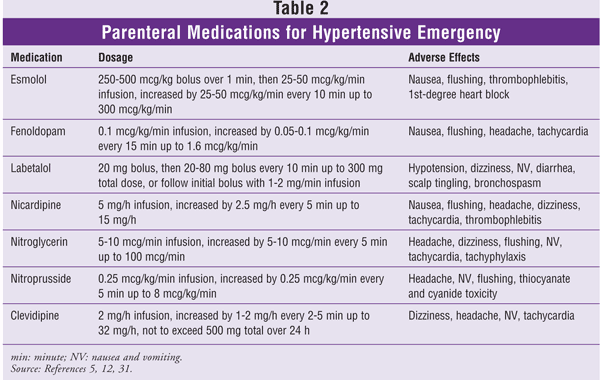
Esmolol: これは速効性の非経口的なβ1アドレナリン受容体遮断薬である。 エスモロールの代謝は、赤血球のエステラーゼによるエステル結合の急速な加水分解を経て行われ、腎機能や肝機能には依存しない14。 エスモロールは250~500mcg/kgを1分間でローディング投与し、その後25~50mcg/kg/minから点滴静注し、必要に応じて25~50mcg/kg/minで300mcg/kg/minまで漸増させる。 エスモロールは、その即効性と漸増性から、重症術後高血圧に特に有用である。15 他のβ遮断薬と同様に、エスモロールは喘息、重症徐脈、第一度より悪い心ブロック、コントロールされていない心不全のある患者には禁忌である。
フェノルドパム フェノルドパムは速効性のある非経口投与の末梢性ドパミン-1受容体アゴニストである。 フェノルドパムの作用発現は5分以内であり、15分までにピーク効果が得られ、作用時間は30分である。17 推奨される初期投与量は0.1 mcg/kg/minであり、15分間隔で0.05から0.1 mcg/kg/minまで漸増でき、最大1.6 mcg/kg/minとすることができる。 フェノルドパムは、腎機能が正常または障害のある重症高血圧患者において、クレアチニンクリアランス、尿流量、ナトリウム排泄を改善するが、これらの結果が病的状態や死亡率を減少させることは証明されていない。17 副作用はわずかで、頻脈、潮紅、めまい、頭痛などがある。フェノルドパムは用量依存的に眼圧を上昇させるため、緑内障の患者では慎重に使用する必要がある。
ラベタロール 本剤は非選択的β-アドレナリン受容体遮断薬と選択的α1-アドレナリン受容体遮断薬の合剤である。 ラベタロール静注のβ:α拮抗作用は約7:1である20。混合アドレナリン受容体拮抗作用は、反射性頻脈を引き起こすことなく末梢血管抵抗の低下として現れ、徐脈を引き起こす可能性がある。 ラベタロールの降圧効果は、静脈内投与後2~5分で発現し、5~15分でピークに達し、3~6時間持続する20。ラベタロールの効果持続時間は長いため、20mgの負荷量から開始し、目的の血圧に達するまで10分間隔で20~80mgを繰り返し増量し、最大300mgを累積投与することができる。 また、ボーラス投与後、1~2 mg/minで所望の血圧まで漸増する点滴静注も有効である。 ラベタロールは強力な非選択的β-アドレナリン作用があるため、喘息、制御不能な心不全、洞性徐脈、1度以上の心ブロックのある患者には使用を控えるべきである。
ニカルジピン 本剤は第二世代のジヒドロピリジン系カルシウム拮抗薬であり、高い血管選択性と強い脳血管拡張作用、全身血管拡張作用を有する。 ニカルジピン点滴静注の作用発現は5~15分で、作用持続時間は40~60分である21。初期点滴速度は5mg/hで、5分ごとに2.5mg/hずつ増やし、最大15mg/hにする。 ニカルジピンは重篤な副作用がほとんどない。 臨床試験で最も頻繁に報告された副作用は、血栓性静脈炎、頭痛、潮紅、頻脈、めまい、吐き気であった22,23
ニトログリセリン:ニトログリセリンは強力な静脈拡張薬であるが、高用量でのみ動脈緊張に影響を与える。 24 初期注入速度は5~10mcg/minで、100mcg/minの用量まで漸増する。 ニトログリセリンは、長期間の使用で発現する頻脈性不整脈や頭痛などの副作用があるため、使用量に制限がある。 ニトログリセリンは、冠状動脈側副血行路に好影響を与えるため、心筋虚血を伴う高血圧性救急患者に考慮されるべきである25
ニトロプルシド ニトロプルシドナトリウムは、前負荷と後負荷を減少させる強力な動脈および静脈の血管拡張薬である。 この薬剤は、数秒の作用開始、1~2分の作用時間、3~4分の血漿半減期を有する26。初期用量は0.25mcg/kg/分で、5分ごとに0.25mcg/kg/分ずつ漸増し最大量は8mcg/kg/分となる。
ニトロプルシドの潜在的な懸念は、重量で44%のシアンを含むことです。27 シアンは、ニトロプルシドの分解が起こると、用量依存的な方法で放出されます。 シアンは、肝臓でチオシアン酸に代謝されます。この反応は、十分な量のチオ硫酸の存在を必要とし、チオシアン酸は腎臓で排泄されます。28 健康な人は、2 mcg/kg/分までのニトロプルシドの注入によって生じるシアンを適切に排泄できます。 この潜在的な毒性の増加は、チオ硫酸ナトリウムの添加によって相殺されることができる29,30
シアン化物レベルを監視する現在の方法は、感度が低い。 患者が頻脈、代謝性アシドーシス、意識変容、昏睡、痙攣、および心停止を含むシアン毒性の兆候を示した場合、治療を中止すべきである。シアン毒性よりも頻繁に起こるチオシアン酸毒性は、長期の輸液を受ける腎不全の患者において特に懸念すべきものである。 チオシアン酸塩毒性は、脱力、反射亢進、錯乱、精神病、耳鳴り、発作、昏睡を引き起こす可能性があります26。 チオシアン酸レベルが12mg/dLに達した場合は、ニトロプルシドの投与を中止すべきである26
クレヴィジピン 本剤は超短時間作用型の第3世代のジヒドロピリジン系カルシウム拮抗薬である。 選択的な細動脈血管拡張薬であるクレビジピンは、L型チャネルを介した細胞外カルシウムの流入を選択的に阻害することにより作用し、小動脈の平滑筋を弛緩させて末梢血管抵抗を低減する。31 赤血球エステラーゼによる代謝が速く、初期半減期が1分であり、腎機能または肝機能に変化はない32。 いくつかの小規模試験では、クレビジピンが術後高血圧のコントロールおよび救急治療中の重症高血圧患者に有効であることが示されている。33-36 高血圧緊急事態におけるクレビジピンの役割を検討した大規模ランダム化比較試験はないが、その薬物動態特性から、注目されている薬剤である。 大豆または卵アレルギーのある患者には禁忌とされています。 脂質含有量が2kcal/mLであるため、脂質代謝異常のある患者では慎重に使用する必要がある。31 初期用量は1~2mg/hで、最初は90秒間隔で、血圧が目標値に近づくと5分間隔で漸増し、最高用量は32mg/hを超えてはいけない。 最大投与量は32mg/hを超えないこと。総脂質量に十分配慮し、24時間の総投与量は1,000mLを超えないこと。
薬剤師の役割
薬剤師は高血圧クリーゼ患者の治療に多くの良い影響を与えることができる。 まず、薬剤師は病態の把握と薬歴の聴取を支援する必要がある。 非常に多くの治療選択肢がある中で、薬剤師は特定の臨床シナリオにおいてどの薬剤が最も効果的で適切かを決定する手助けをすることができる。 薬剤師は、正しい初期投与量を提供し、漸増を推奨し、監視すべき潜在的な有害作用について助言すべきである。 過度に積極的な降圧は末端臓器障害を引き起こす可能性があるため、薬剤師は治療上のエンドポイントの設定に参加し、中間血圧測定のモニタリングを支援する必要があります。 最後に、高血圧クリーゼの主な原因は、維持用降圧薬のコンプライアンスが悪いことである。 薬剤師は、退院時または退院間近の患者に対して、維持療法が適切かつ簡便で、管理しやすいものであることを積極的に確認する必要がある。
結論
高血圧クリーゼの患者は,高血圧の管理が不適切であれば,広範囲の罹患率と死亡率にさえつながりうる重度の血圧の上昇を示す。 ある症例における適切な治療法は、患者の臨床症状によって異なる。 高血圧性緊急症の患者は末端臓器障害がなく、数時間から数日間かけて徐々に血圧を目標値まで下げる経口薬で治療することが可能である。 一方、高血圧性緊急症では、ICUでの厳重な監視と、末端臓器障害の進行を止めることを目的とした点滴治療が必要となります。 薬剤師は、薬歴の検索や薬物療法の選択肢に関する専門知識を通じて、高血圧性危機の患者のケアに良い影響を与えることができる。
1. Ostchega Y, Yoon SS, Hughes J, Louis T. Hypertension Awareness, Treatment, and Control–Continued Disparities in Adults(成人における高血圧の認識,治療,コントロールに関する継続的な格差)。 米国,2005-2006年. NCHS Data Brief no. 3. Hyattsville, MD: National Center for Health Statistics; 2008.
2. Chobanian AV, Bakris GL, Black HR, et al. The seventh report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure: the JNC 7 report(高血圧の予防、発見、評価、治療に関する全米合同委員会の第七次報告). JAMA。 2003;289:2560-2572.
3. Ault MJ, Ellrodt AG. 急性高血圧の末端臓器への影響につながる病態生理学的事象。 Am J Emerg Med. 1985;3(suppl 6):10-15.
4. Zampaglione B, Pascale C, Marchisio M, et al. Hypertensive urgencies and emergencies.高血圧の緊急事態。 有病率と臨床症状。 高血圧。 1996;27:144-147.
5. Marik PE、Varon J.高血圧の危機:課題と管理。 胸部。 2007;131:1949-1962.
6。 Vidt DG。 高血圧の危機:緊急事態と緊急事態。 Jの臨床Hypertens(グリニッジ)。 2004;6:520-525.
7. Tisdale JE、黄 MB、Borzak S. 高血圧危機の危険因子:外来血圧コントロールの重要性. Fam Pract. 2004;21:420-424.
8. Bennett NM, Shea S. Hypertensive emergency: Case criteria, sociodemographic profile, and previous care of 100 cases.高血圧緊急事態:症例基準、社会人口統計学的プロフィール、および100症例の過去のケア。 Am J Public Health。 1988;78:636-640.
9. Lip GY, Beevers M, Potter JF, Beevers DG. 高齢者における悪性高血圧。 QJM. 1995;88:641-647.
10. 冠動脈バイパス手術中および手術後に発症する発作性高血圧の病態:血行力学的および体液性因子の研究」Wallach R, Karp RB, Reves JG, et al. Am J Cardiol. 1980;46:559-565.
11. Gales MA. 高血圧性緊急症に対する経口抗高血圧薬。 Ann Pharmacother. 1994;28:352-358.
12. Hirschl MM. 高血圧クリーゼの薬物治療のためのガイドライン。 薬物。 1995;50:991-1000.
13. Fami MJ, Ho NT, Mason CM. ニフェジピンの即時放出型製剤の副作用に関する別の報告。 ファーマコセラピー。 1998;18:1133-1135.
14. ベンフィールドP、ソーキンEM。 エスモロール。 その薬力学的および薬物動態学的特性、および治療効果に関する予備的レビュー。 Drugs. 1987;33:392-412.
15. Gray RJ, Bateman TM, Czer LS, et al. 心臓手術後の高血圧症におけるエスモロールの使用。 Am J Cardiol. 1985;56:49F-56F.
16. White WB, Radford MJ, Gonzalez FM, et al. 重症高血圧症における選択的ドーパミン-1アゴニスト療法:フェノルドパム静注の効果. J Am Coll Cardiol. 1988;11:1118-1123.
17. このような場合、「膀胱炎」「心臓病」「脳卒中」「高血圧症」などの病態が考えられます。 Crit Care Med. 1990;18:502-504.
18. エリオットWJ、ウェバーRR、ネルソンKS、ら:重症高血圧症におけるフェノルドパム静注とニトロプルシドの腎および血行動態の効果。 Circulation. 1990;81:970-977.
19. Shusterman NH、Elliott WJ、White WB。 フェノルドパムは、ニトロプルシドではなく、腎機能障害のある重症高血圧患者の腎機能を改善する。 Am J Med. 1993;95:161-168.
20. MacCarthy EP, Bloomfield SS. ラベタロール:その薬理学、薬物動態学、臨床使用と副作用のレビュー。 薬物療法。 1983;3:193-219.
21. シンBN、ジョセフソンMA。 ニカルジピンの臨床薬理学、薬物動態学、血行動態学的効果。 Am Heart J. 1990;119:427-434.
22. Wallin JD. 塩酸ニカルジピンの静脈内投与:重症高血圧患者の治療。 Am Heart J. 1990;119:434-437.
23。 Neutel JM, Smith DH, Wallin D, et al. 重症高血圧の即時治療におけるニカルジピンおよびニトロプルシドナトリウムの静脈内投与の比較。 Am J Hypertens. 1994;7:623-628.
24. フランシスGS. 集中治療室における血管拡張薬。 Am Heart J. 1991;121:1875-1878.
25. Flaherty JT, Magee PA, Gardner TL, et al. 冠動脈バイパス術後に発症した急性高血圧の治療におけるニトログリセリンとニトロプルシドナトリウムの静脈内投与の比較。 Circulation. 1982;65:1072-1077.
26. Friederich JA、Butterworth JF。 ニトロプルシドナトリウム:20 年とカウント。 Anesth Analg。 1995;81:152-162.
27. Rindone JP, Sloane EP. ニトロプルシドナトリウムによるシアン化物毒性:リスクと管理。 Ann Pharmacother. 1992;26:515-519.
28. Robin ED, McCauley R. Nitroprusside-related cyanide poisoning(ニトロプルシド関連シアン化合物中毒)。 緊急で効果的な介入のための時間(長い過去に起因する)。 Chest. 1992;102:1842-1845.
29. ホール VA、ゲスト JM。 ニトロプルシドナトリウムによるシアン化物中毒とチオ硫酸ナトリウムの予防投与による予防。 を?めています。 1992;1:19-25.
30. バスキンSI、ホロウィッツAM、ニールリーEW。 亜硝酸ナトリウムとチオ硫酸ナトリウムのシアン化物中毒に対する抗毒素作用. J Clin Pharmacol. 1992;32:368-375.
31. Cleviprex (clevidipine butyrate) injectable emulsion prescribing information(クレヴィプレックス(クレヴィジピン酪酸エステル)注射剤の処方情報). Clayton, NC: Hospira, Inc; August 2008.
32. Ericsson H, Bredberg U, Eriksson U, et al. 健常者ボランティアにおける短期および長期静脈内投与後のクレヴィジピン濃度の薬物動態と動静脈の差異. Anesthesiology. 2000;92:993-1001.
33. Levy JH, Mancao MY, Gitter R, et al. クレヴィジピンは心臓手術患者の術前血圧を効果的かつ迅速にコントロールする:心臓手術における術前高血圧効果を評価するクレヴィジピンの無作為プラセボ対照効果試験の結果-1. Anesth Analg。 2007;105:918-925.
34. Singla N, Warltier DC, Gandhi SD, et al. 心臓手術患者における術後急性高血圧の治療:心臓手術における術後降圧効果を評価するクレビジピンの有効性試験-2 (ESCAPE-2), a randomized, double-blind, placebo-controlled trial. Anesth Analg. 2008;107:59-67.
35. ECLIPSE試験:心臓手術患者の急性高血圧治療におけるクレビジピンとニトログリセリン、ニトロプルシドナトリウム、ニカルジピンの比較試験。 Anesth Analg. 2008;107:1110-1121.
36. Pollack CV, Varon J, Garrison NA, et al. Clevidipine, an intravenous dihydropyridine calcium channel blocker, is safe and effective for the treatment of patients with acute severe hypertension.心臓手術患者の急性高血圧治療におけるジヒドロピリジン系カルシウム拮抗薬の静脈内投与。 Ann Emerg Med. 2009;53:329-338.