Original Editor – Jennifer Withers, MSc Physiotherapy Student with Queens University. 884プレースメントプロジェクト用のページを完成させました。
884実習の臨床指導者-Laura Ritchie PTとMalini Dhandapani PT
定義
概要
便秘は大きく分けて、硬便または乾便の不定期な排便と説明することができます。 さらに、器質性便秘と機能性便秘の2つに分類することができる。 器質性便秘は小児の5%にみられ、構造的、神経的、毒性/代謝的、または腸の障害の結果である。 この概説では、より一般的で器質的な原因以外の理由が含まれる機能性便秘(FC)に焦点を当てます。
FCのROME IV診断基準:
過敏性腸症候群(IBS)の診断基準が不十分で、少なくとも1カ月間、週に1回以上発生し、以下の2つ以上を含む必要があります。
- 発達年齢4歳以上の小児で、トイレでの排便が週に2回以下
- 便失禁が週に少なくとも1回
- 抑制的姿勢または過度の自発的な排便歴がある。 便秘
- 痛みや硬い排便の履歴
- 直腸に大きな便塊の存在
- トイレを塞ぐような大径便の履歴
適切な評価の後に。 他の医学的状態によって症状が十分に説明できない場合。
NB:2016年5月に発表されたROME IV改訂版では、機能性腸疾患(機能性下痢、機能性便秘、下痢優位のIBS 、便秘優位のIBS 、混合腸癖のIBS)にはそれぞれ異なる診断基準があるが、それらは独立した存在ではなく連続体として考えられ、同様の治療戦略を共有できる場合があることが強調されています。
FCの定義と混同しないようご注意ください。
難治性便秘。 少なくとも3ヵ月間、治療が奏効しない便秘。 薬物療法に反応しない重度の難治性便秘を有する小児には、専門の小児消化器病専門医への紹介が推奨される。 最後の手段として、手術が適応となる場合があります。
糞便インパクション(Fecal impaction)。 健康診断で確認される下腹部の硬い腫瘤、直腸診で確認される多量の便で満たされた拡張した直腸、または腹部X線で確認される遠位結腸の過剰な便である。 長期にわたる便秘は、便失禁に発展する可能性があります。 便失禁は痛みや嘔吐を引き起こし、緊急治療や入院が必要になることがあります。
有病率
小児FCの有病率は0.7~29.6%である。 報告された範囲が広いのは、異なるFC基準の使用や文化的影響によるものと思われる。 便秘の発症のピークはトイレトレーニング時であり、発症年齢の中央値は約2.3歳で、性差はない。 便秘は社会経済的背景の違いによって均等に分布しており、家族規模、家族内での子どもの地位、親の年齢との関連はない。 便秘の男児は女児に比べ便失禁の割合が高い。
影響
便秘の子どもに関連する医療費は高く、そのほとんどは外来医療費であり、入院や緊急治療室への訪問に関連する程度も低い。 便秘の症状は、健康関連のQOLの低下、学校の成績の低下、学習や社会的スキルの発達の基礎を作る重要な時期に難しい社会的相互作用につながる可能性があります。 現在、治療の選択肢があるにもかかわらず、FCにおけるケアの質は、管理のためのガイダンスの欠如、不十分な病態の定義、薬剤や代替療法に関するデータの不足によって制限されている。
Pathological Process
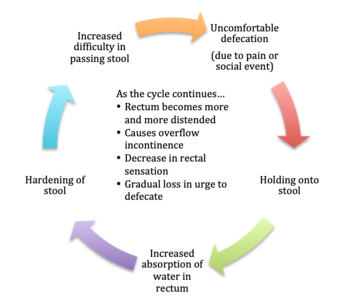
Figure 1: サイクルオブコンスティネーション
子どもにおける機能的便秘は、排便痛に起因しているか社会的理由がほとんどを占め、また、便秘になる前の段階で、便の出が悪くなることもある。 その結果、便を我慢するようになり、直腸粘膜からの水分の吸収が進み、便が硬くなり、体外に排出することが難しくなる。 このため、直腸はますます膨張し、溢流性尿失禁、直腸の感覚の喪失、最終的には正常な排便衝動の喪失という悪循環に陥る(図1参照)。
小児は次の3つの時期に機能性便秘になりやすいといわれています。 1.穀類や固形食の導入後
2. トイレトレーニング
3. 就学時
これらの節目には、それぞれ排便を不快な体験に変える可能性がある。
年長の子どもでは、繊維質が少なく乳製品の多い食事によって便が固くなり、不快な通過と裂肛の原因となることがある。 裂肛は便を通すときに痛みを伴うため、排便が遅れて硬い便になり、さらに痛みを伴うという同様の悪循環を引き起こします。
リスクファクター
- 排便痛の既往歴
- 乳児期の慢性便秘
- 未熟児
- 心理発達不良
- 筋緊張低下
- 男性性(特に乳児期早期とプレステージにおいて学童期)
- 牛乳不耐症
- 栄養不足(繊維質の乏しい食事。
- 運動不足
- FCの肯定的家族歴
- 性的虐待
- ストレス、支配欲、恐怖、日常の変化を取り巻く恐怖症に共通する精神的背景(例を挙げる。 トイレトレーニング、保育園の入園/転園、家族の変化、など。
- 子供はまた、他のもっと興味深い活動に注意を向けているため、便意を無視することがあります。
臨床症状
- 例えば、幼児は背中を丸め、つま先立ちになり、体をくねらせたり、そわそわしたりするなど、いつもと違う姿勢を示すことがあります。
- 腹部膨満感と痛み
- 食後の過度の満腹感
- 食欲不振
- エコプレス(トイレトレーニング終了後の便の汚れ)
- 血液や粘液の混じったもの。 便中
- 吐き気
- 嘔吐
- 異常なほど遅い体重増加
- 腸の機能障害は排泄機能障害とも強く関連
診断手順
病歴.com…jp…………………………etc: 診断の第一段階である。 両親との面接では、発症年齢、初便の通過、便の回数と硬さ、腹痛、便失禁、保留行動、食歴、嘔吐、体重減少、ストレスの多いライフイベント、神経発達遅延、消化器疾患に対する陽性家族歴の照会などの要因を含めるべきである
身体診察。 成長パラメータ、腹部検査(膨張、圧痛、触知可能な便塊を探す)、肛門周囲の検査(異常な外括約筋、痔瘻・裂傷、炎症、性的虐待を示す兆候を調べる)、腰仙部の検査を含む必要がある。
直腸指診。 直腸指診:FCの診断に常に必要であるかどうかについては、相反するエビデンスがある。 North American Society of Pediatric Gastroenterology, Hepatology and Nutritionによると、ROME IV基準のうち1つだけが存在し、FCの診断が不確かな場合、直腸検査が必要となるであろう。 検査を行う医療従事者は、機能性便秘がしばしば直腸検査に対する強い恐怖と相関していることを考慮すべきである。
腹部画像検査。 臨床所見とX線所見の相関が低いため、腹部超音波検査がより信頼性の高い代替手段となる。
直腸指圧検査: 直腸指診は、ヒルシュスプルング病が疑われる未治療の便秘を持つ年長児のスクリーニング検査として有用である。 この検査は、肛門圧、直腸の感覚、排便に必要な反射の欠如の可能性などを判断するのに役立ちます。
検査:慢性便秘の症例では、アレルギー検査が必要な場合があります。 生理的な過程はまだ不明であるが、内括約筋のアレルギー性炎症が安静時の肛門圧の上昇につながる可能性が示唆されている。
成果指標
| 成果指標 | 説明・用途 |
|---|---|
| The Bristol Stool Scale or Amsterdam Infant Stool Scale | Provides visuals that I’m sorry. |
| Paediatric Quality of Life Inventory | Review effect of functional constipation and fecal incontinence on quality of life (includes physical.etc.) {/} (便秘と便失禁が生活の質に及ぼす影響を調べる。 心理社会的 および家族機能の構成要素) |
| Childhood Bladder and Bowel Dysfunction Questionnaire | 5歳から12歳の小児の腸および膀胱障害を併発した症状の頻度を確認する |
| Dysfunctional Voiding Scoring System | 小児の排泄異常の重症度を数値化する。 |
| 排便・症状日記 | 毎回トイレ後に記録するのに役立つ。 日付、便の内容、座った時間、便が出たかどうか、下着がきれいか汚れているか、その日に投与した薬の量、痛みやその他の症状 |
Medical Management
それぞれの管理プログラムは、個々の子供とその家族の必要性に合わせて適応させなければならない。 直腸に溜まった糞便・便石の排出(必要な場合)、食習慣の変更、トイレトレーニング、行動療法、家族支援、薬物療法の6段階から構成され、必ずしもこの順序でなくてもよい。
| 非該当 薬理学的管理 | |
|---|---|
| 教育 | 浸透圧性下剤 |
| 行動的治療 | 心理療法 |
| バイオフィードバック | 刺激剤 |
| 繊維摂取量の増加 | 柔軟剤 |
| 水分摂取量の増加 | バルク・アップ |
| 運動 | Serotonin Receptor Agonists |
| Spasmolytics | |
| Probiotics |
治療で最も有効で推奨できる方法は非薬学療法への介入である。 安全で副作用がなく、長期的な利益をもたらすものです。 残念ながら、このような管理に反応せず、薬物治療が必要な子供もいます。
理学療法
骨盤底筋の理学療法。 骨盤底の専門的な評価と治療を行うことができ、患者の主治医による医学的な管理を補完することが多い。 患者さんやご家族の状況に応じて、理学療法士が提供できる様々な教育・治療ツールがあります。 標準化されたケアプランはありません。 しかし、教育、排尿排便日誌、トイレトレーニング、呼吸とリラクゼーションのエクササイズ、骨盤底筋トレーニング(エクササイズとバイオフィードバックを含む)などを組み合わせて行う方法がいくつか提案されている。 理学療法の強みは,身体的エクササイズに,教育やトイレトレーニングなどの認知・行動的要素が組み合わされていることである。
| 介入戦略 | 説明 |
|---|---|
| 運動 | 1. 活動レベルを上げる:定期的な身体活動は、体幹の強さ、腸の運動、身体意識を促進し、ストレスの軽減に役立ちます。 |
| 2. トイレの際のしゃがむ姿勢を模倣したエクササイズを組み入れる。 しゃがむ姿勢は、骨盤底筋群の一部をリラックスさせ、直腸肛門角を改善し、便の排泄を促す効果があります。 この姿勢での活動は、お子さまの快適さと許容範囲によりますが、休憩を含めて10分程度を目安に徐々に増やしていきましょう。 セミ・スクワットの姿勢で歩く。 | |
| b.半身浴:このアクティビティで想像力を刺激し、自分がクマやモンスターになったつもりで行動させます。 見えないローチェアヨガのポーズ:ローチェアに座っているふりをするように指示し、5秒を目標にします。 例えば、その姿勢になるたびに、シャボン玉を吹いたり、ボールをキャッチしたり投げたりします。 カエルのスクワット 足を開いて床にしゃがませる。 5~10秒間その姿勢を保たせる。 カエルの鳴き声を練習させ、ポーズを崩すために、カエルのようにジャンプさせて、着地して再びポーズを取らせることもできます。 | |
| バイオフィードバック | FCの子供は、トイレでの姿勢が不安定だったり緊張したりして、骨盤底筋が適切にリラックスできないことがあります。 バイオフィードバック技術は、骨盤底筋力、協調性、直腸感覚の再教育を支援することができる。 バイオフィードバックの技法は、研究者によってかなり異なる。 最も一般的な手法としては、括約筋の圧力を表示するanorectal manometryや電気的な筋肉活動を表示する筋電図(EMG)があります。 |
| 姿勢 | トイレの姿勢を見直してください。 1. 便座の後ろにお尻をつけ、足はスツールの上に置き、膝を開き、お尻より少し高くする2. 背筋を伸ばし、腰を曲げて前傾姿勢になる。 おなかを太ももの間から前に出す 4. 肛門を出す(または、ドアやゲートなど、子どもがイメージしやすい別の言葉を一緒に選ぶ) 。 ゆっくり静かに呼吸を続け、待つ 6. 6. 自分がどう感じているかを考える。 空っぽですか、それともいっぱいですか? 少なくとも3分間は座っていましょう。 |
| マッサージ | 大腸の道筋に沿って腹部の「I Love U」マッサージを行います。 1)右から左へ移動し、2)右腰骨から右胸郭まで適度な圧力で撫でながら「I」の字を作り、3)次に「I」の字を右胸郭まで、そして腹部を横切って左胸郭まで撫でながら「L」を作り、4)最後に「I」「L」を組み合わせて「U」を作り、左胸郭から左腰骨へ撫で下ろして終了です。 5分程度のマッサージから可能です。 |
| 設備 | 1. トイレは、子どもが快適に、リラックスして、安心して使えるような位置と高さにする必要があります。 子供サイズの便座/挿入器を検討する。 インサートにはサイドにハンドルがあり、子供が「押す」準備をしているときに、より良い力を発揮することができます。 |
| 2. 安定性を提供し、より良い便の動きを可能にするためにスツールを固定し、スツールはヒップの高さからわずかに高い位置に膝を許容する必要があります。 子供にとってより快適な空間にするために、バスルームを見直す。 暗すぎたり、臭いがしたり、クモの巣があったりしませんか? | |
| 2. たとえば、子どものお気に入りの絵を飾ったり、トイレでゆっくりできるようにするなど、トイレタイムをより魅力的なものにしましょう。 | |
| 3. 手の届くところにトイレットペーパーがあるかどうか確認すること。 | |
| 呼吸法 | 横隔膜と骨盤底筋は、排便時に圧力を発生させ、肛門括約筋を緩め、骨盤底筋を伸ばそうと協力し合って働きます。 便秘の子供ではこれらが協調していないことが多い。 |
| 1. 深い腹式呼吸:花の香りを嗅ぎ、ろうそくを吹き消す練習をする。 風車のおもちゃなど、呼吸の練習を補助する他のアイテムも使用できます。トイレでないときは、飲み物に入れたストローを使って泡を吹く練習もできます。 | |
| 2 捗り筋弛緩:子供が体の特定の筋肉を絞ったり緩めたりするのをイメージできるように、イメージを使用すること。 例えば、レモンを絞って落とす、腕の筋肉を見せる「強いポーズ」をとって離す、トンネルやフェンスを通り抜け、反対側の広場に出てくる、などです。 トイレの習慣-トイレを使うための自動的な合図を再確立するのを助けます。 このシグナルは、食後にお腹が張ったときに始まることが多く、食後20~30分がトイレのタイミングとしては理想的です。 3~5分ほど様子を見るように促します。 この時間をルーティンに組み込んで、子どもが急かされないようにしましょう。 | |
| 2. 参加を促す-チャート、シール、排便日誌への記入、ご褒美システムの設定、トイレ中にしたいゲームを選ばせる(排便に集中できるようにしながら) | |
| コミュニケーション | 1. 排便日誌の記録(前回の成果指標を参照):トイレに座るたびに、日付、便の内容、座る時間、便が出たか出ないか、下着はきれいか汚れているか、その日に投与した薬の量、痛みやその他の症状を記録するのに役立つ。 |
2. 排便は子どもやその家族にとって苦痛であることがあります。 親に対応方法を指導する際には、トイレの習慣や症状、トイレの時間に伴うストレスや不安を軽減する方法について、子供とのオープンなコミュニケーションを促しましょう。
|
Resources
Royal Children’s Hospital Foundation and Queen’sland Health – “Managing Chronic Constipation and Soiling in Children – Conquering Poos Guide”
Evidently Cochrane.Inc: Easing the Strain: put your feet up for constipation
MERCK MANUAL Constipation in Children
Canadian Pediatric Society – Managing Functional Constipation in Children
カナダフードガイド – Healthy Eating for Parents and for Children
- 1.0 1.1 1.2 1.3 1.4 Consolini DM. 小児の便秘-小児科. メルクマニュアル プロフェッショナル版. メルクマニュアル; 2018 . Available from: https://www.merckmanuals.com/en-ca/professional/pediatrics/symptoms-in-infants-and-children/constipation-in-children?query=Constipation in Children
- 2.0 2.1 2.2 2.3 2.4 2.5 2.6 Hyams JS, Di Lorenzo C, Saps M, Shulman RJ, Staiano A, van Tilburg M.Childhood functional gastrointestinal disorders: Child/adolescent. Gastroenterology. 2016 May 1;150(6):1456-68.
- Schmulson MJ, Drossman DA. ローマIVで新しくなったこと。 神経消化器・運動性ジャーナル. 2017 Apr;23(2):151.
- 4.0 4.1 Tabbers MM, DiLorenzo C, Berger MY, Faure C, Langendam MW, Nurko S, Staiano A, Vandenplas Y, Benninga MA.の4名です。 乳幼児および小児における機能性便秘の評価と治療:ESPGHANおよびNASPGHANによるエビデンスに基づく推奨事項。 小児消化器・栄養学ジャーナル。 2014年2月1日;58(2):258-74。
- Koppen IJ, Lammers LA, Benninga MA, Tabbers MM. 小児の機能性便秘の管理:治療の実際. 小児用薬物。 2015 Oct 1;17(5):349-60.
- ハーバード・ヘルス出版. 便秘とインパクション. ハーバード・ヘルス. 2016 . Available from: https://www.health.harvard.edu/a_to_z/constipation-and-impaction-a-to-z
- Mugie SM, Benninga MA, Di Lorenzo C. Epidemiology of constipation in children and adults: a systematic review.小児および成人における便秘の疫学. ベストプラクティス&研究 臨床消化器病学。 2011年2月1日;25(1):3-18。
- Malowitz S, Green M, Karpinski A, Rosenberg A, Hyman PE.(邦訳は「マロウィッツS、グリーンM、カルピンスキーA、ローゼンバーグA、ハイマンPE」)。 機能性便秘の発症年齢。 小児消化器・栄養学ジャーナル. 2016 Apr 1;62(4):600-2.
- Choung RS, Shah ND, Chitkara D, Branda ME, Van MT, Whitehead WE, Katusic SK, Talley NJ.の論文。 小児期から成人期初期にかけての便秘の直接的医療費:人口ベースの出生コホート研究。 小児消化器病と栄養のジャーナル。 2011年1月;52(1):47-54。
- Bongers ME, van Dijk M, Benninga MA, Grootenhuis MA. 便秘に伴う便失禁のある小児における健康関連QOL。 小児科のジャーナル。 2009年5月1日;154(5):749から53まで。
- Sood M, Lichtlen P, Perez MC. 小児の機能性便秘におけるアンメット・ニーズ. クリニカル・ペディアトリクス. 2018年11月;57(13):1489-95.
- 12.0 12.1 12.2 12.3 12.4 12.5 12.6 12.7 12.8 Gibas-Dorna M, Piątek J. Functional constipation in children-evaluation and management.小児における機能性便秘-評価と管理.小児科学会誌. Przeglad gastroenterologiczny. 2014;9(4):194.
- Combs AJ, Van Batavia JP, Chan J, Glassberg KI. Dysfunctional elimination syndromes便秘や失禁は特定の下部尿路疾患とどの程度密接に関連しているのか? 泌尿器科のジャーナル。 2013 Sep;190(3):1015-20.
- 14.0 14.1 14.2 14.3 14.4 Levy EI, Lemmens R, Vandenplas Y, Devreker T. Functional constipation in children: challenges and solutions.小児における機能性便秘:課題と解決策. 小児保健・医学・治療学。 2017;8:19.
- Tabbers MM, DiLorenzo C, Berger MY, Faure C, Langendam MW, Nurko S, Staiano A, Vandenplas Y, Benninga MA.の項を参照。 乳幼児および小児における機能性便秘の評価と治療:ESPGHANおよびNASPGHANによるエビデンスに基づく推奨事項。 小児消化器・栄養学ジャーナル。 2014年2月1日;58(2):258-74。
- Sopo SM, Arena R, Greco M, Bergamini M, Monaco S. 便秘と牛乳アレルギー:文献のレビュー. International archives of allergy and immunology. 2014;164(1):40-5.
- Kuizenga-Wessel S, Heckert SL, Tros W, van Etten-Jamaludin FS, Benninga MA, Tabbers MM.の項参照。 小児の機能性便秘のアウトカム評価に関する報告-系統的レビュー。 小児消化器・栄養学ジャーナル. 2016 Jun 1;62(6):840-6.
- Kovacic K, Sood MR, Mugie S, Di Lorenzo C, Nurko S, Heinz N, Ponnambalam A, Beesley C, Sanghavi R, Silverman AH.による報告。 小児便秘と便失禁に関する多施設共同研究:QOLへの影響。 ジャーナル・オブ・ペディアトリクス。 2015 Jun 1;166(6):1482-7.
- 19.0 19.1 19.2 van Engelenburg-van Lonkhuyzen ML, Bols EM, Bastiaenen CH, Benninga MA, de Bie RA. 小児膀胱・腸機能障害質問票:開発、実施可能性、妥当性・信頼性の側面。 小児消化器・栄養学ジャーナル. 2017 Jun 1;64(6):911-7.
- Akbal CE, Genc Y, Burgu B, Ozden E, Tekgul S. Dysfunctional voiding and incontinence scoring system: Quantitative evaluation of incontinence symptoms in pediatric population. 泌尿器科のジャーナル。 2005年3月;173(3):969-73。
- 21.00 21.01 21.02 21.03 21.04 21.05 21.06 21.07 21.08 21.09 21.10 21.11 21.12 Royal Children’s Hospital Foundation(ロイヤルこども病院財団)。 子どもの慢性便秘と排泄の管理 – ウンチを克服する、親&介護者への手引き. 2012 Available from: http://www.brisbanenorthphn.org.au/content/Document/Pathways/pathways_parenthandout.pdf
- van Engelenburg-van Lonkhuyzen ML, Bols EM, Benninga MA, Verwijs WA, Bluijssen NM, de Bie RA. 骨盤理学療法が小児の機能性便秘の軽減に及ぼす効果:多施設共同無作為化比較試験のデザイン。 BMC小児科。 2013 Dec;13(1):112.
- van Summeren JJ, Holtman GA, Lisman-van Leeuwen Y, Louer LE, van Ulsen-Rust AH, Vermeulen KM, Kollen BJ, Dekker JH, Berger MY. 小児の機能性便秘の治療における理学療法と従来の治療法の併用対従来の治療法のみ:プライマリケアにおける無作為化比較試験および費用対効果試験のデザイン。 BMC pediatrics. 2018 Dec;18(1):249.
- シキロフBA. 原発性便秘:基礎的なメカニズム。 医学的仮説. 1989年2月1日;28(2):71-3.
- Lee HJ, Jung KW, Myung SJ. 機能検査と運動検査のテクニック:便秘と便失禁に対するバイオフィードバックの実施方法. Journal of neurogastroenterology and motility. 2013 Oct;19(4):532.
- 26.0 26.1 26.2 カスティグリアPT. エンコプレシス。 小児医療ジャーナル。 1987年11月1日;1(6):335-7.