Questo capitolo è più rilevante per la sezione F8(ii) del CICM Primary Syllabus 2017, che si aspetta che i candidati all’esame siano in grado di “descrivere il trasporto di anidride carbonica nel sangue, compreso l’effetto Haldane e lo spostamento del cloruro”. Anche se nessuno ha mai fatto un CICM SAQ usando la frase “cos’è l’effetto Haldane?” è chiaramente una domanda giusta e le persone dovrebbero aspettarsi di saperlo per questo esame. Come la maggior parte delle persone sane di mente, Haldane non si riferiva a questa cosa come “il mio Effetto”, anche se avrebbe potuto chiaramente farlo con un minimo di falsa modestia, perché era in effetti il sangue defibrillato di Haldane stesso che è stato utilizzato per l’esperimento.
In sintesi:
- L’effetto Haldane è un fenomeno fisico-chimico che descrive l’aumento della capacità del sangue di trasportare CO2 in condizioni di diminuzione della saturazione di ossigeno dell’emoglobina
- L’effetto Haldane e l’effetto Bohr sono le stesse caratteristiche dello stesso fenomeno
- L’effetto Haldane è ciò che succede al pH e al legame della CO2 a causa dell’ossigeno, e l’effetto Bohr è ciò che succede al legame dell’ossigeno a causa della CO2 e del pH inferiore.
- Più CO2 si lega all’emoglobina a una saturazione di ossigeno più bassa
- Questo effetto facilita la rimozione di CO2 dai tessuti
- Legata La CO2 viene rilasciata dall’emoglobina quando si ossigena
- Questo “effetto Haldane inverso” facilita l’eliminazione della CO2
- Ci sono due meccanismi:
- L’emoglobina deossigenata ha una maggiore affinità per la CO2
- Questo è dovuto alla modulazione allosterica dei siti di legame alla CO2 da parte dell’emoglobina ossigenata
- La capacità tampone dell’emoglobina deossigenata è maggiore;
- L’emoglobina ridotta (deossigenata) diventa più basica
- Questo aumenta il pH del citosol RBC
- Con un pH aumentato, più acido carbonico può dissociarsi in bicarbonato
- Quindi, la quantità totale di CO2 trasportata come bicarbonato è aumentata
- Paragonata al trasporto di CO2 da parte della deossiemoglobina, questa parte dell’effetto Haldane gioca un ruolo minore
Tebboul & Scheeren (2017) offrono una spiegazione senza fronzoli, e il loro articolo è disponibile gratuitamente. Se uno vuole grasso e fronzoli, può andare a questa eccellente recensione di Itiro Tyuma (1984). Anche se non è essenziale, si potrebbe anche voler leggere l’articolo originale di J.S Haldane, dove era il terzo autore (Christiansen et al, 1914).
Definizione dell’effetto Haldane
Non c’è una definizione formale qui, ma fortunatamente praticamente ogni autore che abbia mai scritto sull’argomento ha sentito il bisogno di preferire il suo articolo con alcune parole introduttive, dove inevitabilmente fa un tentativo di definire questo fenomeno, o almeno di riassumerlo in modo così conciso da essere coperto da una sola frase. Una definizione rappresentativa, quindi, potrebbe essere:
“L’effetto Haldane è un fenomeno fisico-chimico che descrive l’aumento della capacità del sangue di trasportare CO2 in condizioni di diminuzione della saturazione dell’emoglobina”
O qualcosa del genere. In realtà, l’effetto Haldane e l’effetto Bohr sono espressioni diverse dello stesso meccanismo molecolare che non è in qualche modo legato alla CO2 (che è solo il ligando di interesse in fisiologia respiratoria). Realisticamente, ci sono numerosi altri attori molecolari (protoni, ioni inorganici come il cloruro, fosfati organici come il 2,3-DPG) che si legano all’emoglobina deossigenata con una maggiore affinità. Allo stesso tempo, l’azione di legare queste varie molecole tende a stabilizzare lo stato T deossigenato della molecola di emoglobina, diminuendo la sua affinità per l’ossigeno (che è fondamentalmente l’effetto Bohr). Quindi, se si fosse fedeli ai fatti, si sarebbe costretti ad ammettere che entrambi gli effetti dovrebbero avere la stessa definizione:
“L’effetto Bohr-Haldane è un fenomeno fisico-chimico che descrive i cambiamenti di affinità per il legame di ligandi non ossigeno da parte dell’emoglobina che risultano dai cambiamenti conformali indotti nel tetramero dell’emoglobina dal legame dell’ossigeno all’emoglobina”
Ma questo non è esattamente facile da dire. Né qualcuno tra gli esaminatori del CICM si arrabbierebbe particolarmente se si preferisse la già citata definizione carbossi-centrica. Gli effetti Haldane e Bohr sono generalmente separati nella letteratura universitaria. Inoltre, le guide di studio storicamente orientate agli esami, come The Physiology Viva di Brandis, tendono a discuterli come fenomeni separati, probabilmente perché la loro rilevanza clinica è in qualche modo diversa. In ogni caso, probabilmente si farebbe bene a citare solo Nunn:
” la differenza nella quantità di anidride carbonica trasportata, a PCO2 costante, nel sangue ossigenato e deossigenato”
Effetto Haldane dovuto al trasporto di CO2 da parte dell’emoglobina deossigenata
Il fatto che la CO2 possa legarsi agli aminoacidi per formare carbamminoacidi e basi coniugate carbammate è già stato discusso altrove. La domanda è: cosa rende l’emoglobina dei globuli rossi così speciale, e come cambia quando l’emoglobina è ossigenata?
In breve:
- Il CO2 si lega ai gruppi amminici N-terminali α-su entrambe le subunità α e β dell’emoglobina
- L’ossigenazione dell’atomo di ferro haem in una molecola di emoglobina è un modulatore allosterico eterotropo di questi siti di legame della CO2 perché introduce un cambiamento conformazionale al tetramero dell’emoglobina (cooperatività positiva)
- Come risultato di questa modulazione allosterica, la CO2 ha un’affinità maggiore per lo stato T deossigenato che per lo stato R
- Questo meccanismo contribuisce al 70% del trasporto totale di CO2 per effetto Haldane (Roughton, 1964), e quindi a circa il 10-15% del trasporto totale di CO2 nel sangue.
Questo è probabilmente abbastanza buono per il lavoro governativo, ma se uno vuole davvero immergersi nella palude di minuzie fisiologiche, l’articolo di Austen Riggs del 1988 servirà come eccellente punto di partenza. Come accennato sopra, l'”effetto” non è limitato alla CO2, ma è piuttosto un fenomeno che coinvolge anche l’emoglobina che si lega promiscuamente con varie altre specie di ioni. L’emoglobina deossigenata è un’enorme puttana per i protoni, per esempio. L’atto di deossigenare completamente un volume di sangue (fino a una SaO2 dello 0%) succhia abbastanza protoni da aumentare il pH del volume di 0,03, secondo Nunn’s (p. 155 dell’ottava edizione). Questo è un bel modo per passare alla prossima sezione:
Effetto Haldane dovuto all’aumento del buffering da parte dell’emoglobina
Ancora, in sintesi:
- Ogni molecola del tetramero dell’emoglobina ha 38 residui di istidina carichi, di cui quattro sono attaccati al gruppo haem.
- La costante di dissociazione per ognuno di questi residui di istidina è influenzata dall’ossigenazione dell’eme
- Di conseguenza, quando l’eme perde ossigeno, il tetramero dell’emoglobina nel suo insieme diventa più basico.
- Questo rimuove gli ioni idrogeno dalla soluzione (cioè tampona la soluzione)
- L’effetto di questo sull’equilibrio del bicarbonato e dell’acido carbonico favorisce la conversione dell’acido carbonico in bicarbonato
- Quindi, la perdita di ossigeno dal tetramero dell’emoglobina, tamponando, aumenta la quantità di CO2 trasportata sotto forma di bicarbonato
Questo probabilmente contribuisce solo al 30% circa dell’effetto Haldane. Contribuisce anche al cambiamento del pH nel sangue venoso. Il sangue venoso sarebbe ordinariamente abbastanza acido a causa della presenza di CO2 in più (6 mm Hg in più rispetto al sangue arterioso), ma l’effetto tampone dell’emoglobina deossigenata ripristina il suo pH più vicino alla normalità, tanto che alcuni sostengono che i campioni venosi possono tranquillamente sostituire quelli arteriosi per la misurazione del pH nei pazienti ED.
Conseguenze dell’effetto Haldane per il trasporto totale di CO2
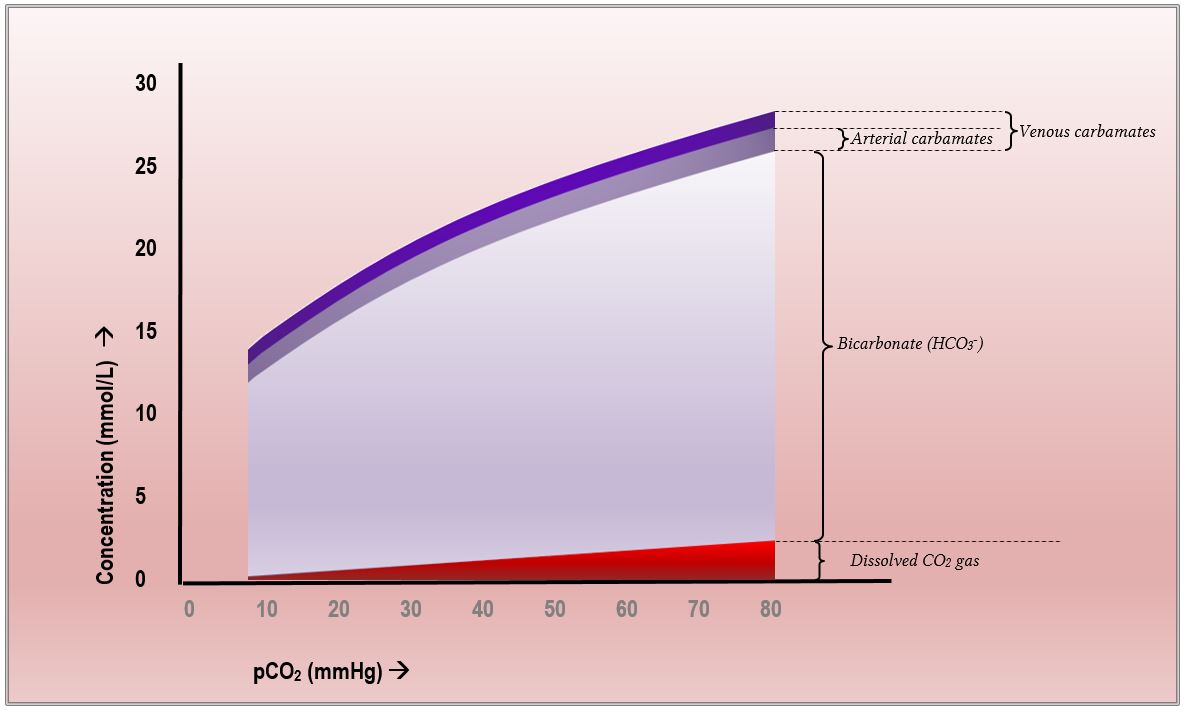
Ancora una volta, si è costretti a guardare questo diagramma della curva di dissociazione dell’anidride carbonica.
Osserva che c’è una differenza tra il contenuto di carbammato arterioso e venoso. Tuttavia, la differenza rimane abbastanza stabile lungo il continuum da 10 mmHg a 80 mmHg di CO2. È come se la PaCO2 effettiva non avesse importanza. In effetti è così: la differenza tra il trasporto arterioso e venoso di carbammato di CO2 è puramente dovuta alla differenza del livello di ossigenazione dell’emoglobina. Occasionalmente, ci si aspetta di identificare il “punto arterioso” e il “punto venoso” su queste curve, che illustrano come l’effetto Haldane contribuisce alla differenza (minore) del contenuto totale di CO2 tra il sangue arterioso e quello venoso misto. In breve, anche se la differenza totale è minore, l’effetto Haldane è responsabile di più di un terzo di essa.

Per guardare questi un po’ più da vicino:

Questo diagramma, comune nei libri di testo, illustra che se la saturazione di ossigeno del sangue aumenta, la pressione parziale di CO2 aumenterà anche perché più CO2 sarà rilasciata dai suoi siti legati. In particolare, se il sangue venoso misto (SpO2 = 75%) diventasse completamente ossigenato, la PaCO2 aumenterebbe da 40 a 46 mmHg. Allo stesso tempo, il contenuto totale di CO2 rimarrebbe lo stesso. Estendendo la linea più a destra, si nota che, se il sangue venoso misto fosse in qualche modo reso completamente ossigenato senza alcun cambiamento nel suo contenuto di CO2, la PaCO2 aumenterebbe da 46 mmHg a circa 55 mmHg.
Se si facesse attenzione, si noterebbe che questo fenomeno, se dovesse contribuire utilmente alla respirazione, dovrebbe svolgersi in tempi minuscoli, più o meno pari al tempo trascorso dai globuli rossi nel capillare. Se ci volesse più tempo, si otterrebbe solo una circolazione arteriosa arricchita di anidride carbonica. Fortunatamente, come dimostra il grafico leggermente colorato di Klocke (1973), l’intero processo avviene in decimi di secondo:
.jpg)