To the Editor:
Il forame ovale pervio (PFO) è frequente negli adulti (prevalenza del 25% nella popolazione generale) e ci sono numerosi casi descritti che mostrano la relazione tra questa entità e diversi profili medici.1
Presentiamo il caso di una paziente che ha sofferto di un’improvvisa desaturazione intraoperatoria seguita da ipossiemia refrattaria con evidenza ecocardiografica di uno shunt da destra a sinistra attraverso il forame ovale, precedentemente sconosciuto.
Settantasette anni, donna, obesa e con ipertensione, ammessa per un intervento su un aneurisma dell’aorta addominale di 6 cm. L’auscultazione cardiopolmonare, l’elettrocardiogramma e la spirometria erano normali. La radiografia del torace mostrava una leggera elevazione di entrambi gli emidiaframmi.
L’intervento consisteva in una resezione dell’aneurisma e nell’inserimento di una protesi di Dacron. Durante l’intervento, si è verificata una grave emorragia che ha richiesto una trasfusione di quattro unità di globuli rossi confezionati e un calo della saturazione di ossigeno al 72%, con una diminuzione della CO2 espirata. Non sono stati rilevati cambiamenti elettrocardiografici. La gasometria arteriosa è stata estratta: pH, 7,52; pCO2, 28; pO2, 49; Sat, 88%; ematocrito, 28%; D-dimero, 2920. Con FiO2 a 0,7, all’uscita dalla sala operatoria è stata ottenuta una pO2 di 54 mm Hg. L’auscultazione polmonare e la radiografia erano normali.
E’ stato richiesto un ecocardiogramma transoesofageo urgente che ha mostrato un grande PFO con bolle che lo attraversano immediatamente (Figura). Le cavità destre non erano dilatate, la funzione ventricolare destra era normale e non si osservava alcuna insufficienza tricuspidale significativa, escludendo l’embolia polmonare come causa dell’ipossiemia.2
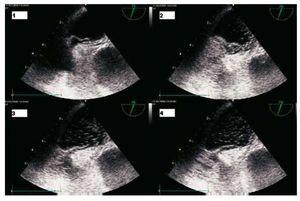
Figura.Ecocardiogramma transesofageo dopo somministrazione di siero salino. 1: durante l’ispirazione della ventilazione meccanica, il septum primum si sposta fino a 6 mm. 2: le bolle raggiungono l’atrio sinistro attraverso il forame. 3: durante l’espirazione, il septum primum si avvicina. 4: le bolle raggiungono immediatamente l’atrio sinistro in gran numero (più di 50).
La ventilazione è stata mantenuta in modalità volume-controllo (FiO2, 0,7; PEEP, 5) con una saturazione di ossigeno del 90% e la PEEP è stata sospesa dopo l’ecocardiogramma. La sua FiO2 è stata successivamente ridotta a 0,5 con una saturazione del 99%.
È stata dimessa dall’ospedale dopo un’evoluzione favorevole in reparto. La chiusura percutanea del PFO è stata esclusa e il trattamento con farmaci antiaggreganti è stato deciso come misura preventiva di fronte alle dimensioni del forame e alla presenza di una predisposizione alla trombosi venosa.
Il PFO è normalmente un’alterazione senza ripercussioni cliniche, anche se sono stati descritti casi di ipossiemia e fenomeni embolici in circostanze in cui la pressione dell’atrio destro supera la sinistra.3 Questa differenza di pressione è frequente nella fase perioperatoria. Alcune situazioni che la favoriscono sono anatomiche, come l’orizzontalizzazione del cuore che dirige il flusso della vena cava inferiore verso il PFO (nella paralisi diaframmatica), e altre da un aumento della pressione delle cavità di destra, come il tromboembolismo polmonare, il tamponamento, l’infarto del ventricolo destro o una grave insufficienza tricuspidale.3 La ventilazione meccanica in questi pazienti è complessa. L’ipossiemia non risponde agli aumenti della pressione positiva di fine espirazione (PEEP) che è stata addirittura correlata all’aumento dello shunt.4 Inoltre, il disadattamento del paziente durante lo svezzamento, che comporta una manovra simile a quella di Valsalva, aumenta lo shunt e di conseguenza l’ipossiemia, che ostacola l’estubazione.3
Nel nostro paziente, la decompressione delle cavità sinistre dovuta alla massiccia perdita di sangue arterioso intraoperatorio, la ventilazione meccanica e la PEEP, e l’elevazione diaframmatica erano probabili meccanismi di ipossiemia nel periodo intraoperatorio e nell’immediato postoperatorio.
È essenziale tenere presente questa manifestazione del PFO nei casi di ipossiemia intraoperatoria o perioperatoria. Con questi sintomi clinici, l’ecocardiogramma transoesofageo può escludere, senza dover spostare il paziente, un’embolia polmonare significativa o un PFO.
La posizione di fronte a uno shunt PFO nella fase perioperatoria dovrebbe essere la correzione della situazione precipitante, se possibile. L’ossido nitrico diminuisce lo shunt3 riducendo la pressione nell’albero polmonare e la PEEP dovrebbe essere evitata.4 La chiusura percutanea è un argomento controverso.3 Oltre alle indicazioni di embolia paradossa, sono stati descritti casi di chiusura in pazienti con ipossiemia cronica5 o acuta refrattaria6 . L’evoluzione del nostro paziente è stata favorevole senza la chiusura percutanea e attualmente non c’è alcuna indicazione al suo utilizzo per evitare casi simili.