US Pharm. 2010;35(9):50-58.
Raudanpuutosanemia (IDA) on maailman yleisin ravitsemuksellinen puutostila.1 IDA:lle, joka johtuu elimistön kokonaisrautapitoisuuden pienenemisestä, on ominaista hypokromaattiset, mikrosyyttiset punasolut, joihin liittyy usein verenhukkaa.1 Raudan saannin arvioidaan Yhdysvalloissa olevan alle 60 % suositellusta määrästä pikkulapsilla, premenopausaalisilla naisilla ja raskaana olevilla naisilla. Tämä riittämätön saanti riittää aiheuttamaan terveysriskejä.2
Terveysohjelman (Healthy People 2010) ravitsemus- ja painotilatavoitteissa ennakoitiin IDA:n vähentämistä 3-4 prosentilla lapsilla, hedelmällisessä iässä olevilla naisilla ja raskaana olevilla naisilla.3 Näiden väestöryhmien IDA:n vähentämistä koskevia yleistavoitteita ei saavutettu vuoteen 2010 mennessä, joten tämä tavoite säilytettiin Healthy People 2020 -tavoitteessa.1,3 IDA:n syntyminen on ehkäistävissä, ja se on käännettävissä lisäämällä raudan saantia rautaa sisältävää lisäravinneannostusta tai vähentämällä raudan menetystä. Pikkulapsilla, premenopausaalisilla naisilla ja murrosikäisillä tytöillä on suurin riski sairastua IDA:han Yhdysvalloissa ja muissa kehittyneissä maissa; tämä voi johtua ruokavaliosta ja riittämättömistä ennaltaehkäisystrategioista ja hoitomenetelmistä.1,4,5
Raudanpuutosdiagnoosia tulisi harkita, kun potilaalla on ollut kroonista väsymystä tai verenhukkaa. Diagnoosin jälkeen olisi arvioitava perussyy ja laadittava hoitosuunnitelma, johon sisältyy rautavarastojen tai veren korvaaminen.
Fysiologia
Rauta jakautuu aktiivisiin aineenvaihdunta- ja varastointialtaisiin. Miehiin verrattuna naisilla on pienemmät kehon kokonaisrautavarastot (2,5 g vs. 3 g) johtuen pienemmästä kehon koosta, alhaisemmista androgeenitasoista ja kroonisesta raudan menetyksestä kuukautisten, raskauden ja imetyksen kautta. Kaksi kolmasosaa elimistön kokonaisraudasta on verenkierrossa hemirautana, enimmäkseen erytrosyyttien hemoglobiinissa (Hb); jäljelle jäävä kolmasosa on varastoituneena kudoksiin ja muihin soluihin ferritiininä ja hemosideriininä.5
Elimistö imee hemirautaa (jota on lihassa) tehokkaammin kuin muuta rautaa kuin hemirautaa (jota on kasviperäisissä lähteissä). Ravinnosta saatava muu kuin hemirauta on pelkistettävä rautapitoiseksi ja vapautettava ravinnosta happamien mahaneritteiden avulla. Joidenkin elintarvikkeiden, kuten kasvikuitujen, leseiden ja teen, samanaikainen nauttiminen vähentää merkittävästi muun kuin hemiraudan kokonaisimeytymistä; askorbiinihappo ja sitrusmehu parantavat kuitenkin imeytymistä.5
Tyypillistä yhdysvaltalaista ruokavaliota, joka sisältää 15 mg ravinnosta saatavaa rautaa, nauttivat aikuiset, joille imeytyy vain 1 mg rautaa. Premenopausaalisilla naisilla ja murrosikäisillä tytöillä on suurempi päivittäinen korvaustarve kuukautisten aiheuttaman verenhukan vuoksi. Raudan imeytyminen lisääntyy vajauksen aikana, vaikka imeytyminen harvoin lisääntyy yli 6 mg:aan vuorokaudessa, ellei lisärautaa lisätä.5
Diagnoosi
IDA:ta epäillään potilailla, joilla on mikrosyyttinen anemia. Normaali seerumin rautapitoisuus naisilla on 60 mcg/dl – 140 mcg/dl. Rautaa sitova kokonaiskapasiteetti on 250 mcg/dl – 450 mcg/dl. Suun kautta otettavaa rautaa käyttävillä potilailla seerumin rautapitoisuus voi olla normaali, vaikka elimistön kokonaisraudanpuute on olemassa; tällaisessa tilanteessa pätevä testi edellyttää, että rautahoito lopetetaan 24-48 tunniksi ennen kuin seerumin arvot mitataan.6
Serumin ferritiinipitoisuus korreloi läheisesti elimistön kokonaisrautavarastojen kanssa. Normaalin ferritiinin vaihteluväli useimmissa laboratorioissa on 30 ng/ml-300 ng/ml, ja keskiarvo on naisilla 49 ng/ml. Kansallisessa terveys- ja ravitsemustutkimuksessa (National Health and Nutrition Examination Survey) naisten raudanpuute kuvataan alhaiseksi ferritiinipitoisuudeksi (<12 ng/ml).1
Diagnoosi kehottaa pohtimaan IDA:n syytä (yleensä verenvuotoa). Naiset, joilla on selvä verenhukka – kuukautiset – eivät ehkä tarvitse muita testejä. Postmenopausaalisten naisten, joilla ei ole ilmeistä verenhukkaa, ruoansulatuskanava (GI) on tutkittava, koska anemia voi olla ainoa viite okkultisesta GI-syövästä.6
Potilaat, joilla on IDA, eivät välttämättä oireile, ennen kuin heidän rautavarastonsa ovat pahasti tyhjentyneet. Anemiapotilaat saattavat valittaa väsymystä rajoitetusta rasituksesta, päänsärkyä, hengenahdistusta tai keskittymisvaikeuksia.6 Ks. taulukko 1, jossa on luettelo oireista.
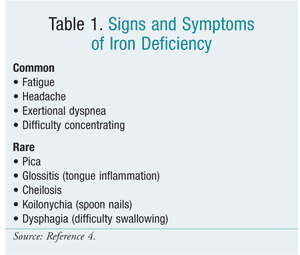
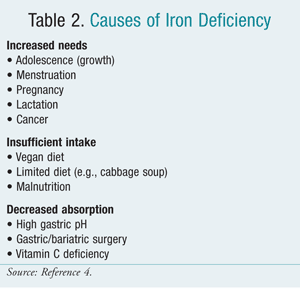
Raudanpuutteen syyt
Vuorokautisten tyttöjen ja premenopausaalisten naisten päivittäinen raudantarve on noin 20 mg alkuainerautaa. Tätä määrää ei kuitenkaan usein saavuteta, koska imeytymistä ravinnosta rajoittaa suoliston imeytymiskyky. Raudanpuutetta esiintyy helposti säännöllisten rautahäviöiden, lisääntyneen tarpeen tai vähentyneen saannin vuoksi. Ennen vaihdevuosia olevilla naisilla kumulatiivinen kuukautisveren menetys on yleinen syy. C-vitamiinin puute voi edistää IDA:ta aiheuttamalla kapillaarien haurautta, hemolyysiä ja verenvuotoa.7 TAULUKOSSA 2 luetellaan raudanpuutteen syyt.
Vegaaninen ruokavalio: Naisten, jotka eivät syö eläinproteiinia, katsotaan olevan suuremmassa IDA:n riskissä johtuen yksinomaan muun kuin hemiraudan nauttimisesta ravinnosta ja raudan imeytymisen estäjien (fytaatit, tanniinit, kuidut) lisääntyneestä saannista. Vegaanien tärkeimmät raudanlähteet ovat viljat, kuivatut pavut, vihannekset ja kuivatut hedelmät. Haddad ja kollegat tutkivat pientä ryhmää vakiintuneita vegaaneja ja ei-kasvissyöjiä ja heidän eri ravintoaineiden saantiaan sekä mittasivat hematologisia ja muita biokemiallisia merkkiaineita erojen havaitsemiseksi.7 Raudan saanti ravinnosta ja lisäravinteista oli ryhmien välillä samanlaista. Vegaaninaisilla oli suurempi askorbiinihapon saanti, joka parantaa raudan imeytymistä. Vegaaninaiset ja ei-kasvisruokaa syövät naiset eivät eronneet toisistaan missään hematologisissa merkkiaineissa, kuten Hb:ssä, hematokriitissä ja ferritiinissä. Kummassakin ryhmässä samanlaisella määrällä naisia ferritiiniarvot olivat alle 12 mcg/l, mikä viittaa siihen, että lisäravinteiden antaminen voi olla tarpeen ruokavaliosta riippumatta. Saksalainen vegaanitutkimus viittaa siihen, että vegaaninaiset nauttivat rautaa riittävästi, mutta siinä todettiin, että alle 50-vuotiailla naisilla oli alhaiset seerumin ferritiinipitoisuudet (14 ng/ml) verrattuna vanhempiin naisiin (28 ng/ml).8 Kirjoittajat ehdottavat rautalisää nuoremmille vegaaninaisille rauta-altistuksen lisäämiseksi ja raudan heikentyneen imeytymisen ja lisääntyneen hävikin kompensoimiseksi.8
Bariatrinen kirurgia: Rautapuutos anemian kanssa tai ilman anemiaa on yleisempää potilailla, joille tehdään bariatrinen leikkaus (30-40 %), erityisesti jos potilas on premenopausaalinen.9 Tulehduksen aiheuttama heikentynyt erytropoieettinen vaste, leikkauksen aiheuttama verenhukka, vähentynyt lihan syönti ja postoperatiivinen raudan ja B12:n imeytymishäiriö voivat entisestään suurentaa IDA:n riskiä bariatrisen leikkauksen potilailla. Vähentyneiden rautavarastojen arvioinnin ja hoidon tulisi tapahtua optimaalisesti ennen leikkausta. Suun kautta annettavaa rautalisää on annettava riittävän pitkään ja annosteltuna, jotta elimistön rautavarastot saadaan palautettua normaalille tasolle. Joillakin kroonisesti lihavilla potilailla erytropoieettisen vasteen ja ruoansulatuskanavan imeytymisen heikkenemisen vuoksi voidaan antaa erytropoieesia stimuloivia aineita, jos useiden viikkojen ajan suun kautta annettu rauta ei nosta Hb:tä tai muita hematopoieettisia merkkiaineita.10 Laskimoon annettavan raudan korvaushoidon on raportoitu olevan tehokasta Hb:n nostamiseksi leikkauksen jälkeen bariatrisen kirurgian potilailla, joilla on alentuneet rautavarastot9,11,12 . Mechanick ja kollegat suosittelevat 40-65 mg:n päivittäistä alkuainemäärää rautaa ja C-vitamiinia potilaille, joilla on malabsorptio- tai yhdistelmätyyppisiä bariatrisia toimenpiteitä, minkä jälkeen rauta- ja ferritiinipitoisuuksia seurataan jatkuvasti, jotta annosta tai reittiä voidaan säätää.12
Lääkeinteraktiot: Protonipumpun estäjien (PPI) käyttö on lisääntynyt viime vuosina, varsinkin kun niitä on saatavana ilman reseptiä.13 Mahalaukun suolahappo dissosioi ei-kemirautasuoloja ravinnosta; liuennut rautasuola pelkistyy sitten rautamuotoon, joka imeytyy helpommin. PPI-lääkkeiden pitkäaikainen käyttö voi vähentää ravinnosta saatavaa rautaa mahahapon happamuuden muutosten vuoksi. Pitkäkestoisen omepratsolihoidon ei ole osoitettu vähentävän rautavarastoja potilailla, joiden ruokavalio on normaali.13 On jonkin verran kiistaa siitä, että suun kautta otettavan raudan korvaaminen PPI:n käytön yhteydessä voi aiheuttaa imeytymishäiriöitä, jos potilaalla on jo olemassa oleva raudanpuute.13,14 Sharma ja kollegat raportoivat kahdesta IDA:ta sairastavasta naisesta, joiden vaste suun kautta annettavaan raudan korvaushoitoon oli heikentynyt ja jotka molemmat vastasivat suun kautta annettavaan raudan korvaushoitoon sen jälkeen, kun omepratsolin käyttö lopetettiin.14
Maidotuotteiden, kolestyramiinin tai kalsiumia, alumiinia tai magnesiumia sisältävien antasidien samanaikainen käyttö vähentää raudan imeytymistä. Potilaiden tulisi ottaa rautavalmisteet vähintään 2 tuntia ennen tai jälkeen näiden tuotteiden nauttimisen.11
Nuoret: 15-18-vuotiaat tytöt tarvitsevat lisää rautaa rasvattoman kudoksen kasvattamiseen, veren tilavuuden lisäämiseen ja kuukautisveren menetyksen korvaamiseen. Heidän raudantarpeensa voi olla kaksinkertainen aikuiseen naiseen verrattuna.15 Nuoruusiässä lihavuus voi liittyä lisääntyneeseen raudanpuutteeseen. Pinhas-Hamiel ja kollegat havaitsivat, että 39 %:lla lihavista (painoindeksi >97. persentiili) 10-18-vuotiaista lapsista ja 12 %:lla ylipainoisista lapsista (painoindeksi 85.-97. persentiili) oli raudanpuutetta seerumin alhaisempina rautapitoisuuksina mitattuna verrattuna terveisiin ikätovereihinsa (4,4 %:lla).16
Raskaus: Raskauden aikana punasolujen tilavuus kasvaa 30 prosenttia ja saavuttaa huippunsa kolmannen raskauskolmanneksen puolivälissä. Kehittyvä sikiö tarvitsee rautaa kasvuun ja verentuotantoon, ja tämä ylimääräinen raudan tarve voi lisääntyä jopa 1 000 mg:aan alkuainerautaa päivittäin raskauden aikana. Raskaudenaikaisen IDA:n seurauksia ovat muun muassa heikentynyt älyllinen ja tuotannollinen kapasiteetti sekä lisääntynyt alttius infektioille. Raskaudenaikaista rautalisää koskevan Cochrane-katsauksen mukaan toisen ja kolmannen raskauskolmanneksen Hb-arvot, jotka ovat alle 95 g/l, voivat olla yhteydessä riittämättömään raskauspainonnousuun, pieneen syntymäpainoon ja ennenaikaiseen synnytykseen.17 Jos anemiaa esiintyy, suositeltu vuorokausiannos alkuainerautaa vaihtelee 30 mg:sta 120 mg:aan. Joidenkin uudempien tutkimustulosten mukaan viikoittainen raudan antaminen saattaa riittää parantamaan raudan hyväksikäyttöä, lisäämään hoitomyöntyvyyttä ja vähentämään päivittäisestä annostelusta aiheutuvia haittavaikutuksia.18 Ei ole riittävästi näyttöä rutiininomaisen rautalisän antamisen suosimiseksi ei-anemiaa sairastaville raskaana oleville naisille.17
Soares ja kollegat vertasivat rautavarastoja ja IDA:n esiintyvyyttä nulliparaattisilla murrosikäisillä tytöillä (n = 61) ja aikuisilla naisilla (n = 122) raskausaikana ja sen jälkeisenä aikana.18 Kaikki tutkimukseen osallistuneet osallistujaryhmän jäsenet saivat rauta-annostusta, joka oli suuruudeltaan 40 mg päivässä, ja lisäksi he saivat foolihappoa. Transferriinisaturaatioindeksi ja keskimääräiset ferritiinipitoisuudet olivat alhaisemmat nuorilla (10-19-vuotiailla) raskauden loppuvaiheessa ja ennen synnytystä kuin aikuisilla. Raudanpuute oli harvinaisempaa aikuisilla. Tämä saattaa johtua nuorisopopulaation pienemmistä rautavarastoista ennen raskautta.
Lactation: Rintamaitoon erittyvän raudan määrän ei uskota riippuvan äidin rautatilanteesta. Naisia kannustetaan jatkamaan rautaa sisältäviä raskaudenaikaisia vitamiineja imetyksen aikana. Ennenaikaiset imeväiset, pienipainoiset imeväiset, imeväiset, joilla on hematologisia häiriöitä, ja ne, joiden rautavarastot ovat syntyessään riittämättömät, tarvitsevat yleensä rautalisää ennen 6 kuukauden ikää. Imetetyille imeväisille, joilla ei ole perussairauksia, tulisi antaa rautaa sisältävää täydennysravintoa 6 kuukauden iästä alkaen.19
Terveiden rautavarastojen ylläpito
Rautaa riittävästi sisältävää monipuolista ruokavaliota suositellaan kaikille. Henkilöitä, jotka eivät syö eläinproteiinia, olisi kannustettava syömään elintarvikkeita, joiden rautapitoisuus on korkeampi – tummia lehtivihanneksia, kuivattuja papuja, pähkinöitä, luumuja, rusinoita ja kuivattuja viikunoita, rikastettuja viljoja, täysjyväviljaa – yhdessä sitrusmehun tai muiden runsaasti askorbiinihappoa sisältävien elintarvikkeiden kanssa imeytymisen tehostamiseksi. Raudan imeytyminen vähenee, kun samanaikaisesti nautitaan teetä, kuitua ja kalsiumia sisältäviä elintarvikkeita.8
Rautavarastojen korvaaminen
Suullinen: Jos pelkkä ruokavalio ei riitä ylläpitämään rautavarastoja ja potilaalla on merkkejä ja laboratorioarvoja, jotka sopivat raudanpuutteeseen anemian kanssa tai ilman sitä, voidaan suositella suun kautta otettavaa rautalisää. Jos raudanpuute johtuu perussairaudesta tai ruoansulatuskanavan verenvuodosta, syy on selvitettävä.16,18
Oraalisia rautalisäravinteita on saatavana ferrosuoloina – fumaraattina, glukonaattina, glutamaattina, laktaattina, sukkinaattina ja sulfaattina – tabletteina tai nestemäisessä muodossa. Nämä erityyppiset rautasuolat imeytyvät samalla tavalla. Annostus olisi ilmoitettava milligrammoina alkuainerautaa, jotta vältettäisiin sekaannukset suolamuotojen välillä. Jotta suolen seinämän läpi kulkeutuisi 18 mg rautaa päivässä (10 prosentin imeytymisasteella), tyypillinen korvaava annos IDA:ta sairastavalle henkilölle olisi 60 mg alkuainemuotoista rautaa kolme kertaa päivässä. 325 mg:n ferrosulfaattitabletti sisältää 65 mg alkuainerautaa; 300 mg:n ferroglukonaattitabletti sisältää 36 mg alkuainerautaa, joten saman annoksen saamiseksi tarvitaan kaksinkertainen määrä tabletteja.4,5
Rautaa sisältäviä tablettimuotoisia valmisteita on suolistopäällystämättömiä tai suolistopäällysteisiä ja välittömästi vapautuvia tai pitkittyneesti vapautuvia. Suolistopäällysteiset ja pitkävaikutteiset tabletit ovat paremmin siedettyjä, ja niiden pitäisi vapautua pohjukaissuolessa, jotta ne imeytyisivät tehokkaasti. Mahalaukussa vapautuvaa rautaa ei siedetä yhtä hyvin. Jos rauta vapautuu pohjukaissuolen alapuolella, imeytyminen on vähäisempää ja hoito on tehotonta. Seuraavana toimenpiteenä olisi kokeilla suolistopäällystämätöntä valmistetta ja testata uudelleen seerumin rautamerkkiaineet, jos suolistopäällysteiset, pitkäkestoiset tabletit eivät nosta rautavarastoja riittävästi. 4
Parenteral: Parenteraalista rautaa voidaan antaa, kun suun kautta otettava rautahoito on epäonnistunut imeytymishäiriön tai suun kautta otettavien tuotteiden vaikean sietämättömyyden vuoksi. Tällä hetkellä Yhdysvalloissa saatavilla olevia parenteraalisia rautavalmisteita ovat rautadekstraani, natriumrautaglukonaatti ja rautasakkaroosi. Nämä tuotteet eroavat toisistaan molekyylikoon, biologisen hyötyosuuden, sivuvaikutusprofiilin ja kustannusten suhteen. Suurimmat huolenaiheet parenteraalisen raudan suhteen ovat sen mahdollisuus ylikuormittaa elimistön raudansitomiskykyä ja mahdollisuus vapaan raudan reaktioihin, jotka johtavat systeemiseen immuunijärjestelmän toimintahäiriöön.9
Potilaita on seurattava 5-10 päivää rautakorvauksen aloittamisen jälkeen, jotta voidaan tarkkailla vastetta mille tahansa lisäraudalle. Kun vaste on dokumentoitu, raudan tilaa on seurattava, jotta voidaan varmistaa hoito-ohjelman noudattaminen ja määrittää, ovatko normaalit rauta-arvot palautuneet. Rautahoitoa on jatkettava, kunnes elimistön kokonaisvarastot on täydennetty.9
Rautahoidon mahdolliset haittavaikutukset
Oraaliseen rautaan IDA:n hoitoon määrättyinä annoksina on liittynyt GI-sivuvaikutuksia, kuten pahoinvointia, oksentelua, ummetusta, ripulia, tummanvärisiä ulosteita ja vatsavaivoja. Nestemäiset rautavalmisteet voivat värjätä hampaita.20
Parenteraalinen raudan anto voi aiheuttaa verenpaineen muutoksia, punoitusta, päänsärkyä, perifeeristä turvotusta, pahoinvointia, lihaskramppeja, ihon värjäytymistä lihaksensisäisen injektiokohdan kohdalla tai hengenahdistusta.20
Johtopäätökset
IDA:n syntyyn murrosikäisillä tytöillä ja ennen vaihdevuosia olevilla naisilla liittyy raudan häviäminen kuukautiskierron, raskausajan ja imetyksen kautta. Ruokavaliotottumukset tai laihdutusleikkaus voivat aiheuttaa joillekin naisille suuren IDA-vaaran. Postmenopausaalisilla naisilla on yleensä sama riski kuin samanikäisillä miehillä.
Potilaita on muistutettava siitä, että hapan mahaympäristö on imeytymisen kannalta optimaalinen. Imeytymistä estävät antasidien, histamiini-2-salpaajien, PPI:iden, maitotuotteiden ja kolestyramiinin samanaikainen käyttö. Jotkin kivennäisaineita – kalsiumia, magnesiumia ja fosfaattia – sisältävät tuotteet voivat myös heikentää raudan imeytymistä. Rautalisät tulisi ottaa aterioiden välissä tai nukkumaan mennessä sitrusmehun kanssa imeytymisen tehostamiseksi.
1. Looker AC, Cogswell ME, Gunther EW. Iron deficiency–United States, 1999-2000. MMWR Weekly. 2002;51:897-899.
2. Kennedy E, Meyers L. Dietary Reference Intakes: Development and uses for assessment of micronutrient status of women–a global perspective. Am J Clin Nutr. 2005;81:1194S-1197S.
3. Health and Human Services. Healthy People 2020: ravitsemus ja painotila. NWS HP2020-3 ja -4.www.healthypeople.gov/hp2020/Objectives/TopicArea.aspx?id=35&TopicArea=Nutrition+and+Weight+Status. Accessed May 28, 2010.
4. Alleyne M, Horne MK, Miller JL. Aikuisten raudanpuuteanemian yksilöllinen hoito. Am J Med. 2008;121:943-948.
5. Zimmermann MB, Hurrell RF. Ravitsemuksellinen raudanpuute. Lancet. 2007;370:511-520.
6. Tefferi A. Anemia aikuisilla: nykyaikainen lähestymistapa diagnostiikkaan. Mayo Clin Proc. 2003;78:1274-1280.
7. Haddad EH, Berk LS, Kettering JD, et al. Dietary intake and biochemical, hematologic, and immune status of vegans compared with nonvegetarians. Am J Clin Nutr. 1999;70:586S-593S.
8. Waldmann A, Koschizke JW, Leitzmann C, Hahn A. Dietary iron intake and iron status of German female vegans: results of the German Vegan Study. Ann Nutr Metab. 2004;48:103-108.
9. Muñoz M, Botella-Romero F, Gómez-Ramírez S, et al. Iron deficiency and anaemia in bariatric surgical patients: causes, diagnosis and proper management. Nutr Hosp. 2009;24:640-654.
10. Péneau S, Dauchet L, Vergnaud AC, et al. Rautatilanteen ja ruokavalion hedelmien ja vihannesten välinen suhde niiden C-vitamiini- ja kuitupitoisuuden perusteella. Am J Clin Nutr. 2008;87:1298-1305.
11. Zhu A, Kaneshiro M, Kaunitz JD. Raudanpuuteanemian arviointi ja hoito: gastroenterologinen näkökulma. Dig Dis Sci. 2010;55:548-559.
12. Mechanick JI, Kushner RF, Sugerman HJ, et al. American Association of Clinical Endocrinologists, the Obesity Society, and American Society for Metabolic & Bariatric Surgery medical guidelines for clinical practice for the perioperative nutritional, metabolic, and nonsurgical support of the bariatric patient. Endocr Pract. 2008;14(suppl 1):1-83.
13. Jensen RT. Pitkäaikaisen protonipumpun salpauksen seuraukset: oivalluksia gastrinoomapotilaiden tutkimuksia varten. Basic Clin Pharmacol Toxicol. 2006;98:4-19.
14. Sharma VR, Brannon MA, Carloss EA. Omepratsolin vaikutus suun kautta tapahtuvaan raudan korvaamiseen potilailla, joilla on raudanpuuteanemia. South Med J. 2004;97:887-889.
15. Beard JL. Rautatarve murrosikäisillä naisilla. J Nutr. 2000;130:440S-442S.
16. Pinhas-Hamiel O, Newfield RS, Koren I, et al. Suurempi raudanpuutteen esiintyvyys ylipainoisilla ja lihavilla lapsilla ja nuorilla. Int J Obes Relat Metab Disord. 2003;27:416-418.
17. Peña-Rosas JP, Viteri FE. Naisille raskauden aikana annettavan ennaltaehkäisevän suun kautta otettavan rauta- tai rauta+foolihappolisän vaikutukset ja turvallisuus. Cochrane Database Syst Rev. 2009;(4):CD004736.
18. Soares NN, Mattar R, Camano L, Torloni MR. Raudanpuuteanemia ja rautavarastot aikuisilla ja nuorilla naisilla raskauden aikana. Acta Obstet Gynecol Scand. 2010;89:343-349.
19. Gartner LM, Morton J, Lawrence RA, et al. Imetys ja ihmismaidon käyttö. Pediatrics. 2005;115:496-506.
20. Lexi-Drugs Online .http://online.lexi.com/crlsql/servlet/crlonline. Luettu 28. heinäkuuta 2010.
Kommentoida tätä artikkelia osoitteessa [email protected].
.